Общие и принципиальные отличия методов лучевой диагностики. Методы и средства лучевой диагностики
Лучевая диагностика массово применяется как при соматических заболеваниях, так и в стоматологии. В РФ ежегодно выполняется более 115 миллионов рентгенологических исследований, более 70 миллионов ультразвуковых и более 3-х миллионов радионуклидных исследований.
Технология лучевой диагностики является практической дисциплиной, изучающей воздействия разных типов излучения на человеческий организм. Ее цель – выявлять скрытые заболевания, путем исследования морфологии и функций здоровых органов, а также имеющих патологии, включая все системы жизнедеятельности человека.
Плюсы и минусы
Преимущества:
- способность наблюдать работу внутренних органов и систем жизнедеятельности человека;
- анализировать, делать выводы и подбирать необходимый метод терапии на основе диагностики.
Недостаток: угроза нежелательного радиационного облучения пациента и медицинского персонала.
Методы и методики
Лучевая диагностика подразделяется на следующие отрасли:
- рентгенологию (сюда же входит компьютерная томография);
- радионуклидную диагностику;
- магнитно-резонансную томографию;
- медицинскую термографию;
- интервенционную радиологию.
Рентгенологическое исследование, в основе которого лежит метод создания рентгеновского снимка внутренних органов человека подразделяется на:
- рентгенографию;
- телерентгенографию;
- электрорентгенографию;
- рентгеноскопию;
- флюорографию;
- дигитальную рентгенографию;
- линейную томографию.
В данном исследовании важно провести качественную оценку рентгенограммы больного и правильно рассчитать дозовую нагрузку излучения на пациента.
Ультразвуковое исследование, в ходе которого формируется ультразвуковое изображение, включает анализ морфологии и систем жизнедеятельности человека. Помогает выявить воспаления, патологии и другие отклонения в организме исследуемого.
Подразделяется на:
- одномерную эхографию;
- двухмерную эхографию;
- доплерографию;
- дуплексную сонографию.
Исследование на основе компьютерной томографии, в ходе которого с помощью сканера формируется КТ-изображение, включает такие принципы сканирования:
- последовательный;
- спиральный;
- динамический.
Магнитно-резонансное исследование (МРТ) включает следующие методики:
- МР-ангиографию;
- МР-урографию;
- МР-холангиографию.
Радионуклидное исследование предполагает применение радиоактивных изотопов, радионуклидов и подразделяется на:
- радиографию;
- радиометрию;
- радионуклидную визуализацию.
Фотогалерея
Интервенционная радиология Медицинская термография Радионуклидная диагностика
Рентгенодиагностика
Рентгенодиагностика распознает заболевания и повреждения в органах и системах жизнедеятельности человека опираясь на изучение рентгеновских снимков. Метод позволяет обнаружить развитие заболеваний, определяя степени поражения органов. Предоставляет информацию об общем состоянии пациентов.
В медицине рентгеноскопию используют для исследования состояния органов, процессы работы. Дает информацию о расположении внутренних органов и помогает выявить патологические процессы происходящие в них.
Также следует отметить следующие методы лучевой диагностики:
- Рентгенография помогает получить фиксированное изображение любых частей тела, используя рентгеновское излучение. Она исследует работу легких, сердца, диафрагмы и костно — суставного аппарата.
- Флюорография делается на основе фотографирования рентгеновских изображений (используют фотопленку меньших размеров). Таким образом обследуют: легкие, бронхи, молочные железы и придаточные пазухи носа.
- Томография представляет собой рентгенологическую съемку послойно. Применяют исследуя легкие, печень, почки, кости и суставы.
- Реография исследует кровообращение, измеряя пульсовые волны, вызванные сопротивлением стенок сосудов под воздействием электрических токов. Ее используют чтобы диагностировать сосудистые нарушения в головном мозге, а также проверить легкие, сердце, печень, конечности.
Радионуклидная диагностика
Предполагает регистрацию излучений искусственно введенного в организм радиоактивного вещества (радиофармпрепараты). Способствует изучению человеческого организма в целом, а также его клеточного метаболизма. Является важным этапом выявления онкологических заболеваний. Определяет активность клеток пораженных раком, процессы болезни, помогая оценивать методы лечения рака, предотвращая рецидивы заболевания.
Методика позволяет вовремя обнаруживать формирование злокачественных новообразований на ранних стадиях. Способствует уменьшению процента смертности от рака, сокращая число случаев рецидива у больных онкологией.
Ультразвуковая диагностика
Ультразвуковой диагностикой (УЗИ) называют процесс основанный на малоинвазивном методе исследований человеческого организма. Его суть состоит в особенностях звуковой волны, ее способности отражаться от поверхностей внутренних органов. Относится к современным и наиболее продвинутым методам исследования.
Особенности ультразвукового исследования:
- высокая степень безопасности;
- высокая степень информативности;
- высокий процент обнаружения патологического отклонения на ранней стадии развития;
- отсутствие лучевых нагрузок;
- диагностика детей с самого раннего возраста;
- способность проводить исследования неограниченное количество раз.
Магнитно-резонансная томография
Метод основывается на свойствах атомного ядра. Оказываясь внутри магнитного поля атомы излучают энергию имеющую определенную частоту. В медицинском исследовании зачастую применяют резонанс излучения ядра атома водорода. Степень интенсивности сигнала напрямую связано с процентным соотношением воды в тканях исследуемого органа. Компьютер трансформирует резонансное излучение в высококонтрастный томографический снимок.
МРТ выделяется на фоне других методик, способностью предоставлять информацию не только структурных изменений, но и локального химического состояния организма. Этот тип исследования не инвазивен и несвязан с применением ионизирующего облучения.
Возможности МРТ:
- позволяет исследовать анатомические, физиологические и биохимические особенности сердца;
- помогает вовремя распознать сосудистые аневризмы;
- предоставляет информацию о процессах кровотока, состоянии крупных сосудов.
Минусы МРТ:
- высокая стоимость аппаратуры;
- отсутствие возможности обследования пациентов с имплантатами, которые нарушают работу магнитного поля.
Термография
Метод включает регистрацию видимых изображений теплового поля в человеческом теле, излучающего инфракрасный импульс, который может быть считан непосредственно. Или показан на экране компьютера в виде теплового образа. Полученную таким путем картинку называют термограммой.
Термографию отличает высокая точность измерений. Она дает возможность определять разность температур в организме человека до 0,09%. Эта разность возникает в результате перемен в кровообращении внутри тканей тела. При низкой температуре можно говорить о нарушении кровотока. Высокая температура – симптом воспалительного процесса в организме.
СВЧ-термометрия
Радиотермометрией (СВЧ-термометрией) называется процесс измерения температур в тканях и внутри органов тела на основе их собственного излучения. Врачи производят измерения температуры внутри тканевого столба, на определенной глубине при помощи микроволновых радиометров. Когда установлена температура кожи в конкретном отделе, далее вычисляется температура глубины столба. То же самое происходит при регистрации температуры волн разной длины.
Эффективность метода заключается в том, что температура глубинной ткани в основном стабильна, однако быстро изменяется при воздействии медикаментозными средствами. Допустим если применять сосудорасширяющие препараты. На основе полученных данных можно проводить фундаментальные исследования заболеваний сосудов и тканей. И добиться снижения уровня заболеваний.
Магнитно-резонансная спектрометрия
Магнитно-резонансной спектроскопией (МР-спектрометрией) называется не инвазивный метод исследования метаболизма головного мозга. В основе протонной спектрометрии лежит изменение частот резонанса протонных связей, что находятся в составе разных хим. соединений.
МР-спектроскопия используется в процессе исследования онкологий. На основе полученных данных можно прослеживать рост новообразований, с дальнейшим поиском решений по их устранению.
Клиническая практика использует МР-спектрометрию:
- во время послеоперационного периода;
- в диагностике роста новообразований;
- рецидивов опухолей;
- при лучевом некрозе.
Для сложных случаев спектрометрия является дополнительной опцией при дифференциальных диагностиках вместе с получением перфузийно-взвешеного изображения.
Еще один нюанс при использовании МР-спектрометрии состоит в разграничении выявленного первичного и вторичного поражения тканей. Дифференциация последних с процессами инфекционного воздействия. Особенно важна диагностика абсцессивов в головном мозге на основании диффузионно-взвешенного анализа.
Интервенционная радиология
Лечение при помощи интервенционной радиологии основано на применении катетера и прочего малотравматичного инструментария вместе с использованием локальной анестезии.
По методам воздействия на черезкожные доступы интервенционная радиология разделяется на:
- сосудистую интервенцию;
- не сосудистую интервенцию.
ИН-радиология выявляет степень заболевания, проводит пункционные биопсии, опираясь на гистологические исследования. Непосредственно связана с черезкожными безоперационными методами лечения.
Для лечения онкологий с применением интервенционной радиологии используют локальную анестезию. Далее происходит инъекционное проникновение в паховую область через артерии. Затем в новообразование вводят лекарство или изолирующие частицы.
Устранение закупоренности сосудов, всех кроме сердечных проводится при помощи балионной ангеопластики. То же касается лечения аневризм, посредством освобождения вен, осуществляя ввод лекарства через пораженную область. Что в дальнейшем ведет к исчезновению варикозных уплотнений и других новообразований.
Это видео расскажет подробнее о средостении в рентгеновском изображении. Видео снято каналом: Секреты КТ и МРТ.
Виды и применение рентгеноконтрастных препаратов в лучевой диагностике
В ряде случаев необходимо визуализировать анатомические структуры и органы, неразличимые на обзорных рентгенограммах. Для исследования в такой ситуации применяют метод создания искусственного контраста. Для этого, в область, которую необходимо исследовать, вводят специальное вещество, увеличивающее контрастность области на снимке. Подобного рода вещества имеют способность усиленно поглощать или наоборот уменьшать поглощение рентгеновского излучения.
Контрастные вещества разделяют на препараты:
- спирторастворимые;
- жирорастворимые;
- нерастворимые;
- водорастворимые неионогенные и ионогенные;
- с большим атомным весом;
- с малым атомным весом.
Жирорастворимые рентген контрастные препараты создаются на базе растительных масел и используются в диагностике структуры полых органов:
- бронхов;
- позвоночного столба;
- спинного мозга.
Спирторастворимые вещества применяют для исследования:
- желчных путей;
- желчного пузыря;
- внутричерепных каналов;
- спинномозговых, каналов;
- лимфатических сосудов (лимфографии).
Нерастворимые препараты создаются на основе бария. Их используют для перорального введения. Обычно с помощью таких препаратов исследуют составляющие пищеварительной системы. Сульфат бария принимают в виде порошка, водянистой суспензии или пасты.
К веществам с малым атомным весом относят уменьшающие поглощение рентгеновских лучей газообразные препараты. Обычно газы вводят для конкурирования рентгеновских лучей в полости тела или полые органы.
Вещества с большим атомным весом поглощают рентгеновское излучение и делятся на:
- содержащие йод;
- не содержащие йод.
Водорастворимые вещества вводят внутривенно для лучевых исследований:
- лимфатических сосудов;
- мочевыделительной системы;
- кровеносных сосудов и др.
В каких случаях показана лучевая диагностика?
Ионизирующее излучение ежедневно используется в больницах и клиниках для проведения диагностических процедур визуализации. Обычно лучевая диагностика используется для назначения точного диагноза, выявления заболевания или травмы.
Назначить исследование вправе только квалифицированный врач. Однако существуют не только диагностические, но и профилактические рекомендации исследования. К примеру, женщинам старше сорока лет рекомендуется проходить профилактическую маммографию не реже, чем раз в два года. В учебных заведениях зачастую требуют ежегодно проходить флюорографию.
Противопоказания
Лучевая диагностика практически не имеет абсолютных противопоказаний. Полный запрет на диагностику возможен в отдельных случаях, если в теле пациента присутствуют металлические предметы (такие как имплантат, клипсы и т. п.). Вторым фактором, при котором процедура недопустима, является наличие кардиостимуляторов.
Относительные запреты на лучевую диагностику включают:
- беременность пациентки;
- если пациент младше 14 лет;
- в теле пациента присутствуют протезированные сердечные клапаны;
- у пациента психические нарушения;
- в теле пациента вживлены инсулиновые насосы;
- пациент испытывает клаустрофобию;
- необходимо искусственно поддерживать основные функции организма.
Где применяется лучевая диагностика
Лучевую диагностику широко используют для выявления заболеваний в следующих отраслях медицины:
- педиатрия;
- стоматология;
- кардиология;
- неврология;
- травматология;
- ортопедия;
- урология;
- гастроэнтерология.
Также лучевую диагностику проводят при:
- неотложных состояниях;
- заболеваниях органов дыхания;
- беременности.
В педиатрии
Существенным фактором, который может повлиять на результаты медицинского обследования является внедрение своевременной диагностики детских заболеваний.
Из важных факторов, ограничивающих рентгенографические исследования в педиатрии можно выделить:
- лучевые нагрузки;
- низкую специфичность;
- недостаточную разрешающую способность.
Если говорить о важных методиках лучевых исследований, применение которых очень сильно повышает информативность процедуры, стоит выделить компьютерную томографию. Лучше всего в педиатрии использовать ультразвуковое исследование, а также магнитно-резонансную томографию, так как они полностью исключают опасность ионизирующего излучения.
Безопасный метод исследования детей это МРТ, в связи с хорошей возможностью применения тканевого контраста, а также многоплоскостных исследований.
Лучевое исследование детям может назначать только опытный педиатр.
В стоматологии
Нередко в стоматологии используют лучевую диагностику для обследования различных отклонений, к примеру:
- периодонтита;
- костных аномалий;
- деформации зубов.
Чаще всего в челюстно-лицевой диагностике применяют:
- внеротовую рентгенографию челюстей и зубов;
; - обзорную рентгенографию.
В кардиологии и неврологии
МСКТ или мультиспиральная компьютерная томография позволяет обследовать не только непосредственно сердце, но и коронарные сосуды.
Данное обследование является наиболее полным и позволяет выявить и своевременно диагностировать широкий спектр заболеваний, например:
- различные пороки сердца;
- аортальный стеноз;
- гипертрофическую кардиопатию;
- опухоль сердца.
Лучевая диагностика ссс (сердечно-сосудистой системы) позволяет оценить область закрытия просвета сосудов, выявить бляшки.
В неврологии также нашли применение лучевой диагностике. Пациенты с заболеваниями межпозвонковых дисков (грыжи и протрузии) получают более точные диагнозы, благодаря лучевой диагностике.
В травматологии и ортопедии
Наиболее распространённым методом лучевого исследования в травматологии и ортопедии является рентген.
Обследование позволяет выявить:
- травмы опорно-двигательного аппарата;
- патологии и изменения в мышечно — скелетной системы и костно-суставной ткани;
- ревматические процессы.
Наиболее действенные методы лучевой диагностики в травматологии и ортопедии:
- традиционная рентгенография;
- рентгенография в двух взаимо-перпендикулярных проекциях;
Заболеваний органов дыхания
Наиболее применяемым методами обследования органов дыхания являются:
- флюорография органов грудной полости;
Реже применяют рентгеноскопию и линейную томографию.
На сегодняшний день допустима замена флюорографии на низкодозную КТ органов грудной клетки.
Рентгеноскопия при диагностике органов дыхания существенно ограничивается серьёзной лучевой нагрузкой на пациента, меньшей разрешающей способностью. Её проводят исключительно соответственно строгим показаниям, после проведения флюорографии и рентгенографии. Линейную томографию назначают только в случае невозможности провести КТ.
Обследование позволяет исключить или подтвердить такие заболевания, как:
- хроническая обструктивная болезнь лёгких (ХОБЛ);
- пневмония;
- туберкулез.
В гастроэнтерологии
Лучевая диагностика желудочно-кишечного тракта (ЖКТ) проводится, как правило, с использованием рентгеноконтрастных препаратов.
Таким образом могут:
- диагностировать ряд отклонений (к примеру, трахеопищеводный свищ);
- осмотреть пищевод;
- осмотреть двенадцатиперстную кишку.
Иногда специалисты с помощью лучевой диагностики отслеживают и снимают на видео процесс глотания жидкой и твёрдой пищи, чтобы проанализировать и выявить патологии.
В урологии и неврологии
Сонография и УЗИ являются одними из самых распространённых методов обследования мочевыделительной системы. Обычно такие исследования позволяют исключить или диагностировать рак или кисту. Лучевая диагностика помогает визуализировать исследование, даёт больше информации, чем просто общение с больным и пальпация. Процедура занимает немного времени и безболезненна для пациента, при этом позволяет повысить точность диагноза.
При неотложных состояниях
Способом лучевого исследования можно выявить:
- травматические повреждения печени;
- гидроторакс;
- внутримозговые гематомы;
- выпот в брюшную полость;
- травмы головы;
- переломы;
- кровоизлияния и ишемию головного мозга.
Лучевая диагностика при неотложных состояниях позволяет правильно оценить состояние больного и своевременно провести ревматологические процедуры.
При беременности
С помощью различных процедур возможна диагностика уже у плода.
Благодаря УЗИ и ЦДК есть возможность:
- выявить различные сосудистые патологии;
- болезни почек и мочеполовых путей;
- нарушении развития плода.
На данный момент лишь УЗИ из всех методов лучевой диагностики считается полностью безопасной процедурой при обследовании женщин в период беременности. Чтобы проводить любые другие диагностические исследования беременных, им обязательно иметь соответствующие медицинские показания. И в этом случае – самого факта беременности недостаточно. Если рентген или МРТ на сто процентов не подтверждены медицинскими показаниями, врач вынужден будет искать возможность перенести обследование на период после родов.
Мнение специалистов на этот счет сводится к тому, чтобы исследования КТ, МРТ или рентгеном не проводились в первый триместр беременности. Потому что в это время происходит процесс формирования плода и воздействия любых методов лучевой диагностики на состояние эмбриона до конца неизвестно.
Современная лучевая диагностика является одной из наиболее динамично развивающихся областей клинической медицины. В значительной степени это связано с продолжающимся прогрессом в области физики и компьютерных технологий. Авангардом развития лучевой диагностики являются методы томографии: рентгеновской компьютерной (РКТ) и магнитно-резонансной (МРТ), позволяющие неинвазивно оценить характер патологического процесса в теле человека.
В настоящее время стандартом РКТ является обследование с помощью многосрезового томографа с возможностью получения от 4 до 64 срезов с временным разрешением 0,1-0,5 с. (минимально доступная длительность одного оборота рентгеновской трубки составляет 0,3 с.).
Таким образом, длительность томографии всего тела с толщиной среза менее 1 мм составляет около 10-15 секунд, а результатом исследования являются от нескольких сотен до нескольких тысяч изображений. Фактически, современная мультиспиральная компьютерная томография (МСКТ) является методикой объемного исследования всего тела человека, так как полученные аксиальные томограммы составляют трёхмерный массив данных, позволяющий выполнить любые реконструкции изображений, в том числе мультипланарные, 3D-реформации, виртуальные эндоскопии.
Применение контрастных препаратов при КТ позволяет повысить точность диагностики, а во многих случаях является обязательным компонентом исследования. Для увеличения контрастности тканей применяют водорастворимые йодсодержащие контрастные вещества, которые вводятся внутривенно (обычно в локтевую вену) с помощью автоматического инъектора (болюсно, т. е. в значительном объеме и с высокой скоростью).
Ионные йод-содержащие контрастные препараты обладают целым рядом недостатков, связанных с высокой частотой развития побочных реакций при быстром внутривенном введении. Появление неионных низкоосмолярных препаратов (Омнипак, Ультравист) сопровождалось уменьшением частоты тяжелых побочных реакций в 5-7 раз, что превращает МСКТ с внутривенным контрастированием в доступную, амбулаторную, рутинную методику обследования.
Подавляющее большинство МСКТ исследований может быть стандартизовано и проводиться рентген-лаборантом, т. е. МСКТ является одним из наименее оператор-зависимых методов лучевой диагностики. Соответственно, МСКТ исследование, проведенное методически правильно и хранящееся в цифровом виде, может обрабатываться и интерпретироваться любым специалистом или консультантом без потери первичной диагностической информации.
Длительность исследования редко превышает 5-7 минут (является несомненным преимуществом МСКТ) и может проводиться у пациентов, находящихся в тяжелом состоянии. Однако, время обработки и анализа результатов МСКТ занимает существенно больше времени, так как врач-рентгенолог обязан изучить и описать 500-2000 первичных изображений (до и после введения контрастного препарата), реконструкций, реформаций.
МСКТ обеспечила переход в лучевой диагностике от принципа «от простого к сложному» к принципу «наибольшей информативности», заменив целый ряд ранее использовавшихся методик. Несмотря на высокую стоимость, присущую МСКТ представляет собой оптимальное соотношение стоимость/эффективность и высокая клиническая значимость, что определяет продолжающееся бурное развитие и распространение метода.
Услуги отделения
Кабинет РКТ предлагает следующий спектр исследований:
- Мультиспиральная компьютерная томография (МСКТ) головного мозга.
- МСКТ органов шеи.
- МСКТ гортани в 2 этапа (до и во время фонации).
- МСКТ придаточных пазух носа в 2-х проекциях.
- МСКТ височных костей.
- МСКТ органов грудной клетки.
- МСКТ брюшной полости и забрюшинного пространства (печень, селезенка, поджелудочная железа, надпочечники, почки и мочевыделительная система).
- МСКТ малого таза.
- МСКТ сегмента скелета (в т. ч. плечевых, коленных, тазобедренных суставов, кистей рук, стоп), лицевого черепа (орбиты).
- МСКТ сегментов позвоночного столба (шейного, грудного, поясничного отделов).
- МСКТ дисков поясничного отдела позвоночного столба (L3-S1).
- МСКТ остеоденситометрия.
- МСКТ виртуальная колоноскопия.
- МСКТ планирование дентальной имплантации.
- МСКТ-ангиография (грудной, брюшной аорты и её ветвей, лёгочных артерий, интракраниальных артерий, артерий шеи, верхних и нижних конечностей).
- исследования с внутривенным контрастированием (болюсные, многофазные).
- 3D-, мультипланарные реконструкции.
- Запись исследования на CD/DVD.
При проведении исследований с внутривенным контрастированием используется неионный контрастный препарат «Омнипак» (производства Amersham Health, Ирландия).
Результаты исследований обрабатываются на рабочей станции, с помощью мультипланарной, 3D-реконструкции, виртуальной эндоскопии.
Пациенты получают результаты исследования на CD или DVD диске. При наличии результатов предыдущих исследований проводится сравнительный анализ (в т. ч. цифровой), оценка динамики изменений. Врач оформляет заключение, при необходимости проводит консультацию по результатам, дает рекомендации о дальнейших исследованиях.
Оборудование
Мультиспиральный компьютерный томограф BrightSpeed 16 Elite - разработка компании GE, сочетающая в себе компактность конструкции и самые современные технологии.
Компьютерный томограф BrightSpeed позволяет получать изображения до 16 срезов с высоким разрешением за один оборот трубки. Минимальная толщина среза 0,625 мм.
Рентген
Рентгеновское отделение оснащено новейшей цифровой аппаратурой, позволяющей при высоком качестве исследования снижать дозу рентгеновского облучения.
Результаты обследования выдаются пациентам на руки на лазерной плёнке, а также CD/DVD дисках.
Рентгеновское обследование позволяет выявлять туберкулез, воспалительные заболевания, онкопатологию.
Услуги отделения
В отделении проводятся все виды рентгеновского обследования:
- рентгеноскопия грудной клетки, желудка, толстой кишки;
- рентгенография грудной клетки, костей, позвоночника с функциональными пробами, стоп на плоскостопие, исследование почек и мочевыделительных путей;
- томография грудной клетки, гортани, а также костей;
- снимки зубов и ортопонтамограммы;
- исследование молочных желез, стандартная маммография, прицельная, прицельная с увеличением - при наличии микрокальцинатов;
- пневмокистография для исследования внутренней стенки крупной кисты;
- контрастное исследование млечных протоков - дуктография;
- томосинтез молочных желёз.
В отделении также проводится рентгеновская денситометрия:
- поясничного отдела позвоночника в прямой проекции;
- поясничного отдела позвоночника в прямой и боковой проекции с проведением морфометрического анализа;
- проксимального отдела бедренной кости;
- проксимального отлела бедренной кости с эндопротезом;
- костей предплечия;
- кисти;
- всего тела.

 *Профилактическое обследование (флюорография выполняется 1 раз в год для исключения наиболее опасной патологии легких) *Показания к применению
*Профилактическое обследование (флюорография выполняется 1 раз в год для исключения наиболее опасной патологии легких) *Показания к применению




 *Метаболические и эндокринные болезни (остеопороз, подагра, сахарный диабет, гипертиреоз и т. д.) *Показания к применению
*Метаболические и эндокринные болезни (остеопороз, подагра, сахарный диабет, гипертиреоз и т. д.) *Показания к применению
 *Болезни почек (пиелонефрит, МКБ и т. д.), при этом рентгенография выполняется с контрастом Правосторонний острый пиелонефрит *Показания к применению
*Болезни почек (пиелонефрит, МКБ и т. д.), при этом рентгенография выполняется с контрастом Правосторонний острый пиелонефрит *Показания к применению


 *Заболевания желудочно-кишечного тракта (дивертикулез кишечника, опухоли, стриктуры, грыжа пищеводного отверстия диафрагмы и т. д.). *Показания к применению
*Заболевания желудочно-кишечного тракта (дивертикулез кишечника, опухоли, стриктуры, грыжа пищеводного отверстия диафрагмы и т. д.). *Показания к применению
 *Беременность – существует вероятность негативного влияния излучения на развитие плода. *Кровотечение, открытые раны. За счет того, что сосуды и клетки красного костного мозга очень чувствительны к излучению у пациента может произойти нарушения кровотока в организме. *Общее тяжелое состояние пациента, чтобы не усугубить состояние больного. *Противопоказания к применению
*Беременность – существует вероятность негативного влияния излучения на развитие плода. *Кровотечение, открытые раны. За счет того, что сосуды и клетки красного костного мозга очень чувствительны к излучению у пациента может произойти нарушения кровотока в организме. *Общее тяжелое состояние пациента, чтобы не усугубить состояние больного. *Противопоказания к применению
 *Возраст. Детям до 14 лет не рекомендуется делать рентген, так как до периода полового созревания человеческий организм слишком подвержен воздействию рентгеновских лучей. *Ожирение. Не является противопоказанием, но избыточный вес затрудняем процесс диагностики. *Противопоказания к применению
*Возраст. Детям до 14 лет не рекомендуется делать рентген, так как до периода полового созревания человеческий организм слишком подвержен воздействию рентгеновских лучей. *Ожирение. Не является противопоказанием, но избыточный вес затрудняем процесс диагностики. *Противопоказания к применению

 * В 1880 году французские физики, братья Пьер и Поль Кюри, заметили, что при сжатии и растяжении кристалла кварца с двух сторон на его гранях, перпендикулярных направлению сжатия, появляются электрические заряды. Это явление было названо пьезоэлектричеством. Ланжевен попробовал зарядить грани кварцевого кристалла электричеством от генератора переменного тока высокой частоты. При этом он заметил, что кристалл колеблется в такт изменению напряжения. Чтобы усилить эти колебания, ученый вложил между стальными листами-электродами не одну, а несколько пластинок и добился возникновения резонанса – резкого увеличения амплитуды колебаний. Эти исследования Ланжевена позволили создавать ультразвуковые излучатели различной частоты. Позже появились излучатели на основе титаната бария, а также других кристаллов и керамики, которые могут быть любой формы и размеров.
* В 1880 году французские физики, братья Пьер и Поль Кюри, заметили, что при сжатии и растяжении кристалла кварца с двух сторон на его гранях, перпендикулярных направлению сжатия, появляются электрические заряды. Это явление было названо пьезоэлектричеством. Ланжевен попробовал зарядить грани кварцевого кристалла электричеством от генератора переменного тока высокой частоты. При этом он заметил, что кристалл колеблется в такт изменению напряжения. Чтобы усилить эти колебания, ученый вложил между стальными листами-электродами не одну, а несколько пластинок и добился возникновения резонанса – резкого увеличения амплитуды колебаний. Эти исследования Ланжевена позволили создавать ультразвуковые излучатели различной частоты. Позже появились излучатели на основе титаната бария, а также других кристаллов и керамики, которые могут быть любой формы и размеров.
 * УЛЬТРАЗВУКОВОЕ ИССЕДОВАНИЕ В настоящее время ультразвуковая диагностика получила широкое распространение. В основном при распознавании патологических изменений органов и тканей используют ультразвук частотой от 500 к. Гц до 15 МГц. Звуковые волны такой частоты обладают способностью проходить через ткани организма, отражаясь от всех поверхностей, лежащих на границе тканей разного состава и плотности. Принятый сигнал обрабатывается электронным устройством, результат выдается в виде кривой (эхограмма) или двухмерного изображения (т. н. сонограмма – ультразвуковая сканограмма).
* УЛЬТРАЗВУКОВОЕ ИССЕДОВАНИЕ В настоящее время ультразвуковая диагностика получила широкое распространение. В основном при распознавании патологических изменений органов и тканей используют ультразвук частотой от 500 к. Гц до 15 МГц. Звуковые волны такой частоты обладают способностью проходить через ткани организма, отражаясь от всех поверхностей, лежащих на границе тканей разного состава и плотности. Принятый сигнал обрабатывается электронным устройством, результат выдается в виде кривой (эхограмма) или двухмерного изображения (т. н. сонограмма – ультразвуковая сканограмма).
 * Вопросы безопасности ультразвуковых исследований изучаются на уровне международной ассоциации ультразвуковой диагностики в акушерстве и гинекологии. На сегодняшний день принято считать, что никаких отрицательных воздействий ультразвук не оказывает. * Применение ультразвукового метода диагностики безболезненно и практически безвредно, так как не вызывает реакций тканей. Поэтому противопоказаний для ультразвукового исследования не существует. Благодаря своей безвредности и простоте ультразвуковой метод имеет все преимущества при обследовании детей и беременных. * Вредно ли ультразвуковое исследование?
* Вопросы безопасности ультразвуковых исследований изучаются на уровне международной ассоциации ультразвуковой диагностики в акушерстве и гинекологии. На сегодняшний день принято считать, что никаких отрицательных воздействий ультразвук не оказывает. * Применение ультразвукового метода диагностики безболезненно и практически безвредно, так как не вызывает реакций тканей. Поэтому противопоказаний для ультразвукового исследования не существует. Благодаря своей безвредности и простоте ультразвуковой метод имеет все преимущества при обследовании детей и беременных. * Вредно ли ультразвуковое исследование?
 *ЛЕЧЕНИЕ УЛЬТРАЗВУКОМ В настоящее время лечение ультразвуковыми колебаниями получили очень большое распространение. Используется, в основном, ультразвук частотой от 22 – 44 к. Гц и от 800 к. Гц до 3 МГц. Глубина проникновения ультразвука в ткани при ультразвуковой терапии составляет от 20 до 50 мм, при этом ультразвук оказывает механическое, термическое, физико-химическое воздействие, под его влиянием активизируются обменные процессы и реакции иммунитета. Ультразвук используемых в терапии характеристик обладает выраженным обезболивающим, спазмолитическим, противовоспалительным, противоаллергическим и общетонизирующим действием, он стимулирует крово - и лимфообращение, как уже было сказано, процессы регенерации; улучшает трофику тканей. Благодаря этому ультразвуковая терапия нашла широкое применение в клинике внутренних болезней, в артрологии, дерматологии, отоларингологии и др.
*ЛЕЧЕНИЕ УЛЬТРАЗВУКОМ В настоящее время лечение ультразвуковыми колебаниями получили очень большое распространение. Используется, в основном, ультразвук частотой от 22 – 44 к. Гц и от 800 к. Гц до 3 МГц. Глубина проникновения ультразвука в ткани при ультразвуковой терапии составляет от 20 до 50 мм, при этом ультразвук оказывает механическое, термическое, физико-химическое воздействие, под его влиянием активизируются обменные процессы и реакции иммунитета. Ультразвук используемых в терапии характеристик обладает выраженным обезболивающим, спазмолитическим, противовоспалительным, противоаллергическим и общетонизирующим действием, он стимулирует крово - и лимфообращение, как уже было сказано, процессы регенерации; улучшает трофику тканей. Благодаря этому ультразвуковая терапия нашла широкое применение в клинике внутренних болезней, в артрологии, дерматологии, отоларингологии и др.
 Ультразвуковые процедуры дозируются по интенсивности используемого ультразвука и по продолжительности процедуры. Обычно применяют малые интенсивности ультразвука (0, 05 – 0, 4 Вт/см 2), реже средние (0, 5 – 0, 8 Вт/см 2). Ультразвуковую терапию можно проводить в непрерывном и импульсном режимах ультразвуковых колебаний. Чаще применяют непрерывный режим воздействия. При импульсном режиме уменьшаются тепловой эффект и общая интенсивность ультразвука. Импульсный режим рекомендуется при лечении острых заболеваний, а также для ультразвуковой терапии у детей и пожилых людей с сопутствующими заболеваниями сердечно -сосудистой системы. Ультразвук воздействует лишь на ограниченную часть тела площадью от 100 до 250 см 2, это рефлексогенные зоны или область поражения.
Ультразвуковые процедуры дозируются по интенсивности используемого ультразвука и по продолжительности процедуры. Обычно применяют малые интенсивности ультразвука (0, 05 – 0, 4 Вт/см 2), реже средние (0, 5 – 0, 8 Вт/см 2). Ультразвуковую терапию можно проводить в непрерывном и импульсном режимах ультразвуковых колебаний. Чаще применяют непрерывный режим воздействия. При импульсном режиме уменьшаются тепловой эффект и общая интенсивность ультразвука. Импульсный режим рекомендуется при лечении острых заболеваний, а также для ультразвуковой терапии у детей и пожилых людей с сопутствующими заболеваниями сердечно -сосудистой системы. Ультразвук воздействует лишь на ограниченную часть тела площадью от 100 до 250 см 2, это рефлексогенные зоны или область поражения.
 Внутриклеточные жидкости меняют электропроводность и кислотность, изменяется проницаемость клеточных мембран. Некоторое представление об этих событиях дает обработка крови ультразвуком. После такой обработки кровь приобретает новые свойства – активизируются защитные силы организма, повышается его сопротивляемость инфекциям, радиации, даже стрессу. Эксперименты на животных показывают, что ультразвук не оказывает мутагенного или канцерогенного действия на клетки – время его воздействия и интенсивность настолько незначительны, что такой риск практически сводится к нулю. И, тем не менее, врачи, основываясь на многолетнем опыте использования ультразвука, установили некоторые противопоказания для ультразвуковой терапии. Это – острые интоксикации, болезни крови, ишемическая болезнь сердца со стенокардией, тромбофлебит, склонность к кровотечениям, пониженное артериальное давление, органические заболевания Центральной Нервной Системы, выраженные невротические и эндокринные расстройства. После многолетних дискуссий, приняли, что при беременности ультразвуковое лечение назначать также не рекомендуется.
Внутриклеточные жидкости меняют электропроводность и кислотность, изменяется проницаемость клеточных мембран. Некоторое представление об этих событиях дает обработка крови ультразвуком. После такой обработки кровь приобретает новые свойства – активизируются защитные силы организма, повышается его сопротивляемость инфекциям, радиации, даже стрессу. Эксперименты на животных показывают, что ультразвук не оказывает мутагенного или канцерогенного действия на клетки – время его воздействия и интенсивность настолько незначительны, что такой риск практически сводится к нулю. И, тем не менее, врачи, основываясь на многолетнем опыте использования ультразвука, установили некоторые противопоказания для ультразвуковой терапии. Это – острые интоксикации, болезни крови, ишемическая болезнь сердца со стенокардией, тромбофлебит, склонность к кровотечениям, пониженное артериальное давление, органические заболевания Центральной Нервной Системы, выраженные невротические и эндокринные расстройства. После многолетних дискуссий, приняли, что при беременности ультразвуковое лечение назначать также не рекомендуется.
 *За последние 10 лет появилось огромное количество новых лекарственных препаратов, выпускаемых в виде аэрозолей. Они часто используются при респираторных заболеваниях, хронических аллергиях, для вакцинации. Аэрозольные частицы размером от 0, 03 до 10 мкм применяют для ингаляции бронхов и легких, для обработки помещений. Их получают с помощью ультразвука. Если такие аэрозольные частицы зарядить в электрическом поле, то возникают еще более равномерно рассеивающиеся (т. н. высокодисперсные) аэрозоли. Обработав ультразвуком лекарственные растворы, получают эмульсии и суспензии, которые долго не расслаиваются и сохраняют фармакологические свойства. *Ультразвук в помощь фармакологам.
*За последние 10 лет появилось огромное количество новых лекарственных препаратов, выпускаемых в виде аэрозолей. Они часто используются при респираторных заболеваниях, хронических аллергиях, для вакцинации. Аэрозольные частицы размером от 0, 03 до 10 мкм применяют для ингаляции бронхов и легких, для обработки помещений. Их получают с помощью ультразвука. Если такие аэрозольные частицы зарядить в электрическом поле, то возникают еще более равномерно рассеивающиеся (т. н. высокодисперсные) аэрозоли. Обработав ультразвуком лекарственные растворы, получают эмульсии и суспензии, которые долго не расслаиваются и сохраняют фармакологические свойства. *Ультразвук в помощь фармакологам.
 *Весьма перспективной оказалась и транспортировка липосом – жировых микрокапсул, заполненных лекарственными препаратами, в ткани, предварительно обработанные ультразвуком. В тканях, подогретых ультразвуком до 42 – 45*С, сами липосомы разрушаются, а лекарственное вещество попадает внутрь клеток сквозь мембраны, ставшие проницаемыми под действием ультразвука. Липосомный транспорт чрезвычайно важен при лечении некоторых острых воспалительных заболеваний, а также в химиотерапии опухолей, поскольку лекарства концентрируются только в определенной области, почти не затрагивая другие ткани. *Ультразвук в помощь фармакологам.
*Весьма перспективной оказалась и транспортировка липосом – жировых микрокапсул, заполненных лекарственными препаратами, в ткани, предварительно обработанные ультразвуком. В тканях, подогретых ультразвуком до 42 – 45*С, сами липосомы разрушаются, а лекарственное вещество попадает внутрь клеток сквозь мембраны, ставшие проницаемыми под действием ультразвука. Липосомный транспорт чрезвычайно важен при лечении некоторых острых воспалительных заболеваний, а также в химиотерапии опухолей, поскольку лекарства концентрируются только в определенной области, почти не затрагивая другие ткани. *Ультразвук в помощь фармакологам.


 *Контрастная рентгенография – это целая группа методов рентгенологического исследования, отличительной особенностью которых является использование в ходе исследования рентгеноконтрастных препаратов для повышения диагностической ценности снимков. Чаще всего контрастирование применяется для исследования полых органов, когда необходимо оценить их локализацию и объём, структурные особенности их стенок, функциональные характеристики.
*Контрастная рентгенография – это целая группа методов рентгенологического исследования, отличительной особенностью которых является использование в ходе исследования рентгеноконтрастных препаратов для повышения диагностической ценности снимков. Чаще всего контрастирование применяется для исследования полых органов, когда необходимо оценить их локализацию и объём, структурные особенности их стенок, функциональные характеристики.
 Данные методы широко используются при рентгенологическом исследовании желудочнокишечного тракта, органов мочевыделительной системы (урография), оценке локализации и распространённости свищевых ходов (фистулография), особенностей строения сосудистой системы и эффективности кровотока (ангиография) и т. д.
Данные методы широко используются при рентгенологическом исследовании желудочнокишечного тракта, органов мочевыделительной системы (урография), оценке локализации и распространённости свищевых ходов (фистулография), особенностей строения сосудистой системы и эффективности кровотока (ангиография) и т. д.
 *Контрастирование может быть инвазивным, когда контрастное вещество вводится в полость организма (внутримышечно, внутривенно, внутриартериально) с повреждением кожного покрова, слизистых оболочек, или неинвазивным, когда контрастное вещество глотается или нетравматично вводится по другим естественным путям.
*Контрастирование может быть инвазивным, когда контрастное вещество вводится в полость организма (внутримышечно, внутривенно, внутриартериально) с повреждением кожного покрова, слизистых оболочек, или неинвазивным, когда контрастное вещество глотается или нетравматично вводится по другим естественным путям.
 * Рентгеноконтрастные вещества (препараты) – это категория диагностических средств, отличающихся по способности поглощать рентгеновское излучение от биологических тканей. Их используют для выделения структур органов и систем, не выявляемых или плохо выявляемых при обычной рентгенографии, рентгеноскопии, компьютерной томографии. * Рентгеноконтрастные вещества подразделяют на две группы. К первой группе относят препараты, поглощающие рентгеновское излучение слабее тканей тела (рентгенонегативные), ко второй – поглощающие рентгеновское излучение в значительно большей степени, чем биологические ткани (рентгенопозитивные).
* Рентгеноконтрастные вещества (препараты) – это категория диагностических средств, отличающихся по способности поглощать рентгеновское излучение от биологических тканей. Их используют для выделения структур органов и систем, не выявляемых или плохо выявляемых при обычной рентгенографии, рентгеноскопии, компьютерной томографии. * Рентгеноконтрастные вещества подразделяют на две группы. К первой группе относят препараты, поглощающие рентгеновское излучение слабее тканей тела (рентгенонегативные), ко второй – поглощающие рентгеновское излучение в значительно большей степени, чем биологические ткани (рентгенопозитивные).
 *Рентгенонегативными веществами являются газы: двуокись углерода (СО 2), закись азота (N 2 О), воздух, кислород. Их используют для контрастирования пищевода, желудка, двенадцатиперстной и толстой кишки самостоятельно или в комплексе с рентгенопозитивными веществами (так называемое двойное контрастирование), для выявления патологии вилочковой железы и пищевода (пневмомедиастинум), при рентгенографии крупных суставов (пневмоартрография).
*Рентгенонегативными веществами являются газы: двуокись углерода (СО 2), закись азота (N 2 О), воздух, кислород. Их используют для контрастирования пищевода, желудка, двенадцатиперстной и толстой кишки самостоятельно или в комплексе с рентгенопозитивными веществами (так называемое двойное контрастирование), для выявления патологии вилочковой железы и пищевода (пневмомедиастинум), при рентгенографии крупных суставов (пневмоартрография).

 *Сульфат бария наиболее широко применяют при рентгеноконтрастных исследованиях желудочнокишечного тракта. Его используют в виде водной взвеси, в которую для повышения стабильности взвеси, большей адгезии со слизистой оболочкой, улучшения вкусовых качеств также добавляют стабилизаторы, противовспенивающие и дубящие вещества, вкусовые добавки.
*Сульфат бария наиболее широко применяют при рентгеноконтрастных исследованиях желудочнокишечного тракта. Его используют в виде водной взвеси, в которую для повышения стабильности взвеси, большей адгезии со слизистой оболочкой, улучшения вкусовых качеств также добавляют стабилизаторы, противовспенивающие и дубящие вещества, вкусовые добавки.
 *При подозрении на инородное тело в пищеводе применяют густую пасту сульфата бария, которую дают проглотить больному. В целях ускорения прохождения сульфата бария, например при исследовании тонкой кишки, его вводят в охлажденном виде либо добавляют к нему лактозу.
*При подозрении на инородное тело в пищеводе применяют густую пасту сульфата бария, которую дают проглотить больному. В целях ускорения прохождения сульфата бария, например при исследовании тонкой кишки, его вводят в охлажденном виде либо добавляют к нему лактозу.
 *Среди йодсодержащих рентгеноконтрастных веществ в основном используют водорастворимые органические соединения йода и йодированные масла. * Наиболее широко применяют водорастворимые органические соединения йода, в частности верографин, урографин, йодамид, триомбраст. При внутривенном введении эти препараты в основном выделяются почками, на чем основана методика урографии, позволяющая получить отчетливое изображение почек, мочевых путей, мочевого пузыря.
*Среди йодсодержащих рентгеноконтрастных веществ в основном используют водорастворимые органические соединения йода и йодированные масла. * Наиболее широко применяют водорастворимые органические соединения йода, в частности верографин, урографин, йодамид, триомбраст. При внутривенном введении эти препараты в основном выделяются почками, на чем основана методика урографии, позволяющая получить отчетливое изображение почек, мочевых путей, мочевого пузыря.
 * Водорастворимые органические йодсодержащие контрастные вещества применяют также при всех основных видах ангиографии, рентгенологических исследованиях верхнечелюстных (гайморовых) пазух, протока поджелудочной железы, выводных протоков слюнных желез, фистулографии
* Водорастворимые органические йодсодержащие контрастные вещества применяют также при всех основных видах ангиографии, рентгенологических исследованиях верхнечелюстных (гайморовых) пазух, протока поджелудочной железы, выводных протоков слюнных желез, фистулографии
 * Жидкие органические соединения йода в смеси с носителями вязкости (перабродил, йодурон В, пропилйодон, хитраст), относительно быстро выделяемые из бронхиального дерева, используют для бронхографии, йодорганические соединения применяют при лимфографии, а также для контрастирования оболочечных пространств спинного мозга и вентрикулографии
* Жидкие органические соединения йода в смеси с носителями вязкости (перабродил, йодурон В, пропилйодон, хитраст), относительно быстро выделяемые из бронхиального дерева, используют для бронхографии, йодорганические соединения применяют при лимфографии, а также для контрастирования оболочечных пространств спинного мозга и вентрикулографии


 *Органические йодсодержащие вещества, особенно водорастворимые, вызывают побочные эффекты (тошноту, рвоту, крапивницу, зуд, бронхоспазм, отек гортани, отек Квинке, коллапс, нарушение ритма сердца и др.), выраженность которых в значительной мере определяется способом, местом и скоростью введения, дозой препарата, индивидуальной чувствительностью пациента и другими факторами *Разработаны современные рентгеноконтрастные вещества, оказывающие значительно менее выраженное побочное действие. Это так называемые димерные и неионные водорастворимые органические йодзамещенные соединения (йопамидол, йопромид, омнипак и др.), которые вызывают значительно меньше осложнений, особенно при ангиографии.
*Органические йодсодержащие вещества, особенно водорастворимые, вызывают побочные эффекты (тошноту, рвоту, крапивницу, зуд, бронхоспазм, отек гортани, отек Квинке, коллапс, нарушение ритма сердца и др.), выраженность которых в значительной мере определяется способом, местом и скоростью введения, дозой препарата, индивидуальной чувствительностью пациента и другими факторами *Разработаны современные рентгеноконтрастные вещества, оказывающие значительно менее выраженное побочное действие. Это так называемые димерные и неионные водорастворимые органические йодзамещенные соединения (йопамидол, йопромид, омнипак и др.), которые вызывают значительно меньше осложнений, особенно при ангиографии.
 Использование йодсодержащих препаратов противопоказано у больных с повышенной чувствительностью к йоду, с тяжелыми нарушениями функции печени и почек, при острых инфекционных болезнях. При появлении осложнений в результате применения рентгеноконтрастных препаратов показаны экстренные противоаллергические меры – антигистаминные средства, препараты кортикостероидов, внутривенное введение раствора тиосульфата натрия, при падении АД – противошоковая терапия.
Использование йодсодержащих препаратов противопоказано у больных с повышенной чувствительностью к йоду, с тяжелыми нарушениями функции печени и почек, при острых инфекционных болезнях. При появлении осложнений в результате применения рентгеноконтрастных препаратов показаны экстренные противоаллергические меры – антигистаминные средства, препараты кортикостероидов, внутривенное введение раствора тиосульфата натрия, при падении АД – противошоковая терапия.



 *Магнитно-резонансные томографы *Низкопольные (напряженность магнитного поля 0, 02 -0, 35 Т) *Среднепольные (напряженность магнитного поля 0, 35 - 1, 0 Т) *Высокопольные (напряженность магнитного поля 1, 0 Т и выше – как правило, более 1, 5 Т)
*Магнитно-резонансные томографы *Низкопольные (напряженность магнитного поля 0, 02 -0, 35 Т) *Среднепольные (напряженность магнитного поля 0, 35 - 1, 0 Т) *Высокопольные (напряженность магнитного поля 1, 0 Т и выше – как правило, более 1, 5 Т)
 *Магнитно-резонансные томографы *Магнит, создающий постоянное магнитное поле высокой напряженности (для создания эффекта ЯМР) *Радиочастотная катушка, генерирующая и принимающая радиочастотные импульсы (поверхностные и объемные) *Градиентная катушка (для управления магнитным полем в целях получения МР-срезов) *Блок обработки информации (компьютер)
*Магнитно-резонансные томографы *Магнит, создающий постоянное магнитное поле высокой напряженности (для создания эффекта ЯМР) *Радиочастотная катушка, генерирующая и принимающая радиочастотные импульсы (поверхностные и объемные) *Градиентная катушка (для управления магнитным полем в целях получения МР-срезов) *Блок обработки информации (компьютер)
 * Магнитно-резонансные томографы Типы магнитов Преимущества 1) низкое энергопотребление 2) низкие эксплуатационные Постоянные расходы 3) малое поле неуверенного приема 1) низкая стоимость Резистивные 2) низкая масса (электромаг 3) возможность управления ниты) полем 1) высокая напряженность поля Сверхпрово 2) высокая однородность поля дящие 3) низкое энергопотребление Недостатки 1) ограниченная напряженность поля (до 0, 3 Т) 2) высокая масса 3) нет возможности управления полем 1) высокое энергопотребление 2) ограниченная напряженность поля (до 0, 2 Т) 3) большое поле неуверенного приема 1) высокая стоимость 2) высокие расходы 3) техническая сложность
* Магнитно-резонансные томографы Типы магнитов Преимущества 1) низкое энергопотребление 2) низкие эксплуатационные Постоянные расходы 3) малое поле неуверенного приема 1) низкая стоимость Резистивные 2) низкая масса (электромаг 3) возможность управления ниты) полем 1) высокая напряженность поля Сверхпрово 2) высокая однородность поля дящие 3) низкое энергопотребление Недостатки 1) ограниченная напряженность поля (до 0, 3 Т) 2) высокая масса 3) нет возможности управления полем 1) высокое энергопотребление 2) ограниченная напряженность поля (до 0, 2 Т) 3) большое поле неуверенного приема 1) высокая стоимость 2) высокие расходы 3) техническая сложность


 *Т 1 и Т 2 -взвешенные изображения Т 1 -взвешенное изображение: ликвор гипоинтенсивный Т 2 -взвешенное изображение: ликвор гиперинтенсивный
*Т 1 и Т 2 -взвешенные изображения Т 1 -взвешенное изображение: ликвор гипоинтенсивный Т 2 -взвешенное изображение: ликвор гиперинтенсивный



 *Контрастные вещества для МРТ *Парамагнетики – повышают интенсивность МР-сигнала за счет укорочения времени Т 1 -релаксации и являются «позитивными» агентами для контрастирования – внеклеточные (соединения ДТПА, ЭДТА и их производных – с Mn и Gd) – внутриклеточные (Mn-ДПДФ, Mn. Cl 2) – рецепторные *Суперпарамагнетики – снижают интенсивность МР-сигнала за счет удлинения времени Т 2 -релаксации и являются «негативными» агентами для контрастирования – комплексы и взвеси Fe 2 O 3
*Контрастные вещества для МРТ *Парамагнетики – повышают интенсивность МР-сигнала за счет укорочения времени Т 1 -релаксации и являются «позитивными» агентами для контрастирования – внеклеточные (соединения ДТПА, ЭДТА и их производных – с Mn и Gd) – внутриклеточные (Mn-ДПДФ, Mn. Cl 2) – рецепторные *Суперпарамагнетики – снижают интенсивность МР-сигнала за счет удлинения времени Т 2 -релаксации и являются «негативными» агентами для контрастирования – комплексы и взвеси Fe 2 O 3

 *Преимущества магнитнорезонансной томографии * Самая высокая разрешающая способность среди всех методов медицинской визуализации * * Отсутствие лучевой нагрузки * Дополнительные возможности (МР-ангиография, трехмерная реконструкция, МРТ с контрастированием и др.) Возможность получения первичных диагностических изображений в разных плоскостях (аксиальной, фронтальной, сагиттальной и др.)
*Преимущества магнитнорезонансной томографии * Самая высокая разрешающая способность среди всех методов медицинской визуализации * * Отсутствие лучевой нагрузки * Дополнительные возможности (МР-ангиография, трехмерная реконструкция, МРТ с контрастированием и др.) Возможность получения первичных диагностических изображений в разных плоскостях (аксиальной, фронтальной, сагиттальной и др.)
 *Недостатки магнитнорезонансной томографии *Низкая доступность, высокая стоимость *Длительное время МР-сканирования (сложность исследования подвижных структур) *Невозможность исследования пациентов с некоторыми металлоконструкциями (ферро- и парамагнитными) *Сложность оценки большого объема визуальной информации (граница нормы и патологии)
*Недостатки магнитнорезонансной томографии *Низкая доступность, высокая стоимость *Длительное время МР-сканирования (сложность исследования подвижных структур) *Невозможность исследования пациентов с некоторыми металлоконструкциями (ферро- и парамагнитными) *Сложность оценки большого объема визуальной информации (граница нормы и патологии)

 Одним из современных методов диагностирования различных заболеваний является компьютерная томография (КТ, Энгельс, Саратов). Компьютерная томография - метод послойного сканирования исследуемых участков организма. На основе данных о поглощении тканями рентгеновских лучей компьютер создает изображение необходимого органа в любой выбранной плоскости. Метод применяется для детального исследования внутренних органов, сосудов, костей и суставов.
Одним из современных методов диагностирования различных заболеваний является компьютерная томография (КТ, Энгельс, Саратов). Компьютерная томография - метод послойного сканирования исследуемых участков организма. На основе данных о поглощении тканями рентгеновских лучей компьютер создает изображение необходимого органа в любой выбранной плоскости. Метод применяется для детального исследования внутренних органов, сосудов, костей и суставов.

 КТ-миелография - метод, сочетающий возможности КТ и миелографии. Его относят к инвазивным методам получения изображений, так как необходимо введение контрастного вещества в субарахноидальное пространство. В отличие от рентгеновской миелографии при КТ -миелографии требуется меньшее количество контрастного вещества. В настоящее время КТ -миелографию используют в стационарных условиях, чтобы определять проходимость ликворных пространств спинного и головного мозга, окклюзирующие процессы, различные типы назальной ликвореи, диагностировать кистозные процессы интракраниальной и позвоночно-паравертебральной локализации.
КТ-миелография - метод, сочетающий возможности КТ и миелографии. Его относят к инвазивным методам получения изображений, так как необходимо введение контрастного вещества в субарахноидальное пространство. В отличие от рентгеновской миелографии при КТ -миелографии требуется меньшее количество контрастного вещества. В настоящее время КТ -миелографию используют в стационарных условиях, чтобы определять проходимость ликворных пространств спинного и головного мозга, окклюзирующие процессы, различные типы назальной ликвореи, диагностировать кистозные процессы интракраниальной и позвоночно-паравертебральной локализации.

 Компьютерная ангиография по своей информативности приближается к обычной ангиографии и в отличие от обычной ангиографии осуществляется без сложных хирургических манипуляций, связанных с проведением внутрисосудистого катетера к исследуемому органу. Преимуществом КТангиографии является то, что она позволяет проводить исследование в амбулаторных условиях в течение 40 -50 минут, полностью исключает риск возникновения осложнений от хирургических манипуляций, уменьшает лучевую нагрузку на пациента и снижает стоимость исследования.
Компьютерная ангиография по своей информативности приближается к обычной ангиографии и в отличие от обычной ангиографии осуществляется без сложных хирургических манипуляций, связанных с проведением внутрисосудистого катетера к исследуемому органу. Преимуществом КТангиографии является то, что она позволяет проводить исследование в амбулаторных условиях в течение 40 -50 минут, полностью исключает риск возникновения осложнений от хирургических манипуляций, уменьшает лучевую нагрузку на пациента и снижает стоимость исследования.
 Высокое разрешение спиральной КТ позволяет проводить построение объёмных (3 D) моделей сосудистой системы. По мере совершенствования аппаратуры скорость исследования постоянно сокращается. Так, время регистрации данных при КТ ангиографии сосудов шеи и головного мозга на 6 -спиральном сканере занимает от 30 до 50 с, а на 16 -спиральном - 15 -20 с. В настоящее время это исследование, включая 3 Dобработку, проводят практически в реальном времени.
Высокое разрешение спиральной КТ позволяет проводить построение объёмных (3 D) моделей сосудистой системы. По мере совершенствования аппаратуры скорость исследования постоянно сокращается. Так, время регистрации данных при КТ ангиографии сосудов шеи и головного мозга на 6 -спиральном сканере занимает от 30 до 50 с, а на 16 -спиральном - 15 -20 с. В настоящее время это исследование, включая 3 Dобработку, проводят практически в реальном времени.

 * Исследование органов брюшной полости (печени, желчного пузыря, поджелудочной железы) проводится натощак. * За полчаса до исследования проводится контрастирование петель тонкого кишечника для лучшего обзора головки поджелудочной железы и гепатобилиарной зоны (необходимо выпить от одного до трёх стаканов раствора контрастного вещества). * При исследовании органов малого таза необходимо сделать две очистительные клизмы: за 6 -8 часов и за 2 часа до исследования. Перед исследованием в течении часа пациенту необходимо выпить большое количество жидкости для заполнения мочевого пузыря. *Подготовка
* Исследование органов брюшной полости (печени, желчного пузыря, поджелудочной железы) проводится натощак. * За полчаса до исследования проводится контрастирование петель тонкого кишечника для лучшего обзора головки поджелудочной железы и гепатобилиарной зоны (необходимо выпить от одного до трёх стаканов раствора контрастного вещества). * При исследовании органов малого таза необходимо сделать две очистительные клизмы: за 6 -8 часов и за 2 часа до исследования. Перед исследованием в течении часа пациенту необходимо выпить большое количество жидкости для заполнения мочевого пузыря. *Подготовка
 *В ходе рентгеновской компьютерной томографии пациент подвергается воздействию рентгеновских лучей, как и при обычной рентгенографии, но суммарная доза облучения обычно выше. Поэтому, РКТ должна проводиться только по медицинским показаниям. Нежелательно проведение РКТ в период беременности и без особой необходимости маленьким детям. *Воздействие ионизирующего облучения
*В ходе рентгеновской компьютерной томографии пациент подвергается воздействию рентгеновских лучей, как и при обычной рентгенографии, но суммарная доза облучения обычно выше. Поэтому, РКТ должна проводиться только по медицинским показаниям. Нежелательно проведение РКТ в период беременности и без особой необходимости маленьким детям. *Воздействие ионизирующего облучения

 *Рентгеновские кабинеты различного назначения должны иметь обязательный набор передвижных и индивидуальных средств радиационной защиты, приведенных в приложении 8 Сан. Пи. Н 2. 6. 1. 1192 -03 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований» .
*Рентгеновские кабинеты различного назначения должны иметь обязательный набор передвижных и индивидуальных средств радиационной защиты, приведенных в приложении 8 Сан. Пи. Н 2. 6. 1. 1192 -03 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований» .
 *Рентгеновские кабинеты должны располагаться централизовано на стыках стационара и поликлиники в медицинских учреждениях. Допускается размещение таких кабинетов в пристроях жилых домов и на цокольных этажах.
*Рентгеновские кабинеты должны располагаться централизовано на стыках стационара и поликлиники в медицинских учреждениях. Допускается размещение таких кабинетов в пристроях жилых домов и на цокольных этажах.
 * Для защиты персонала используют следующие гигиенические требования: для мед. персонала средняя годовая эффективная доза 20 м 3 в(0, 02 зиверта) или эффективная доза за трудовой срок (50 лет) – 1 зиверт.
* Для защиты персонала используют следующие гигиенические требования: для мед. персонала средняя годовая эффективная доза 20 м 3 в(0, 02 зиверта) или эффективная доза за трудовой срок (50 лет) – 1 зиверт.
 * Для практически здоровых людей годовая эффективная доза при проведении профилактических медицинских рентгенологических исследований не должна превышать 1 м 3 в (0, 001 зиверт)
* Для практически здоровых людей годовая эффективная доза при проведении профилактических медицинских рентгенологических исследований не должна превышать 1 м 3 в (0, 001 зиверт)
 Защита от рентгеновского излучения позволяет обезопасить человека только при использовании аппарата в медицинских учреждениях. На сегодняшний день имеется несколько видов защитных средств, которые делятся на группы: средства коллективной защиты, они имеют два подвида: стационарные и передвижные; средства от попадания прямых неиспользуемых лучей; приспособления для обслуживающего персонала; защитные средства, предназначенные для пациентов.
Защита от рентгеновского излучения позволяет обезопасить человека только при использовании аппарата в медицинских учреждениях. На сегодняшний день имеется несколько видов защитных средств, которые делятся на группы: средства коллективной защиты, они имеют два подвида: стационарные и передвижные; средства от попадания прямых неиспользуемых лучей; приспособления для обслуживающего персонала; защитные средства, предназначенные для пациентов.
 * Время пребывания в сфере источника рентгеновского излучения должно быть минимально. Расстояние от источника рентгеновских лучей. При диагностических исследованиях минимальное расстояние между фокусом рентгеновской трубки и исследуемым составляет 35 см (кожно-фокусное расстояние). Это расстояние обеспечивается автоматически конструкцией просвечивающего и съемочного устройства
* Время пребывания в сфере источника рентгеновского излучения должно быть минимально. Расстояние от источника рентгеновских лучей. При диагностических исследованиях минимальное расстояние между фокусом рентгеновской трубки и исследуемым составляет 35 см (кожно-фокусное расстояние). Это расстояние обеспечивается автоматически конструкцией просвечивающего и съемочного устройства
 * Стены и перегородки состоят из 2 -3 слоев шпаклевки, окрашены специальной медицинской краской. Полы так же выполнены послойно из специальных материалов.
* Стены и перегородки состоят из 2 -3 слоев шпаклевки, окрашены специальной медицинской краской. Полы так же выполнены послойно из специальных материалов.
 * Потолки гидроизолируются, выкладываются в 2 -3 слоя из спец. материалов со свинцом. Окрашиваются медицинской краской. Достаточное освещение.
* Потолки гидроизолируются, выкладываются в 2 -3 слоя из спец. материалов со свинцом. Окрашиваются медицинской краской. Достаточное освещение.
 * Дверь в рентген-кабинете должна быть металлической с листом свинца. Цвет (как правило) белый или серый с обязательным знаком «опасность» . Рамы окон должны быть выполнены из тех же материалов.
* Дверь в рентген-кабинете должна быть металлической с листом свинца. Цвет (как правило) белый или серый с обязательным знаком «опасность» . Рамы окон должны быть выполнены из тех же материалов.
 * Для индивидуальной защиты используются: защитный фартук, воротник, жилет, юбка, очки, шапочка, перчатки с обязательным свинцовым покрытием.
* Для индивидуальной защиты используются: защитный фартук, воротник, жилет, юбка, очки, шапочка, перчатки с обязательным свинцовым покрытием.
 * К передвижным средствам защиты относятся: малая и большая ширмы как для персонала так и для пациентов, защитный экран или штора, сделанные из металла или специальной ткани с листом свинца.
* К передвижным средствам защиты относятся: малая и большая ширмы как для персонала так и для пациентов, защитный экран или штора, сделанные из металла или специальной ткани с листом свинца.
 При эксплуатации приборов в рентгенкабинете все должно работать исправно, соответствовать регламентированным указаниям по использованию приборов. Обязательны маркировки используемых инструментов.
При эксплуатации приборов в рентгенкабинете все должно работать исправно, соответствовать регламентированным указаниям по использованию приборов. Обязательны маркировки используемых инструментов.

 Однофотонная эмиссионная компьютерная томография особенно широко используется в кардиологической и неврологической практике. Метод основан на вращении вокруг тела пациента обычной гамма-камеры. Регистрация излучения в различных точках окружности позволяет реконструировать секционное изображение. *ОФЭКТ
Однофотонная эмиссионная компьютерная томография особенно широко используется в кардиологической и неврологической практике. Метод основан на вращении вокруг тела пациента обычной гамма-камеры. Регистрация излучения в различных точках окружности позволяет реконструировать секционное изображение. *ОФЭКТ

 ОФЭКТ применяется в кардиологии, неврологии, урологии, в пульмонологии, для диагностики опухолей головного мозга, при сцинтиграфии рака молочной железы, заболеваний печени и сцинтиграфии скелета. Данная технология позволяет формировать 3 D-изображения, в отличие от сцинтиграфии, использующей тот же принцип создания гамма-фотонов, но создающей лишь двухмерную проекцию.
ОФЭКТ применяется в кардиологии, неврологии, урологии, в пульмонологии, для диагностики опухолей головного мозга, при сцинтиграфии рака молочной железы, заболеваний печени и сцинтиграфии скелета. Данная технология позволяет формировать 3 D-изображения, в отличие от сцинтиграфии, использующей тот же принцип создания гамма-фотонов, но создающей лишь двухмерную проекцию.

 В ОФЭКТ применяются радиофармпрепараты, меченные радиоизотопами, ядра которых при каждом акте радиоактивного распада испускают только один гамма-квант (фотон) (для сравнения, в ПЭТ используются радиоизотопы, испускающие позитроны)
В ОФЭКТ применяются радиофармпрепараты, меченные радиоизотопами, ядра которых при каждом акте радиоактивного распада испускают только один гамма-квант (фотон) (для сравнения, в ПЭТ используются радиоизотопы, испускающие позитроны)
 *ПЭТ Позитронная эмиссионная томография основывается на использовании испускаемых радионуклидами позитронов. Позитроны, имея одинаковую массу с электронами, заряжены положительно. Испускаемый позитрон сразу же взаимодействует с ближайшим электроном, что приводит к возникновению двух гамма-фотонов, распространяющихся в противоположных направлениях. Эти фотоны регистрируются специальными детекторами. Информация затем передается на компьютер и преобразуется в цифровое изображение.
*ПЭТ Позитронная эмиссионная томография основывается на использовании испускаемых радионуклидами позитронов. Позитроны, имея одинаковую массу с электронами, заряжены положительно. Испускаемый позитрон сразу же взаимодействует с ближайшим электроном, что приводит к возникновению двух гамма-фотонов, распространяющихся в противоположных направлениях. Эти фотоны регистрируются специальными детекторами. Информация затем передается на компьютер и преобразуется в цифровое изображение.
 Позитроны возникают при позитронном бетараспаде радионуклида, входящего в состав радиофармпрепарата, который вводится в организм перед исследованием.
Позитроны возникают при позитронном бетараспаде радионуклида, входящего в состав радиофармпрепарата, который вводится в организм перед исследованием.
 ПЭТ позволяет осуществлять количественную оценку концентрации радионуклидов и тем самым изучать метаболические процессы в тканях.
ПЭТ позволяет осуществлять количественную оценку концентрации радионуклидов и тем самым изучать метаболические процессы в тканях.
 Выбор подходящего РФП позволяет изучать с помощью ПЭТ такие разные процессы, как метаболизм, транспорт веществ, лиганд-рецепторные взаимодействия, экспрессию генов и т. д. Использование РФП, относящихся к различным классам биологически активных соединений, делает ПЭТ достаточно универсальным инструментом современной медицины. Поэтому разработка новых РФП и эффективных методов синтеза уже зарекомендовавших себя препаратов в настоящее время становится ключевым этапом в развитии метода ПЭТ.
Выбор подходящего РФП позволяет изучать с помощью ПЭТ такие разные процессы, как метаболизм, транспорт веществ, лиганд-рецепторные взаимодействия, экспрессию генов и т. д. Использование РФП, относящихся к различным классам биологически активных соединений, делает ПЭТ достаточно универсальным инструментом современной медицины. Поэтому разработка новых РФП и эффективных методов синтеза уже зарекомендовавших себя препаратов в настоящее время становится ключевым этапом в развитии метода ПЭТ.

 *
*
 Сцинтиграфия - (от лат. scinti - сверкать и греч. grapho - изображать, писать) метод функциональной визуализации, заключающийся во введении в организм радиоактивных изотопов (РФП) и получении двумерного изображения путём определения испускаемого ими излучения
Сцинтиграфия - (от лат. scinti - сверкать и греч. grapho - изображать, писать) метод функциональной визуализации, заключающийся во введении в организм радиоактивных изотопов (РФП) и получении двумерного изображения путём определения испускаемого ими излучения
 Радиоактивные индикаторы нашли своё применение в медицине с 1911, их родоначальником стал Дьердя де Хевеш, за что получил Нобелевскую премию. С пятидесятых годов направление стало активно развиваться, в практику вошли радионуклиды, появилась возможность наблюдать их скопление в нужном органе, распределение по нёму. Во 2 половине XX века при развитии технологий создания крупных кристаллов был создан новый прибор – гамма-камера, использование которой позволило получать изображения – сцинтиграммы. Этот метод и получил название сцинтиграфии.
Радиоактивные индикаторы нашли своё применение в медицине с 1911, их родоначальником стал Дьердя де Хевеш, за что получил Нобелевскую премию. С пятидесятых годов направление стало активно развиваться, в практику вошли радионуклиды, появилась возможность наблюдать их скопление в нужном органе, распределение по нёму. Во 2 половине XX века при развитии технологий создания крупных кристаллов был создан новый прибор – гамма-камера, использование которой позволило получать изображения – сцинтиграммы. Этот метод и получил название сцинтиграфии.
 *Суть метода Данный метод диагностики заключается в следующем: пациенту вводят, чаще всего внутривенно, препарат, который состоит из молекулы-вектора и молекулы-маркера. Молекула-вектор обладает сродством к определенному органу или целой системе. Именно она отвечает за то, чтобы маркер сконцентрировался именно там, где необходимо. Молекула-маркер обладает способностью испускать γ-лучи, которые, в свою очередь, улавливаются сцинтиляционной камерой и трансформируются в читаемый результат.
*Суть метода Данный метод диагностики заключается в следующем: пациенту вводят, чаще всего внутривенно, препарат, который состоит из молекулы-вектора и молекулы-маркера. Молекула-вектор обладает сродством к определенному органу или целой системе. Именно она отвечает за то, чтобы маркер сконцентрировался именно там, где необходимо. Молекула-маркер обладает способностью испускать γ-лучи, которые, в свою очередь, улавливаются сцинтиляционной камерой и трансформируются в читаемый результат.
 *Получаемые изображения Статические - в результате получается плоское (двумерное) изображение. Таким методом чаще всего исследуют кости, щитовидную железу и т. д. Динамические - результат сложения нескольких статических, получения динамических кривых (например при исследовании функции почек, печени, желчного пузыря) ЭКГ-синхронизированное исследование - ЭКГсинхронизация позволяет в томографическом режиме визуализировать сократительную функцию сердца.
*Получаемые изображения Статические - в результате получается плоское (двумерное) изображение. Таким методом чаще всего исследуют кости, щитовидную железу и т. д. Динамические - результат сложения нескольких статических, получения динамических кривых (например при исследовании функции почек, печени, желчного пузыря) ЭКГ-синхронизированное исследование - ЭКГсинхронизация позволяет в томографическом режиме визуализировать сократительную функцию сердца.
 Иногда к Сцинтиграфии относят родственный метод однофотонной эмиссионной компьютерной томографии (ОФЕКТ), который позволяет получать томограммы (трёхмерные изображения). Чаще всего таким образом исследуют сердце (миокарда), головной мозг
Иногда к Сцинтиграфии относят родственный метод однофотонной эмиссионной компьютерной томографии (ОФЕКТ), который позволяет получать томограммы (трёхмерные изображения). Чаще всего таким образом исследуют сердце (миокарда), головной мозг
 *Ипользование метода Сцинтиграфия показана при подозрении на наличие какой-то патологии, при уже существующем и выявленном ранее заболевании, для уточнения степени повреждения органов, функциональной активности патологического очага и оценки эффективности проведённого лечения
*Ипользование метода Сцинтиграфия показана при подозрении на наличие какой-то патологии, при уже существующем и выявленном ранее заболевании, для уточнения степени повреждения органов, функциональной активности патологического очага и оценки эффективности проведённого лечения
 *Объекты исследования железы внутренней секреции кроветворная система спинной и головной мозг (диагностика инфекционных заболеваний мозга, болезни Альцгеймера, болезни Паркинсона) лимфатическая система лёгкие сердечно-сосудистая система (исследование сократительной способности миокарда, обнаружение ишемических очагов, выявление тромбоэмболии лёгочной артерии) органы пищеварения органы выделительной системы костная система (диагностика переломов, воспалений, инфекций, опухолей костной ткани)
*Объекты исследования железы внутренней секреции кроветворная система спинной и головной мозг (диагностика инфекционных заболеваний мозга, болезни Альцгеймера, болезни Паркинсона) лимфатическая система лёгкие сердечно-сосудистая система (исследование сократительной способности миокарда, обнаружение ишемических очагов, выявление тромбоэмболии лёгочной артерии) органы пищеварения органы выделительной системы костная система (диагностика переломов, воспалений, инфекций, опухолей костной ткани)
 Изотопы специфичны для определенного органа, поэтому для выявления патологии различных органов используются разные радиофармакологические препараты. Для исследования сердца используется Таллий-201 , Технеций-99 m, щитовидной железы – Йод-123, легких – технеций-99 m, Йод-111, печени – Технеций-97 m, и так далее
Изотопы специфичны для определенного органа, поэтому для выявления патологии различных органов используются разные радиофармакологические препараты. Для исследования сердца используется Таллий-201 , Технеций-99 m, щитовидной железы – Йод-123, легких – технеций-99 m, Йод-111, печени – Технеций-97 m, и так далее
 *Критерии выбора РФП Основным критерием при выборе является соотношение диагностическая ценность/минимальная лучевая нагрузка, которое может проявляться в следующем: Препарат должен быстро достигать исследуемого органа, равномерно распределяться в нем и также быстро и полностью выводиться из организма. Период полураспада у радиоактивной части молекулы должен быть достаточно коротким, чтобы радионуклид не представлял вреда для здоровья пациента. Излучение, которое является характеристическим для данного препарата, должно быть удобно для регистрации. Радиофармацевтические препараты не должны содержать примесей, токсических для человека, и не должны генерировать продукты распада с длительным периодом разложения
*Критерии выбора РФП Основным критерием при выборе является соотношение диагностическая ценность/минимальная лучевая нагрузка, которое может проявляться в следующем: Препарат должен быстро достигать исследуемого органа, равномерно распределяться в нем и также быстро и полностью выводиться из организма. Период полураспада у радиоактивной части молекулы должен быть достаточно коротким, чтобы радионуклид не представлял вреда для здоровья пациента. Излучение, которое является характеристическим для данного препарата, должно быть удобно для регистрации. Радиофармацевтические препараты не должны содержать примесей, токсических для человека, и не должны генерировать продукты распада с длительным периодом разложения
 *Исследования, требующие специальной подготовки 1. Функциональное исследование щитовидной железы с помощью 131 йодида натрия В течение 3 -х месяцев перед проведением исследования пациентам запрещается: проведение рентгеноконтрастного исследования; прием препаратов, содержащих йод; за 10 дней до исследования отмяются седативные препараты, содержащие йод в высоких концентрациях Больной направляется в отделение радиоизотопной диагностики утром натощак. Через 30 минут после приема радиоактивного йода больной может завтракать
*Исследования, требующие специальной подготовки 1. Функциональное исследование щитовидной железы с помощью 131 йодида натрия В течение 3 -х месяцев перед проведением исследования пациентам запрещается: проведение рентгеноконтрастного исследования; прием препаратов, содержащих йод; за 10 дней до исследования отмяются седативные препараты, содержащие йод в высоких концентрациях Больной направляется в отделение радиоизотопной диагностики утром натощак. Через 30 минут после приема радиоактивного йода больной может завтракать
 2. Сцинтиграфия щитовидной железы с помощью 131 -йодида натрия Больной направляется в отделение утром натощак. Через 30 минут после приема радиоактивного йода больному дают обычный завтрак. Сцинтиграфию щитовидной железы проводят через 24 часа после приема препарата. 3. Сцинтиграфия миокарда с помощью 201 -таллия хлорида Проводится натощак. 4. Динамическая сцинтиграфия желчевыводящих протоков с хида Исследование проводится натощак. Медсестра стационара приносит в отделение радиоизотопной диагностики 2 сырых яйца. 5. Сцинтиграфия костной системы с пирофосфатом Больной в сопровождении медсестры направляется в отделение изотопной диагностики для проведения внутривенного введения препарата утром. Исследование проводится через 3 часа. Перед началом исследования больной должен опорожнить мочевой пузырь.
2. Сцинтиграфия щитовидной железы с помощью 131 -йодида натрия Больной направляется в отделение утром натощак. Через 30 минут после приема радиоактивного йода больному дают обычный завтрак. Сцинтиграфию щитовидной железы проводят через 24 часа после приема препарата. 3. Сцинтиграфия миокарда с помощью 201 -таллия хлорида Проводится натощак. 4. Динамическая сцинтиграфия желчевыводящих протоков с хида Исследование проводится натощак. Медсестра стационара приносит в отделение радиоизотопной диагностики 2 сырых яйца. 5. Сцинтиграфия костной системы с пирофосфатом Больной в сопровождении медсестры направляется в отделение изотопной диагностики для проведения внутривенного введения препарата утром. Исследование проводится через 3 часа. Перед началом исследования больной должен опорожнить мочевой пузырь.
 *Исследования, не требующие специальной подготовки Сцинтиграфия печени Радиометрическое исследование опухолей кожи. Ренография и сцинтиграфия почек Ангиография почек и брюшной аорты, сосудов шеи и головного мозга Сцинтиграфия поджелудочной железы. Сцинтиграфия легких. ОЦК (определение объема циркулирующей крови) Трансмиссионно-эмиссионное исследование сердца, легких и крупных сосудов Сцинтиграфия щитовидной железы с помощью пертехнетата Флебография Лимфография Определение фракции выброса
*Исследования, не требующие специальной подготовки Сцинтиграфия печени Радиометрическое исследование опухолей кожи. Ренография и сцинтиграфия почек Ангиография почек и брюшной аорты, сосудов шеи и головного мозга Сцинтиграфия поджелудочной железы. Сцинтиграфия легких. ОЦК (определение объема циркулирующей крови) Трансмиссионно-эмиссионное исследование сердца, легких и крупных сосудов Сцинтиграфия щитовидной железы с помощью пертехнетата Флебография Лимфография Определение фракции выброса
 *Противопоказания Абсолютным противопоказанием является аллергия на вещества, входящие в состав используемого радиофармацевтического препарата. Относительное противопоказание – беременность. Исследование пациентки кормящей грудью допускается, только важно не возобновлять кормление раньше 24 часов после обследования, точнее после введения препарата
*Противопоказания Абсолютным противопоказанием является аллергия на вещества, входящие в состав используемого радиофармацевтического препарата. Относительное противопоказание – беременность. Исследование пациентки кормящей грудью допускается, только важно не возобновлять кормление раньше 24 часов после обследования, точнее после введения препарата
 *Побочные эффекты Аллергические реакции на радиоактивные вещества Временное повышение или снижение артериального давления Частые позывы к мочеиспусканию
*Побочные эффекты Аллергические реакции на радиоактивные вещества Временное повышение или снижение артериального давления Частые позывы к мочеиспусканию
 *Положительные моменты исследования Возможность определить не только внешний вид органа, но и нарушение функций, которое зачастую проявляется гораздо раньше, нежели органические поражения. При таком исследовании результат фиксируется не в виде статической двухмерной картинки, а в виде динамических кривых, томограмм или электрокардиограмм. Исходя из первого пункта, становится очевидным, что сцинтиграфия позволяет количественно оценить поражение органа или системы. Это метод практически не требует подготовки со стороны пациента. Зачастую рекомендуется лишь соблюдать определенную диету и прекратить прием лекарственных препаратов, которые могут мешать визуализации
*Положительные моменты исследования Возможность определить не только внешний вид органа, но и нарушение функций, которое зачастую проявляется гораздо раньше, нежели органические поражения. При таком исследовании результат фиксируется не в виде статической двухмерной картинки, а в виде динамических кривых, томограмм или электрокардиограмм. Исходя из первого пункта, становится очевидным, что сцинтиграфия позволяет количественно оценить поражение органа или системы. Это метод практически не требует подготовки со стороны пациента. Зачастую рекомендуется лишь соблюдать определенную диету и прекратить прием лекарственных препаратов, которые могут мешать визуализации
 *
*
 Радиология интервенционная - раздел медицинской радиологии, разрабатывающий научные основы и клиническое применение лечебных и диагностических манипуляций, осуществляемых под контролем лучевого исследования. Формирование Р. и. стало возможным с внедрением в медицину электроники, автоматики, телевидения, вычислительной техники.
Радиология интервенционная - раздел медицинской радиологии, разрабатывающий научные основы и клиническое применение лечебных и диагностических манипуляций, осуществляемых под контролем лучевого исследования. Формирование Р. и. стало возможным с внедрением в медицину электроники, автоматики, телевидения, вычислительной техники.
 Оперативные вмешательства, выполняемые с помощью интервенцион ной радиологии, можно разделить на следующие группы: *восстановление просвета суженных трубчатых структур (артерий, желчевыводящих путей, различных отделов желудочно-кишечного тракта); *дренирование полостных образований во внутренних органах; *окклюзия просвета сосудов *Цели применения
Оперативные вмешательства, выполняемые с помощью интервенцион ной радиологии, можно разделить на следующие группы: *восстановление просвета суженных трубчатых структур (артерий, желчевыводящих путей, различных отделов желудочно-кишечного тракта); *дренирование полостных образований во внутренних органах; *окклюзия просвета сосудов *Цели применения
 Показания к интервенционным вмешательствам весьма широки, что связано с многообразием задач, которые могут быть решены с помощью методов интервенционной радиологии. Общими противопоказаниями являются тяжелое состояние больного, острые инфекционные болезни, психические расстройства, декомпенсация функций сердечнососудистой системы, печени, почек, при использовании йодсодержащих рентгеноконтрастных веществ - повышенная чувствительность к препаратам йода. *Показания
Показания к интервенционным вмешательствам весьма широки, что связано с многообразием задач, которые могут быть решены с помощью методов интервенционной радиологии. Общими противопоказаниями являются тяжелое состояние больного, острые инфекционные болезни, психические расстройства, декомпенсация функций сердечнососудистой системы, печени, почек, при использовании йодсодержащих рентгеноконтрастных веществ - повышенная чувствительность к препаратам йода. *Показания
 Развитие интервенционной радиолоии потребовало создания специализированного кабинета в составе отделения лучевой диагностики. Чаще всего это ангиографический кабинет для внутриполостных и внутрисосудистых исследований, обслуживаемый рентгенохирургической бригадой, и состав которой входят рентгенохирург, анестезиолог, специалист по ультразвуковой диагностике, операционная сестра, рентгенолаборант, санитарка, фотолаборант. Работники рентгенохирургической бригады должны владеть методами интенсивной терапии и реанимации.
Развитие интервенционной радиолоии потребовало создания специализированного кабинета в составе отделения лучевой диагностики. Чаще всего это ангиографический кабинет для внутриполостных и внутрисосудистых исследований, обслуживаемый рентгенохирургической бригадой, и состав которой входят рентгенохирург, анестезиолог, специалист по ультразвуковой диагностике, операционная сестра, рентгенолаборант, санитарка, фотолаборант. Работники рентгенохирургической бригады должны владеть методами интенсивной терапии и реанимации.

 Рентгеноэндоваскулярные вмешательства, получившие наибольшее признание, представляют собой внутрисосудистые диагностические и лечебные манипуляции, осуществляемые под рентгеновским контролем. Основными их видами являются рентгеноэндоваскулярная дилатация, или ангиопластика, рентгеноэндоваскулярное протезирование и рентгеноэндоваскулярная окклюзия
Рентгеноэндоваскулярные вмешательства, получившие наибольшее признание, представляют собой внутрисосудистые диагностические и лечебные манипуляции, осуществляемые под рентгеновским контролем. Основными их видами являются рентгеноэндоваскулярная дилатация, или ангиопластика, рентгеноэндоваскулярное протезирование и рентгеноэндоваскулярная окклюзия
 Экстравазальные интервенционные вмешательства включают эндобронхиальные, эндобилиарные, эндоэзофагальные, эндоуринальные и другие манипуляции. К рентгеноэндобронхиальным вмешательствам относят катетеризацию бронхиального дерева, выполняемую под контролем рентгенотелевизионного просвечивания, с целью получения материала для морфологических исследований из недоступных для бронхоскопа участков. При прогрессирующих стриктурах трахеи, при размягчении хрящей трахеи и бронхов осуществляют эндопротезирование использованием временных и постоянных металлических и нитиноловых протезов.
Экстравазальные интервенционные вмешательства включают эндобронхиальные, эндобилиарные, эндоэзофагальные, эндоуринальные и другие манипуляции. К рентгеноэндобронхиальным вмешательствам относят катетеризацию бронхиального дерева, выполняемую под контролем рентгенотелевизионного просвечивания, с целью получения материала для морфологических исследований из недоступных для бронхоскопа участков. При прогрессирующих стриктурах трахеи, при размягчении хрящей трахеи и бронхов осуществляют эндопротезирование использованием временных и постоянных металлических и нитиноловых протезов.
 * В 1986 году Рентген открыл новый вид излучения, и уже в этот же год талантливым ученым удалось сделать рентгеноконтрастными сосуды различных органов трупа. Однако ограниченные технические возможности в течение некоторого времени препятствовали развитию ангиографии сосудов. * В настоящее время ангиография сосудов – это достаточно новый, но интенсивно развивающийся высокотехнологический метод диагностики разнообразных заболеваний сосудов и органов человека.
* В 1986 году Рентген открыл новый вид излучения, и уже в этот же год талантливым ученым удалось сделать рентгеноконтрастными сосуды различных органов трупа. Однако ограниченные технические возможности в течение некоторого времени препятствовали развитию ангиографии сосудов. * В настоящее время ангиография сосудов – это достаточно новый, но интенсивно развивающийся высокотехнологический метод диагностики разнообразных заболеваний сосудов и органов человека.
 * На стандартных рентгеновских снимках невозможно увидеть ни артерии, ни вены, ни лимфатические сосуды, ни тем более капилляры, поскольку они поглощают излучение, так же, как и окружающие их мягкие ткани. Поэтому для того, чтобы можно было рассмотреть сосуды и оценить их состояние, применяются специальные методы ангиографии с введением особых рентгеноконтрастных препаратов.
* На стандартных рентгеновских снимках невозможно увидеть ни артерии, ни вены, ни лимфатические сосуды, ни тем более капилляры, поскольку они поглощают излучение, так же, как и окружающие их мягкие ткани. Поэтому для того, чтобы можно было рассмотреть сосуды и оценить их состояние, применяются специальные методы ангиографии с введением особых рентгеноконтрастных препаратов.
 В зависимости от локализации пораженной вены различают несколько видов ангиографии: 1. Церебральная ангиография – исследование сосудов головного мозга. 2. Грудная аортография – исследование аорты и ее ветвей. 3. Ангиопульмонография – изображение легочных сосудов. 4. Брюшная аортография – исследование аорты брюшного отдела. 5. Почечная артериография - выявление опухолей, травм почек и МКБ. 6. Периферическая артериография – оценка состояния артерий конечностей при травмах и окклюзионных заболеваниях. 7. Портография - исследование воротной вены печени. 8. Флебография – исследование сосудов конечностей для определения характера венозного кровотока. 9. Флуоресцентная ангиография – исследование сосудов, применяемое в офтальмологии. *Виды ангиографии
В зависимости от локализации пораженной вены различают несколько видов ангиографии: 1. Церебральная ангиография – исследование сосудов головного мозга. 2. Грудная аортография – исследование аорты и ее ветвей. 3. Ангиопульмонография – изображение легочных сосудов. 4. Брюшная аортография – исследование аорты брюшного отдела. 5. Почечная артериография - выявление опухолей, травм почек и МКБ. 6. Периферическая артериография – оценка состояния артерий конечностей при травмах и окклюзионных заболеваниях. 7. Портография - исследование воротной вены печени. 8. Флебография – исследование сосудов конечностей для определения характера венозного кровотока. 9. Флуоресцентная ангиография – исследование сосудов, применяемое в офтальмологии. *Виды ангиографии
 Ангиография применяется для выявления патологий кровеносных сосудов нижних конечностей, в частности стеноз (сужение) или закупорку (окклюзию) артерий, вен и лимфатических путей. Данный метод применяется для: * выявления атеросклеротических изменений в кровеносных путях, * диагностики заболеваний сердца, * оценки функционирования почек; * выявления опухолей, кист, аневризм, тромбов, артериовенозных шунтов; * диагностики болезней сетчатки глаз; * предоперационного исследования перед хирургией на открытом мозге ил сердце. *Показания к исследованию
Ангиография применяется для выявления патологий кровеносных сосудов нижних конечностей, в частности стеноз (сужение) или закупорку (окклюзию) артерий, вен и лимфатических путей. Данный метод применяется для: * выявления атеросклеротических изменений в кровеносных путях, * диагностики заболеваний сердца, * оценки функционирования почек; * выявления опухолей, кист, аневризм, тромбов, артериовенозных шунтов; * диагностики болезней сетчатки глаз; * предоперационного исследования перед хирургией на открытом мозге ил сердце. *Показания к исследованию
 Метод противопоказан при: * венографии тромбофлебита; * острых инфекционных и воспалительных заболеваниях; * психических заболеваниях; * аллергических реакциях на йодсодержащие препараты или контрастное вещество; * выраженной почечной, печеночной и сердечной недостаточности; * тяжелом состоянии пациента; * дисфункции щитовидной железы; * венерических заболеваниях. Метод противопоказан больным с нарушениями свертываемости крови, а также беременным женщинам из-за негативного воздействия ионизирующей радиации на плод. *Противопоказания
Метод противопоказан при: * венографии тромбофлебита; * острых инфекционных и воспалительных заболеваниях; * психических заболеваниях; * аллергических реакциях на йодсодержащие препараты или контрастное вещество; * выраженной почечной, печеночной и сердечной недостаточности; * тяжелом состоянии пациента; * дисфункции щитовидной железы; * венерических заболеваниях. Метод противопоказан больным с нарушениями свертываемости крови, а также беременным женщинам из-за негативного воздействия ионизирующей радиации на плод. *Противопоказания
 1. Ангиография сосудов является инвазивной процедурой, которая требует врачебный контроль состояния пациента до и после диагностической манипуляции. Из-за этих особенностей, требуется госпитализация больного в стационар и проведение лабораторных исследований: общий анализ крови, мочи, биохимический анализ крови, определение группы крови и резус фактора и ряда других тестов по показаниям. Человеку рекомендуется прекратить принимать ряд препаратов, которые влияют на свертывающую систему крови (например, аспирин) за несколько дней до осуществления процедуры. *Подготовка к исследованию
1. Ангиография сосудов является инвазивной процедурой, которая требует врачебный контроль состояния пациента до и после диагностической манипуляции. Из-за этих особенностей, требуется госпитализация больного в стационар и проведение лабораторных исследований: общий анализ крови, мочи, биохимический анализ крови, определение группы крови и резус фактора и ряда других тестов по показаниям. Человеку рекомендуется прекратить принимать ряд препаратов, которые влияют на свертывающую систему крови (например, аспирин) за несколько дней до осуществления процедуры. *Подготовка к исследованию
 2. Пациенту рекомендуется воздержаться от приема пищи за 6 -8 часов до начала диагностической процедуры. 3. Сама процедура проводится с применением местных анестетиков, также человеку накануне старта теста обычно назначают седативные (успокоительные) препараты. 4. Перед тем, как провести ангиографию, каждому пациенту делают пробу на аллергическую реакцию к препаратам, используемым при контрастировании. *Подготовка к исследованию
2. Пациенту рекомендуется воздержаться от приема пищи за 6 -8 часов до начала диагностической процедуры. 3. Сама процедура проводится с применением местных анестетиков, также человеку накануне старта теста обычно назначают седативные (успокоительные) препараты. 4. Перед тем, как провести ангиографию, каждому пациенту делают пробу на аллергическую реакцию к препаратам, используемым при контрастировании. *Подготовка к исследованию
 * После предварительной обработки растворами антисептиков по местным обезболиванием выполняют небольшой разрез кожи и находят необходимую артерию. Выполняют ее прокол специальной иглой и через эту иглу вводят металлический проводник до нужного уровня. По этому проводнику до заданной точки вводят специальный катетер, и проводник вместе с иглой удаляют. Все манипуляции, происходящие внутри сосуда, происходят строго под контролем рентгенотелевидения. Через катетер вводят в сосуд рентгеноконтрастное вещество и в этот же момент проводят серию рентгеновских снимков, при необходимости изменяя положение пациента. *Методика ангиографии
* После предварительной обработки растворами антисептиков по местным обезболиванием выполняют небольшой разрез кожи и находят необходимую артерию. Выполняют ее прокол специальной иглой и через эту иглу вводят металлический проводник до нужного уровня. По этому проводнику до заданной точки вводят специальный катетер, и проводник вместе с иглой удаляют. Все манипуляции, происходящие внутри сосуда, происходят строго под контролем рентгенотелевидения. Через катетер вводят в сосуд рентгеноконтрастное вещество и в этот же момент проводят серию рентгеновских снимков, при необходимости изменяя положение пациента. *Методика ангиографии
 *После окончания процедуры катетер удаляют, а на область прокола накладывают очень тугую стерильную повязку. Введенное в сосуд вещество покидает организм через почки в течение суток. А сама процедура продолжается около 40 минут. *Методика ангиографии
*После окончания процедуры катетер удаляют, а на область прокола накладывают очень тугую стерильную повязку. Введенное в сосуд вещество покидает организм через почки в течение суток. А сама процедура продолжается около 40 минут. *Методика ангиографии
 * Состояние пациента после процедуры * Больному в течение суток показан постельный режим. За самочувствием пациента следит лечащий доктор, который выполняет измерение температуры тела и осмотр области инвазивного вмешательства. На другой день повязку снимают и при удовлетворительном состоянии человека и отсутствии кроизлияния в районе прокола его отпускают домой. * Для абсолютного большинства людей ангиографическое исследование не несет никакого риска. По имеющимся данным, угроза осложнений при осуществлении ангиографии не превышает 5%.
* Состояние пациента после процедуры * Больному в течение суток показан постельный режим. За самочувствием пациента следит лечащий доктор, который выполняет измерение температуры тела и осмотр области инвазивного вмешательства. На другой день повязку снимают и при удовлетворительном состоянии человека и отсутствии кроизлияния в районе прокола его отпускают домой. * Для абсолютного большинства людей ангиографическое исследование не несет никакого риска. По имеющимся данным, угроза осложнений при осуществлении ангиографии не превышает 5%.
 *Осложнения Среди осложнений наиболее часто встречаются следующие: * Аллергические реакции на рентгенконтрастные вещества (в частности йодсодержащие, поскольку они используются чаще всего) * Болезненные ощущения, отечности и гематомы на месте введения катетера * Кровотечение после пункции * Нарушение функционирования почек вплоть до развития почечной недостаточности * Травма сосуда или тканей сердца * Нарушение сердечного ритма * Развитие сердечнососудистой недостаточности * Инфаркт или инсульт
*Осложнения Среди осложнений наиболее часто встречаются следующие: * Аллергические реакции на рентгенконтрастные вещества (в частности йодсодержащие, поскольку они используются чаще всего) * Болезненные ощущения, отечности и гематомы на месте введения катетера * Кровотечение после пункции * Нарушение функционирования почек вплоть до развития почечной недостаточности * Травма сосуда или тканей сердца * Нарушение сердечного ритма * Развитие сердечнососудистой недостаточности * Инфаркт или инсульт

Лучевая диагностика, лучевая терапия - это две составные части радиологии. В современной медицинской практике они используются все шире и чаще. Это можно объяснить их отличной информативностью.
Диагностика лучевая - это практическая дисциплина, которая изучает использование разного рода излучений с целью обнаружения и распознавания большого количества заболеваний. Она помогает изучить морфологию и функции нормальных и пораженных болезнью органов и систем человеческого организма. Существует несколько видов лучевой диагностики, и каждая из них по-своему уникальна и позволяет обнаружить болезни в разных областях организма.
Лучевая диагностика: виды
На сегодняшний день существует несколько методов лучевой диагностики. Каждый из них по-своему хорош, так как позволяет провести исследования в определенной области человеческого организма. Виды лучевой диагностики:
- Рентгенодиагностика.
- Радионуклидное исследование.
- Компьютерная томография.
- Термография.
Эти методы исследования лучевой диагностики могут позволить выдать данные о состоянии здоровья пациента только в той области, которая ими исследуется. Но существуют и более усовершенствованные методы, которые дают более подробные и обширные результаты.
Современный метод диагностирования
Современная лучевая диагностика - это одна из быстро развивающихся медицинских специальностей. Она непосредственно связана с общим прогрессом физики, математики, вычислительной техники, информатики.
Диагностика лучевая - это наука, применяющая излучения, которые помогают изучать строение и функционирование нормальных и поврежденных болезнями органов и систем человеческого организма с целью проведения профилактики и распознавания заболевания. Подобный метод диагностирования играет важную роль как в обследовании пациентов, так и в радиологических процедурах лечения, которые зависят от информации, полученной во время исследований.
Современные методы лучевой диагностики позволяют с максимальной точностью выявить патологию в конкретном органе и помочь найти лучший способ для ее лечения.
Разновидности диагностики
Инновационные методы диагностирования включают в себя большое количество диагностических визуализаций и отличаются друг от друга физическими принципами получения данных. Но общая сущность всех методик заключается в информации, которую получают путем обработки пропускаемого, испускаемого или отраженного электромагнитного излучения или механических колебаний. В зависимости от того, какие из явлений положены в основу получаемого изображения, диагностика лучевая делится на такие виды исследований:
- Рентгенодиагностика основывается на умении поглощать тканями рентгеновские лучи.
- В его основе лежит отражение пучка направленных ультразвуковых волн в тканях по направлению к датчику.
- Радионуклидное - характеризуется испусканием изотопами, которые накапливаются в тканях.
- Магнитно-резонансный метод основывается на испускании радиочастотного излучения, которое возникает во время возбуждения непарных ядер атомов в магнитном поле.
- Исследование инфракрасными лучами - самопроизвольное испускание тканями инфракрасного излучения.

Каждый из этих методов позволяет с большой точностью выявить патологию в органах человека и дает больше шансов на положительный исход лечения. Как диагностика лучевая выявляет патологию в легких, и что с ее помощью можно обнаружить?
Исследование легких
Диффузное поражение легких - это изменения в обоих органах, представляющие собой рассеянные очаги, увеличение ткани в объеме, а в некоторых случаях и объединение двух этих состояний. Благодаря рентгеновскому и компьютерному методам исследований удается определять легочные заболевания.

Только современные методы исследования позволяют быстро и точно установить диагноз и приступить к оперативному лечению в условиях стационара. В наше время современных технологий имеет большое значение лучевая диагностика легких. Поставить диагноз в соответствии с клинической картиной в большинстве случаев очень трудно. Это объясняется тем, что патологии легких сопровождаются сильными болями, острой дыхательной недостаточностью и кровоизлиянием.
Но даже в самых тяжелых случаях на помощь врачам и пациентам приходит неотложная лучевая диагностика.
В каких случаях показано проведение исследования?
Рентгеновский метод диагностики позволяет быстро выявить проблему при возникновении угрожающей жизни пациента ситуации, которая требует неотложного вмешательства. Срочная рентгенодиагностика может быть полезна во многих случаях. Чаще всего ее используют при повреждении костей и суставов, внутренних органов и мягких тканей. Очень опасны для человека травмы головы и шеи, живота и брюшной полости, грудной клетки, позвоночника, тазобедренных и длинных трубчатых костей.

Метод рентгеновского исследования назначают пациенту сразу после того, как будет проведена противошоковая терапия. Осуществлять его можно прямо в приемном отделении, используя передвижной аппарат, или же пациента доставляют в кабинет рентгена.
При травмах шеи и головы проводят обзорную рентгенограмму, при необходимости добавляют специальные снимки отдельных частей черепа. В специализированных учреждениях можно провести скорую ангиографию сосудов мозга.
При травмировании грудной клетки диагностику начинают с обзорной делают с прямого и бокового обзора. При травмах живота и таза нужно проводить обследование с использованием контрастирования.
Также срочное проводят и при других патологиях: острая боль в животе, харканье кровью и кровотечения из пищеварительного тракта. Если данных будет недостаточно для установления точного диагноза, назначают компьютерную томографию.
Редко используют рентгенодиагностику в случаях подозрения на присутствие инородных тел в дыхательных путях или пищеварительном тракте.

При всех видах повреждений и в сложных случаях, возможно, потребуется провести не только компьютерную томографию, но и магнитно-резонансную. Назначить то или иное исследование может только лечащий доктор.
Плюсы лучевой диагностики
Этот метод исследования считают одним из самых эффективных, поэтому, рассматривая его плюсы, хочется выделить такие:
- Под воздействием лучей опухолевые новообразования уменьшаются, погибает часть раковых клеток, а оставшиеся перестают делиться.
- Многие сосуды, из которых поступает питание к зарастают.
- Больше всего положительных моментов заключается в лечении некоторых видов рака: легких, яичников и вилочковой железы.
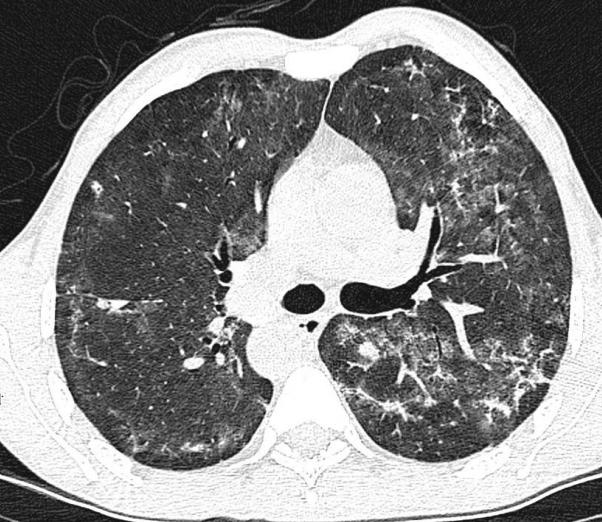
Но не только положительные стороны есть у данного метода, отрицательные также имеются.
Минусы диагностики лучевой
Большинство врачей считают, каким бы удивительным ни был этот метод исследования, свои отрицательные стороны у него также есть. К ним можно отнести:
- Побочные эффекты, которые возникают во время терапии.
- Низкая чувствительность к радиоактивному излучению таких органов, как хрящи, кости, почки и мозг.
- Максимальная чувствительность эпителия кишечника к данному облучению.

Лучевая диагностика показала хорошие результаты при выявлении патологии, но не каждому пациенту она подходит.
Противопоказания
Не всем больным с раковыми новообразованиями этот метод исследований подходит. Назначают его только в некоторых случаях:
- Наличие большого количества метастазов.
- Лучевая болезнь.
- Врастание раковых корней в крупнейшие сосуды и органы половой системы.
- Лихорадка.
- Тяжелейшее состояние пациента с выраженной интоксикацией.
- Обширное онкологическое поражение.
- Анемия, лейкопения, а также тромбоцитопения.
- Распад раковых новообразований с кровотечением.
Заключение
Лучевая диагностика применяется уже несколько лет и показала очень хорошие результаты в быстрой постановке диагнозов, особенно в сложных случаях. Благодаря ее использованию удалось определить диагнозы очень тяжелым больным. Даже несмотря на ее недостатки, других исследований, которые бы давали такие результаты, пока нет. Поэтому можно точно сказать, что в настоящее время лучевая диагностика стоит на первом месте.
2.1. РЕНТГЕНОДИАГНОСТИКА
(РЕНТГЕНОЛОГИЯ)
Практически во всех медицинских учреждениях широко используются аппараты для рентгенологического исследования. Рентгеновские установки просты, надежны, экономичны. Именно эти системы по-прежнему служат основой для диагностики травм скелета, болезней легких, почек и пищеварительного канала. Кроме того, рентгеновский метод играет важную роль при выполнении различных интервенционных вмешательств (как диагностических, так и лечебных).
2.1.1. Краткая характеристика рентгеновского излучения
Рентгеновское излучение представляет собой электромагнитные волны (поток квантов, фотонов), энергия которых расположе- на на энергетической шкале между ультрафиолетовым излучением и гамма-излучением (рис. 2-1). Фотоны рентгеновского излучения имеют энергию от 100 эВ до 250 кэВ, что соответствует излучению с частотой от 3?10 16 Гц до 6?10 19 Гц и длиной волны 0,005-10 нм. Электромагнитные спектры рентгеновского излучения и гаммаизлучения в значительной степени перекрываются между собой.
Рис. 2-1. Шкала электромагнитных излучений
Основным отличием этих двух видов излучения является способ их возникновения. Рентгеновские лучи получаются при участии электронов (например, при торможении их потока), а гамма-лучи - при радиоактивном распаде ядер некоторых элементов.
Рентгеновские лучи могут генерироваться при торможении ускоренного потока заряженных частиц (так называемое тормозное излучение) или же при возникновении высокоэнергетичных переходов в электронных оболочках атомов (характеристическое излучение). В медицинских приборах для генерации рентгеновских лучей используются рентгеновские трубки (рис. 2-2). Их основными компонентами являются катод и массивный анод. Электроны, испускаемые вследствие разности электрических потенциалов между анодом и катодом, ускоряются, достигают анода, при столкновении с материалом которого тормозятся. Вследствие этого возникает тормозное рентгеновское излучение. Во время столкновения электронов с анодом происходит и второй процесс - выбиваются электроны из электронных оболочек атомов анода. Их места занимают электроны из других оболочек атома. В ходе этого процесса генерируется второй тип рентгеновского излучения - так называемое характеристическое рентгеновское излучение, спектр которого в значительной мере зависит от материала анода. Аноды чаще всего изготавливают из молибдена или вольфрама. Существуют специальные устройства для фокусировки и фильтрации рентгеновского излучения с целью улучшения получаемых изображений.

Рис. 2-2. Схема устройства рентгеновской трубки:
1 - анод; 2 - катод; 3 - напряжение, подаваемое на трубку; 4 - рентгеновское излучение
Свойствами рентгеновских лучей, обусловливающими их использование в медицине, являются проникающая способность, флюоресцирующее и фотохимическое действия. Проникающая способность рентгеновских лучей и их поглощение тканями человеческого тела и искусственными материалами являются важнейшими свойствами, которые обусловливают их применение в лучевой диагностике. Чем короче длина волны, тем большей проникающей способностью обладает рентгеновское излучение.
Различают «мягкое» рентгеновское излучение с малой энергией и частотой излучения (соответственно с наибольшей длиной волны) и «жесткое», обладающее высокой энергией фотонов и частотой излучения, имеющее короткую длину волны. Длина волны рентгеновского излучения (соответственно его «жесткость» и проникающая способность) зависит от величины напряжения, приложенного к рентгеновской трубке. Чем выше напряжение на трубке, тем больше скорость и энергия потока электронов и меньше длина волны у рентгеновских лучей.
При взаимодействии проникающего через вещество рентгеновского излучения в нем происходят качественные и количественные изменения. Степень поглощения рентгеновских лучей тканями различна и определяется показателями плотности и атомного веса элементов, составляющих объект. Чем выше плотность и атомный вес вещества, из которого состоит исследуемый объект (орган), тем больше поглощаются рентгеновские лучи. В человеческом теле имеются ткани и органы разной плотности (легкие, кости, мягкие ткани и т.д.), это объясняет различное поглощение рентгеновских лучей. На искусственной или естественной разности в поглощении рентгеновских лучей различными органами и тканями и основана визуализация внутренних органов и структур.
Для регистрации прошедшего через тело излучения используется его способность вызывать флюоресценцию некоторых соединений и оказывать фотохимическое действие на пленку. С этой целью исполь- зуются специальные экраны для рентгеноскопии и фотопленки для рентгенографии. В современных рентгеновских аппаратах для регистрации ослабленного излучения применяют специальные системы цифровых электронных детекторов - цифровые электронные панели. В этом случае рентгеновские методы называют цифровыми.
Из-за биологического действия рентгеновских лучей необходимо прибегать к защите пациентов при исследовании. Это достигается
максимально коротким временем облучения, заменой рентгеноскопии на рентгенографию, строго обоснованным применением ионизирующих методов, защитой с помощью экранирования пациента и персонала от воздействия излучения.
2.1.2. Рентгенография и рентгеноскопия
Рентгеноскопия и рентгенография являются основными методами рентгенологического исследования. Для изучения различных органов и тканей создан целый ряд специальных аппаратов и методов (рис. 2-3). Рентгенография по-прежнему очень широко используется в клинической практике. Рентгеноскопия применяется реже из-за относительно высокой лучевой нагрузки. К рентгеноскопии вынуждены прибегать там, где рентгенография или неионизирующие методы получения информации недостаточны. В связи с развитием КТ роль классической послойной томографии снизилась. Методика послойной томографии применяется при исследовании легких, почек и костей там, где отсутствуют кабинеты КТ.
Рентгеноскопия (греч. scopeo - рассматривать, наблюдать) - исследование, при котором рентгеновское изображение проецируется на флюоресцирующий экран (или систему цифровых детекторов). Метод позволяет проводить статическое, а также динамическое, функциональное изучение органов (например, рентгеноскопия желудка, экскурсия диафрагмы) и контролировать проведение интервенционных процедур (например, ангиографии, стентирования). В настоящее время при использовании цифровых систем изображения получают на экране компьютерных мониторов.
К основным недостаткам рентгеноскопии относятся относительно высокая лучевая нагрузка и трудности в дифференциации «тонких» изменений.
Рентгенография (греч greapho - писать, изображать) - исследование, при котором получают рентгеновское изображение объекта, фиксированное на пленке (прямая рентгенография) или на специальных цифровых устройствах (цифровая рентгенография).
Различные варианты рентгенографии (обзорная рентгенография, прицельная рентгенография, контактная рентгенография, контрастная рентгенография, маммография, урография, фистулография, артрография и пр.) используются с целью улучшения качества и увеличения количества получаемой диагности-

Рис. 2-3. Современный рентгеновский аппарат
ческой информации в каждой конкретной клинической ситуации. Например, контактную рентгенографию используют при снимках зубов, а контрастную - для проведения экскреторной урографии.
Методики рентгенографии и рентгеноскопии могут применяться при вертикальном или горизонтальном положении тела пациента на стационарных или палатных установках.
Традиционная рентгенография с использованием рентгенологической пленки или цифровая рентгенография остается одной из основных и широко применяемых методик исследования. Это связано с высокой экономичностью, простотой и информативностью получаемых диагностических изображений.
При фотографировании объекта с флюоресцирующего экрана на пленку (обычно небольшого размера - фотопленка специального формата) получают рентгеновские изображения, применяющиеся обычно для массовых обследований. Эта методика называется флюорографией. В настоящее время она постепенно выходит из употребления вследствие замены ее цифровой рентгенографией.
Недостатком любого вида рентгенологического исследования является его невысокая разрешающая способность при исследовании малоконтрастных тканей. Применявшаяся для этой цели ранее классическая томография не давала желаемого результата. Именно для преодоления этого недостатка и была создана КТ.
2.2. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА (СОНОГРАФИЯ, УЗИ)
Ультразвуковая диагностика (сонография, УЗИ) - метод лучевой диагностики, основанный на получении изображения внутренних органов с помощью ультразвуковых волн.
УЗИ широко используется в диагностике. За последние 50 лет метод стал одним из наиболее распространенных и важных, обес- печивающих быструю, точную и безопасную диагностику многих заболеваний.
Ультразвуком называют звуковые волны с частотой свыше 20 000 Гц. Это форма механической энергии, имеющей волновую природу. Ультразвуковые волны распространяются в биологических средах. Скорость распространения ультразвуковой волны в тканях постоянна и составляет 1540 м/сек. Изображение получается при анализе отраженного от границы двух сред сигнала (эхо-сигнала). В медицине наиболее часто используются частоты в диапазоне 2-10 МГц.
Ультразвук генерируется специальным датчиком с пьезоэлектрическим кристаллом. Короткие электрические импульсы создают механические колебания кристалла, в результате чего генерируется ультразвуковое излучение. Частота ультразвука определяется резонансной частотой кристалла. Отраженные сигналы записываются, анализируются и отображаются визуально на экране прибора, создавая изображения исследуемых структур. Таким образом, датчик работает последовательно как излучатель, а затем - как приемник ультразвуковых волн. Принцип работы ультразвуковой системы представлен на рис. 2-4.

Рис. 2-4. Принцип работы ультразвуковой системы
Чем больше акустическое сопротивление, тем больше отражение ультразвука. Воздух не проводит звуковые волны, поэтому для улучшения проникновения сигнала на границе воздух/кожа на датчик наносят специальный ультразвуковой гель. Это позволяет устранить прослойку воздуха между кожей пациента и датчиком. Сильные артефакты при исследовании могут возникнуть от структур, содержащих воздух или кальций (легочные поля, петли кишки, кости и кальцинаты). Например, при исследовании сердца последнее может быть практически полностью прикрыто тканями, отражающими или не проводящими ультразвук (легкие, кости). В этом случае исследование органа возможно только через небольшие области на
поверхности тела, где исследуемый орган контактирует с мягкими тканями. Такая область называется ультразвуковым «окном». При плохом ультразвуковом «окне» исследование может быть невозможно или малоинформативно.
Современные ультразвуковые аппараты - это сложные цифровые устройства. В них используются датчики, работающие в режиме реального времени. Изображения динамичны, на них можно наблюдать такие быстрые процессы, как дыхание, сокращения сердца, пульсацию сосудов, движение клапанов, перистальтику, движения плода. Положение датчика, подключаемого к ультразвуковому прибору гибким кабелем, может изменяться в любой плоскости и под любым углом. Генерируемый в датчике аналоговый электрический сигнал оцифровывается, и создается цифровое изображение.
Очень важной при ультразвуковом исследовании является методика допплерографии. Допплер описал физический эффект, согласно которому частота звука, генерируемого движущимся объектом, изменяется при ее восприятии неподвижным приемником в зависимости от скорости, направления и характера движения. Метод допплерографии используют для измерения и визуализации скорости, направления и характера движения крови в сосудах и камерах сердца, а также движения любых других жидкостей.
При допплеровском исследовании кровеносных сосудов через исследуемую область проходит непрерывно-волновое или импульсное ультразвуковое излучение. При пересечении ультразвуковым лучом сосуда или камеры сердца ультразвук частично отражается эритроцитами. Так, например, частота отраженного эхо-сигнала от крови, движущейся в направлении датчика, будет выше, чем исходная частота волн, излучаемых датчиком. Наоборот, частота отраженного эхо-сигнала от крови, движущейся от датчика, будет ниже. Разница между частотой принятого эхо-сигнала и частотой генерируемого датчиком ультразвука называется допплеровским сдвигом. Этот частотный сдвиг пропорционален скорости кровотока. Ультразвуковой прибор автоматически преобразует допплеровский сдвиг в относительную скорость кровотока.
Исследования, объединяющие в себе двухмерное ультразвуковое исследование в масштабе реального времени и импульсную доппле- рографию, называют дуплексными. При дуплексном исследовании направление допплеровского луча накладывается на двухмерное изображение в В-режиме.
Современное развитие техники дуплексного исследования привело к появлению методики цветового допплеровского картирования кровотока. В пределах контрольного объема окрашенный кровоток накладывается на двухмерное изображение. При этом кровь отображается цветом, а неподвижные ткани - в серой шкале. При движении крови к датчику используются красно-желтые цвета, при движении от датчика - сине-голубые. Такое цветное изображение не несет дополнительной информации, но дает хорошее визуальное представление о характере движения крови.
В большинстве случаев с целью проведения УЗИ достаточно использовать датчики для чрескожного исследования. Однако в части случаев необходимо приблизить датчик к объекту. Например, у крупных пациентов для исследования сердца применяются датчики, помещенные в пищевод (чреспищеводная эхокардиография), в других случаях для получения высококачественного изображения применяют внутриректальные или внутривагинальные датчики. Во время операции прибегают к использованию операционных датчиков.
В последние годы все шире используется трехмерное УЗИ. Спектр ультразвуковых систем очень широк - есть портативные устройства, аппараты для интраоперационного УЗИ и УЗ-системы экспертного класса (рис. 2-5).
В современной клинической практике метод ультразвукового исследования (сонография) распространен исключительно широко. Это объясняется тем, что при применении метода отсутствует ионизирующее излучение, есть возможность проведения функциональных и нагрузочных тестов, метод информативен и относительно недорог, аппараты компактны и просты в использовании.

Рис. 2-5. Современный ультразвуковой аппарат
Однако метод сонографии имеет свои органичения. К ним относятся высокая частота артефактов на изображении, небольшая глубина проникновения сигнала, малое поле обзора, высокая зависимость интерпретации результатов от оператора.
С развитием ультразвукового оборудования информативность этого метода повышается.
2.3. КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ (КТ)
КТ - метод рентгеновского исследования, основанный на получении послойных изображений в поперечной плоскости и их компьютерной реконструкции.
Создание аппаратов для КТ - следующий революционный шаг в получении диагностических изображений после открытия Х-лучей. Это связано не только с универсальностью и непревзойденной разрешающей способностью метода при исследовании всего тела, но и с новыми алгоритмами построения изображений. В настоящее время во всех приборах, связанных с получением изображений, в той или иной степени используются технические приемы и математические методы, которые были положены в основу КТ.
КТ не имеет абсолютных противопоказаний к своему использованию (кроме ограничений, связанных с ионизирующей радиацией) и может применяться для неотложной диагностики, скрининга, а также как метод уточняющей диагностики.
Основной вклад в создание компьютерной томографии сделал британский ученый Годфри Хаунсфилд в конце 60-х гг. ХХ века.
На первых порах компьютерные томографы подразделялись на поколения в зависимости от того, как была устроена система «рентгеновская трубка - детекторы». Несмотря на множественные отличия в строении, все они назывались «шаговыми» томографами. Это было связано с тем, что после выполнения каждого поперечного среза томограф останавливался, стол с пациентом делал «шаг» на несколько миллиметров, а затем выполнялся следующий срез.
В 1989 г. появилась спиральная компьютерная томография (СКТ). В случае СКТ рентгеновская трубка с детекторами постоянно вращается вокруг непрерывно движущегося стола с пациен-
том. Это позволяет не только сократить время исследования, но и избежать ограничений «шаговой» методики - пропуска участ- ков при исследовании из-за разной глубины задержки дыхания пациентом. Новое программное обеспечение дополнительно позволило изменять ширину среза и алгоритм восстановления изображения после окончания исследования. Это дало возможность получать новую диагностическую информацию без повторного исследования.
С этого момента КТ стала стандартизованной и универсальной. Удалось синхронизировать введение контрастного вещества с нача- лом движения стола при СКТ, что привело к созданию КТ-ангиографии.
В 1998 г. появилась мультиспиральная КТ (МСКТ). Были созданы системы не с одним (как при СКТ), а с 4 рядами цифровых детекторов. С 2002 г. начали применяться томографы с 16 рядами цифровых элементов в детекторе, а с 2003 г. количество рядов элементов достигло 64. В 2007 г. появились МСКТ с 256 и 320 рядами детекторных элементов.
На таких томографах можно получать сотни и тысячи томограмм всего лишь за несколько секунд с толщиной каждого среза 0,5-0,6 мм. Такое техническое усовершенствование позволило выполнять исследование даже больным, подключенным к аппарату искусственного дыхания. Кроме ускорения обследования и улучшения его качества была решена такая сложная проблема, как визуализация коронарных сосудов и полостей сердца с помощью КТ. Появилась возможность при одном 5-20-секундном исследовании изучить коронарные сосуды, объем полостей и функцию сердца, перфузию миокарда.
Принципиальная схема устройства КТ показана на рис. 2-6, а внешний вид - на рис. 2-7.
К основным достоинствам современных КТ относятся: быстрота получения изображений, послойный (томографический) характер изображений, возможность получения срезов любой ориентации, высокое пространственное и временное разрешение.
Недостатками КТ являются относительно высокая (по сравнению с рентгенографией) лучевая нагрузка, возможность появления арте- фактов от плотных структур, движений, относительно невысокое мягкотканое контрастное разрешение.

Рис. 2-6. Схема устройства МСКТ

Рис. 2-7. Современный 64-спиральный компьютерный томограф
2.4. МАГНИТНО-РЕЗОНАНСНАЯ
ТОМОГРАФИЯ (МРТ)
Магнитно-резонансная томография (МРТ) - метод лучевой диагностики, основанный на получении послойных и объемных изоб- ражений органов и тканей любой ориентации с помощью явления ядерного магнитного резонанса (ЯМР). Первые работы по получению изображений с помощью ЯМР появились в 70-х гг. прошлого века. К настоящему времени этот метод медицинской визуализации неузнаваемо изменился и продолжает развиваться. Совершенствуются техническое и программное обеспечение, улучшаются методики получения изображений. Раньше область использования МРТ ограничивалась лишь изучением ЦНС. Сейчас метод с успехом применяется и в других областях медицины, включая исследования сосудов и сердца.
После включения ЯМР в число методов лучевой диагностики прилагательное «ядерный» перестали использовать, чтобы не вызывать у пациентов ассоциации с ядерным оружием или ядерной энергетикой. Поэтому в наши дни официально используется термин «магнитнорезонансная томография» (МРТ).
ЯМР - это физическое явление, основанное на свойствах некоторых атомных ядер, помещенных в магнитном поле, поглощать внешнюю энергию в радиочастотном (РЧ) диапазоне и излучать ее после прекращения воздействия радиочастотного импульса. Напряженность постоянного магнитного поля и частота радиочастотного импульса строго соответствуют друг другу.
Важными для использования при магнитно-резонансной томографии являются ядра 1H, 13С, 19F, 23Na и 31Р. Все они обладают магнитными свойствами, что отличает их от немагнитных изотопов. Протоны водорода (1H) наиболее распространены в организме. Поэтому для МРТ используется именно сигнал от ядер водорода (протонов).
Ядра водорода можно представить как маленькие магниты (диполи), имеющие два полюса. Каждый протон вращается вокруг собс- твенной оси и обладает небольшим магнитным моментом (вектором намагниченности). Вращающиеся магнитные моменты ядер называют спинами. Когда такие ядра помещают во внешнее магнитное поле, они могут поглощать электромагнитные волны определенных частот. Этот феномен зависит от типа ядер, напряженности магнитного поля, физического и химического окружения ядер. При этом поведе-
ние ядра можно сравнивать с вращающимся волчком. Под действием магнитного поля вращающееся ядро совершает сложное движение. Ядро вращается вокруг своей оси, а сама ось вращения совершает конусообразные круговые движения (прецессирует), отклоняясь от вертикального направления.
Во внешнем магнитном поле ядра могут находиться либо в стабильном энергетическом состоянии, либо в возбужденном состоянии. Разность энергий этих двух состояний настолько мала, что количество ядер на каждом из этих уровней почти идентично. Поэтому результирующий сигнал ЯМР, зависящий именно от различия населенностей этих двух уровней протонами, будет очень слабым. Чтобы обнаружить эту макроскопическую намагниченность, необходимо отклонить ее вектор от оси постоянного магнитного поля. Это достигается с помощью импульса внешнего радиочастотного (электромагнитного) излучения. При возвращении системы к равновесному состоянию излучается поглощенная энергия (МРсигнал). Этот сигнал регистрируется и используется для построения МР-изображений.
Специальные (градиентные) катушки, расположенные внутри главного магнита, создают небольшие дополнительные магнитные поля таким образом, что сила поля линейно увеличивается в одном направлении. Передавая радиочастотные импульсы с установленным заранее узким диапазоном частот, можно получать МР-сигналы только от выбранного слоя ткани. Ориентация градиентов магнитного поля и соответственно направление срезов могут быть легко заданы в любом направлении. Получаемые от каждого объемного элемента изображения (воксель) сигналы имеют свой, единственный, распознаваемый, код. Этим кодом являются частота и фаза сигнала. На основании этих данных можно строить двухили трехмерные изображения.
Для получения сигнала магнитного резонанса используются комбинации радиочастотных импульсов различной длительности и формы. Сочетая различные импульсы, формируют так называемые импульсные последовательности, которые используются для получения изображений. К специальным импульсным последовательностям относятся МР-гидрография, МР-миелография, МР-холангиография и МР-ангиография.
Ткани с большими суммарными магнитными векторами будут индуцировать сильный сигнал (выглядят яркими), а ткани с малы-
ми магнитными векторами - слабый сигнал (выглядят темными). Анатомические области с малым количеством протонов (например, воздух или компактная кость) индуцируют очень слабый МР-сигнал и, таким образом, всегда представляются на изображении темными. Вода и другие жидкости имеют сильный сигнал и на изображении выглядят яркими, причем различной интенсивности. Изображения мягких тканей также имеют различную интенсивность сигнала. Это обусловлено тем, что, помимо протонной плотности, характер интенсивности сигнала при МРТ определяется и другими параметрами. К ним относятся: время спин-решетчатой (продольной) релаксации (Т1), спин-спиновой (поперечной) релаксации (Т2), движение или диффузия исследуемой среды.
Время релаксации тканей - Т1 и Т2 - является константой. В МРТ используются понятия «Т1-взвешенное изображение», «Т2-взвешенное изображение», «протонно-взвешенное изображение», обозначающие, что различия между изображениями тканей преимущественно обусловлены преимущественным действием одного из этих факторов.
Регулируя параметры импульсных последовательностей, рентгенолаборант или врач могут влиять на контрастность изображений, не прибегая к помощи контрастных средств. Поэтому в МР-томог- рафии существует значительно больше возможностей для изменения контраста на изображениях, чем при рентгенографии, КТ или УЗИ. Однако введение специальных контрастных веществ еще более может изменить контрастность между нормальными и патологическими тканями и улучшить качество визуализации.
Принципиальная схема устройства МР-системы и внешний вид прибора показаны на рис. 2-8
и 2-9.
Обычно МР-томографы классифицируются в зависимости от напряженности магнитного поля. Сила магнитного поля измеряется в теслах (Тл) или гауссах (1Тл = 10 000 гаусс). Сила магнитного поля Земли колеблется от 0,7 гаусса на полюсе до 0,3 гаусса на экваторе. Для кли-

Рис. 2-8. Схема устройства МРТ

Рис. 2-9. Современная система МРТ с полем 1,5 тесла
нической МР-томографии используются магниты с полями от 0,2 до 3 тесла. В настоящее время для диагностики чаще всего используются МР-системы с полем 1,5 и 3 Тл. Такие системы составляют до 70% мирового парка оборудования. Линейной зависимости между силой поля и качеством изображений нет. Однако приборы с такой силой поля дают лучшее по качеству изображение и имеют большее количество программ, применяемых в клинической практике.
Основной областью применения МРТ стал головной, а затем и спинной мозг. Томограммы головного мозга позволяют получить великолепное изображение всех структур мозга, не прибегая к дополнительному введению контраста. Благодаря технической возможности метода получать изображение во всех плоскостях, МР-томография произвела революцию в исследовании спинного мозга и межпозвонковых дисков.
В настоящее время МР-томография все шире используется для исследования суставов, органов малого таза, молочных желез, сердца и сосудов. Для этих целей разработаны дополнительные специальные катушки и математические методы построения изображения.
Специальная техника позволяет записать изображения сердца в разные фазы сердечного цикла. Если исследование проводится при
синхронизации с ЭКГ, то можно получить изображения функционирующего сердца. Такое исследование называется кино-МРТ.
Магнитно-резонансная спектроскопия (МРС) - это неинвазивный метод диагностики, который позволяет качественно и количес- твенно определять химический состав органов и тканей, используя ядерный магнитный резонанс и феномен химического сдвига.
МР-спектроскопия чаще всего проводится с целью получения сигналов от ядер фосфора и водорода (протонов). Однако из-за технических трудностей и длительности проведения она все еще редко применяется в клинической практике. Не следует забывать, что все более широкое применение МРТ требует особого внимания к вопросам безопасности пациентов. При обследовании с помощью МР-спектроскопии пациент не подвергается действию ионизирующего излучения, однако на него действуют электромагнитные и радиочастотные излучения. Находящиеся в теле обследуемого человека металлические предметы (пули, осколки, крупные имплантаты) и все электронно-механические устройства (например, водитель сердечного ритма) могут повредить пациенту из-за смещения или нарушения (прекращения) нормальной работы.
Многие пациенты испытывают боязнь закрытых пространств - клаустрофобию, что приводит к невозможности выполнить исследование. Таким образом, все пациенты должны быть информированы о возмож- ных нежелательных последствиях исследования и о характере процедуры, а лечащие врачи и врачи-рентгенологи перед исследованием обязаны опрашивать пациента на предмет наличия указанных выше предметов, ранений и операций. Перед исследованием пациент должен полностью переодеться в специальный костюм для исключения попадания металлических вещей из карманов одежды внутрь канала магнита.
Важно знать относительные и абсолютные противопоказания к проведению исследования.
К абсолютным противопоказаниям к исследованию относят состо - яния, при которых его проведение создает угрожающую для жизни больного ситуацию. К такой категории относятся и все пациенты с наличием электронно-механических устройств в теле (кардиостимуляторов), и пациенты с наличием металлических клипс на артериях головного мозга. К относительным противопоказаниям к исследованию относятся состояния, которые могут создавать определенные опасности и трудности при проведении МРТ, но оно в большинстве случаев все-таки возможно. Такими противопоказаниями являются
наличие кровоостанавливающих скобок, зажимов и клипс прочей локализации, декомпенсации сердечной недостаточности, первый триместр беременности, клаустрофобия и необходимость в физиологическом мониторинге. В таких случаях решение о возможности проведения МРТ решается в каждом индивидуальном случае исходя из соотношения величины возможного риска и ожидаемой пользы от выполнения исследования.
Большинство небольших металлических объектов (искусственные зубы, хирургический шовный материал, некоторые виды искус- ственных клапанов сердца, стенты) не являются противопоказанием к проведению исследования. Клаустрофобия является препятствием для проведения исследования в 1-4% случаев.
Как и другие методики лучевой диагностики, МРТ не лишена недостатков.
К существенным недостаткам МРТ относятся относительно длительное время исследования, невозможность точного выявления мелких камней и кальцинатов, сложность оборудования и его эксплуатации, специальные требования к установке приборов (защита от помех). С помощью МРТ трудно обследовать пациентов, нуждающихся в оборудовании, которое поддерживает их жизнедеятельность.
2.5. РАДИОНУКЛИДНАЯ ДИАГНОСТИКА
Радионуклидная диагностика или ядерная медицина - метод лучевой диагностики, основанный на регистрации излучения от введенных в организм искусственных радиоактивных веществ.
Для радионуклидной диагностики применяется широкий спектр меченых соединений (радиофармпрепаратов (РФП)) и способов их регистрации специальными сцинтилляционными датчиками. Энергия поглощенного ионизирующего излучения возбуждает в кристалле датчика вспышки видимого света, каждая из которых усиливается с помощью фотоумножителей и преобразуется в импульс тока.
Анализ мощности сигнала позволяет определить интенсивность и положение в пространстве каждой сцинтилляции. Эти данные используются для реконструкции двухмерного изображения распространения РФП. Изображение может быть представлено непосредственно на экране монитора, на фотоили мультиформатной пленке или записано на компьютерный носитель.
Выделяют несколько групп радиодиагностических приборов в зависимости от способа и типа регистрации излучений:
Радиометры - приборы для измерения радиоактивности всего тела;
Радиографы - приборы для регистрации динамики изменения радиоактивности;
Сканеры - системы для регистрации пространственного распределения РФП;
Гамма-камеры - приборы для статической и динамической регистрации объемного распределения радиоактивного индикатора.
В современных клиниках большинство приборов для радионуклидной диагностики составляют гамма-камеры различных типов.
Современные гамма-камеры представляют собой комплекс, состоящий из 1-2 систем детекторов большого диаметра, стола для позиционирования пациента и компьютерной системы для накопления и обработки изображений (рис. 2-10).
Следующим шагом в развитии радионуклидной диагностики стало создание ротационной гамма-камеры. С помощью этих приборов удалось применить методику послойного исследования распределения изотопов в организме - однофотонную эмиссионную компьютерную томографию (ОФЭКТ).

Рис. 2-10. Схема устройства гамма-камеры
Для ОФЭКТ используются ротационные гамма-камеры с одним, двумя или тремя детекторами. Механические системы томографов позволяют вращать детекторы вокруг тела пациента по разным орбитам.
Пространственное разрешение современных ОФЭКТ составляет порядка 5-8 мм. Вторым условием выполнения радиоизотопного исследования, помимо наличия специального оборудования, является использование специальных радиоактивных индикаторов - радиофармпрепаратов (РФП), которые вводятся в организм пациента.
Радиофармпрепарат - радиоактивное химическое соединение с известными фармакологическими и фармакокинетическими харак- теристиками. К РФП, применяемым в медицинской диагностике, предъявляются достаточно строгие требования: тропность к органам и тканям, легкость приготовления, короткий период полураспада, оптимальная энергия гамма-излучения (100-300 кЭв) и низкая радиотоксичность при относительно высоких допустимых дозах. Идеальный радиофармпрепарат должен поступать только в предназначенные для исследования органы или патологические очаги.
Понимание механизмов локализации РФП служит основой адекватной интерпретации радионуклидных исследований.
Использование современных радиоактивных изотопов в медицинской диагностической практике безопасно и безвредно. Количество активного вещества (изотопа) настолько мало, что при введении в организм это не вызывает физиологических эффектов или аллергических реакций. В ядерной медицине используются РФП, испускающие гамма-лучи. Источники альфа- (ядра гелия) и бета-частиц (электроны) в настоящее время не используются в диагностике из-за высокой степени поглощения тканями и высокой лучевой нагрузки.
Наиболее применяемым в клинической практике является изотоп технеций-99т (период полураспада - 6 ч). Этот искусственный радионуклид получают непосредственно перед исследованием из специальных устройств (генераторов).
Радиодиагностическое изображение, независимо от его типа (статика или динамика, планарное или томографическое), всегда отражает специфическую функцию исследуемого органа. По сути, это отображение функционирующей ткани. Именно в функциональном аспекте заключается принципиальная отличительная особенность радионуклидной диагностики от других методов визуализации.
РФП вводят обычно внутривенно. Для исследований вентиляции легких препарат вводится ингаляционно.
Одной из новых томографических радиоизотопных методик в ядерной медицине является позитронная эмиссионная томография (ПЭТ).
Метод ПЭТ основан на свойстве некоторых короткоживущих радионуклидов при распаде испускать позитроны. Позитрон - час- тица, равная по массе электрону, но имеющая положительный заряд. Позитрон, пролетев в веществе 1-3 мм и потеряв в столкновениях с атомами полученную в момент образования кинетическую энергию, аннигилирует с образованием двух гамма-квантов (фотонов) с энергией 511 кэВ. Эти кванты разлетаются в противоположных направлениях. Таким образом, точка распада лежит на прямой - траектории двух аннигилированных фотонов. Два детектора, расположенные друг против друга, регистрируют совмещенные аннигиляционные фотоны (рис. 2-11).
ПЭТ позволяет проводить количественную оценку концентрации радионуклидов и обладает более широкими возможностями для изу- чения метаболических процессов, чем сцинтиграфия, выполняемая с помощью гамма-камер.
Для ПЭТ используются изотопы таких элементов, как углерод, кислород, азот, фтор. Меченные этими элементами РФП являются естественными метаболитами организма и включаются в обмен

Рис. 2-11. Схема устройства ПЭТ
веществ. В результате можно изучать процессы, происходящие на клеточном уровне. С этой точки зрения ПЭТ является единственной (кроме МР-спектроскопии) методикой для оценки метаболических и биохимических процессов in vivo.
Все позитронные радионуклиды, используемые в медицине, являются сверхкороткоживущими - период их полураспада исчисляется минутами или секундами. Исключение составляют фтор-18 и руби- дий-82. В этой связи наиболее часто используется меченная фтором- 18 деоксиглюкоза (фтордеоксиглюкоза - ФДГ).
Несмотря на то, что первые системы для ПЭТ появились еще в середине ХХ в., их клиническое применение тормозится из-за некоторых ограничений. Это технические сложности, возникающие при устройстве в клиниках ускорителей для производства короткоживущих изотопов, высокая их стоимость, трудность в трактовке результатов. Одно из ограничений - плохое пространственное разрешение - было преодолено совмещением ПЭТ-системы с МСКТ, что, правда, еще больше удорожает систему (рис. 2-12). В этой связи ПЭТ-исследования проводятся по строгим показаниям, когда другие методы оказываются неэффективными.
Основными достоинствами радионуклидного метода являются высокая чувствительность к различным видам патологических процессов, возможность оценки метаболизма и жизнеспособности тканей.
К общим недостаткам радиоизотопных методов относят невысокое пространственное разрешение. Использование радиоактивных препаратов в медицинской практике связано с трудностями их транспортировки, хранения, фасовки и введения пациентам.

Рис. 2-12. Современная система ПЭТ-КТ
Устройство радиоизотопных лабораторий (особенно для ПЭТ) требует специальных помещений, охраны, сигнализации и других мер предосторожности.
2.6. АНГИОГРАФИЯ
Ангиография - метод рентгеновского исследования, связанный с прямым введением контрастного вещества в сосуды с целью их изучения.
Ангиография подразделяется на артериографию, флебографию и лимфографию. Последняя, в связи с развитием методов УЗИ, КТ и МРТ, в настоящее время практически не применяется.
Ангиография проводится в специализированных рентгеновских кабинетах. Эти кабинеты отвечают всем требованиям, предъявля- емым к операционным. Для ангиографии применяются специализированные рентгеновские аппараты (ангиографические установки) (рис. 2-13).
Введение контрастного препарата в сосудистое русло осуществляется путем инъекции шприцем или (чаще) специальным автомати- ческим инжектором после пункции сосудов.

Рис. 2-13. Современная ангиографическая установка
Основным способом катетеризации сосудов является методика катетеризации сосуда по Сельдингеру. Для выполнения ангиографии в сосуд через катетер вводится определенное количество контрастно- го агента и проводится съемка прохождения препарата по сосудам.
Вариантом ангиографии является коронароангиография (КАГ) - методика исследования коронарных сосудов и камер сердца. Это сложная методика исследования, требующая особой подготовки рен- тгенолога и сложного оборудования.
В настоящее время диагностическая ангиография периферических сосудов (например, аортография, ангиопульмонография) применяется все реже. При наличии в клиниках современных УЗ-аппаратов КТ- и МРТ-диагностика патологических процессов в сосудах все чаще осуществляется с помощью малоинвазивных (КТ-ангиография) или неинвазивных (УЗИ и МРТ) методик. В свою очередь, при ангиографии все чаще выполняются малоинвазивные хирургические процедуры (реканализация сосудистого русла, баллонная ангиопластика, стентирование). Таким образом, развитие ангиографии привело к рождению интервенционной радиологии.
2.7 ИНТЕРВЕНЦИОННАЯ РАДИОЛОГИЯ
Интервенционная радиология - область медицины, основанная на применении методов лучевой диагностики и специальных инструментов для выполнения малоинвазивных вмешательств с целью диагностики и лечения заболеваний.
Интервенционные вмешательства нашли широкое распространение во многих областях медицины, так как зачастую могут заменить большие хирургические вмешательства.
Первое чрескожное лечение стеноза периферической артерии было осуществлено американским врачом Чарльзом Доттером в 1964 г. В 1977 г. швейцарский врач Андреас Грюнтциг сконструировал катетер с баллоном и выполнил процедуру дилатации (расширения) стенозированной коронарной артерии. Этот метод стал называться баллонной ангиопластикой.
Баллонная ангиопластика коронарных и периферических артерий в настоящее время является одним из основных методов лечения стенозов и окклюзий артерий. В случае рецидива стенозов такая процедура может повторяться многократно. Для предотвращения повторных стенозов в конце прошлого века стали использовать эндо-
васкулярные протезы - стенты. Стент - это трубчатая металлическая конструкция, которая устанавливается в суженное место после баллонной дилатации. Расправленный стент не дает возникнуть повторному стенозу.
Установка стента проводится после диагностической ангиографии и определения места критического сужения. Стент подбирается по длине и размеру (рис. 2-14). С помощью такой методики можно закрывать дефекты межпредсердной и межжелудочковой перегородок без больших операций или проводить баллонную пластику стенозов аортального, митрального, трехстворчатого клапанов.
Особое значение приобрела методика установки специальных фильтров в нижнюю полую вену (кава-фильтры). Это необходимо для предотвращения попадания эмболов в сосуды легких при тромбозе вен нижних конечностей. Кава-фильтр представляет собой сетчатую структуру, которая, раскрываясь в просвете нижней полой вены, улавливает восходящие тромбы.
Еще одно востребованное в клинической практике эндоваскулярное вмешательство - эмболизация (закупорка) сосудов. Эмболизацию применяют для остановки внутренних кровотечений, лечения пато- логических сосудистых соустий, аневризм или для закрытия сосудов, питающих злокачественную опухоль. В настоящее время для эмболизации используются эффективные искусственные материалы, съемные баллоны и стальные микроскопические спирали. Обычно эмболизацию выполняют селективно, чтобы не вызвать ишемии окружающих тканей.

Рис. 2-14. Схема выполнения баллонной ангиопластики и стентирования
К интервенционной радиологии относится также дренирование абсцессов и кист, контрастирование патологических полостей через свищевые ходы, восстановление проходимости мочевыводящих путей при нарушениях мочевыделения, бужирование и баллонная пластика при стриктурах (сужениях) пищевода и желчных протоков, чрескожная термоили криодеструкция злокачественных опухолей и другие вмешательства.
После выявления патологического процесса зачастую приходится прибегать к такому варианту интервенционной радиологии, как пункционная биопсия. Знание морфологического строения образования позволяет выбрать адекватную тактику лечения. Пункционная биопсия выполняется под рентгенологическим, УЗИили КТ-контролем.
В настоящее время интервенционная радиология активно развивается и во многих случаях позволяет избежать больших оператив- ных вмешательств.
2.8 КОНТРАСТНЫЕ СРЕДСТВА ДЛЯ ЛУЧЕВОЙ ДИАГНОСТИКИ
Малая контрастность между соседними объектами или одинаковая плотность соседних тканей (например, плотность крови, сосу- дистой стенки и тромба) затрудняют интерпретацию изображений. В этих случаях в лучевой диагностике часто прибегают к искусственному контрастированию.
Примером усиления контрастности изображений изучаемых органов является применение сульфата бария для исследования органов пищеварительного канала. Впервые такое контрастирование было выполнено в 1909 г.
Труднее было создать контрастные средства для внутрисосудистого введения. Для этой цели после долгих экспериментов с ртутью и свинцом стали использовать растворимые соединения йода. Первые поколения рентгеноконтрастных веществ были несовершенными. Их применение вызывало частые и тяжелые (вплоть до смертельных) осложнения. Но уже в 20-30-х гг. ХХ в. был создан ряд более безопасных водорастворимых йодсодержащих препаратов для внутривенного введения. Широкое применение препаратов этой группы началось с 1953 г., когда был синтезирован препарат, молекула которого состояла из трех атомов йода (диатризоат).
В 1968 г. были разработаны вещества, обладавшие низкой осмолярностью (они не диссоциировали в растворе на анион и катион), - неионные контрастные средства.
Современные рентгеноконтрастные средства представляют собой трийодзамещенные соединения, содержащие три или шесть атомов йода.
Существуют препараты для внутрисосудистого, внутриполостного и субарахноидального введения. Можно также вводить контрастное вещество в полости суставов, в полостные органы и под оболочки спинного мозга. Например, введение контраста через полость тела матки в трубы (гистеросальпингография) позволяет оценить внутреннюю поверхность полости матки и проходимость маточных труб. В неврологической практике при отсутствии МРТ применяют методику миелографии - введение водорастворимого контрастного вещества под оболочки спинного мозга. Это позволяет оценить проходимость субарахноидальных пространств. Из других методик искусственного контрастирования следует упомянуть ангиографию, урографию, фистулографию, герниографию, сиалографию, артрографию.
После быстрого (болюсного) внутривенного введения контрастного средства оно достигает правых отделов сердца, затем болюс проходит сквозь сосудистое русло легких и достигает левых отделов сердца, затем аорты и ее ветвей. Происходит быстрая диффузия контрастного средства из крови в ткани. В течение первой минуты после быстрой инъекции сохраняется высокая концентрация контрастного средства в крови и кровеносных сосудах.
Внутрисосудистое и внутриполостное введение контрастных веществ, содержащих в своей молекуле йод, в редких случаях может оказывать неблагоприятное воздействие на организм. Если такие изменения проявляются клиническими симптомами или изменяют лабораторные показатели пациента, то их называют побочными реакциями. Перед исследованием пациента с применением контрастных веществ необходимо выяснить, есть ли у него аллергические реакции на йод, хроническая почечная недостаточность, бронхиаль- ная астма и другие заболевания. Пациент должен быть предупрежден о возможной реакции и о пользе такого исследования.
В случае появления реакции на введение контрастного вещества персонал кабинета обязан действовать в соответствии со специальной инструкцией по борьбе с анафилактическим шоком для пре- дотвращения тяжелых осложнений.
Контрастные средства используются и при МРТ. Их применение началось в последние десятилетия, после интенсивного внедрения метода в клинику.
Применение контрастных препаратов при МРТ направлено на изменение магнитных свойств тканей. В этом заключается их сущест- венное отличие от йодсодержащих контрастных веществ. Если рентгеновские контрастные средства значительно ослабляют проникающую радиацию, то препараты для МРТ приводят к изменениям характеристик окружающих их тканей. Они не визуализируются на томограммах, как рентгеновские контрасты, но позволяют выявлять скрытые патологические процессы за счет изменения магнитных показателей.
Механизм действия этих средств основан на изменениях времени релаксации участка ткани. Большинство из этих препаратов изготавливается на основе гадолиния. Значительно реже применяются контрастные вещества на основе оксида железа. Эти вещества поразному влияют на интенсивность сигнала.
Позитивные (укорачивающие время релаксации Т1) обычно создаются на основе гадолиния (Gd), а негативные - (укорачивающие время Т2) на основе оксида железа. Контрастные препараты на основе гадолиния считаются более безопасными соединениями, чем йодсодержащие. Имеются лишь единичные сообщения о серьезных анафилактических реакциях на эти вещества. Несмотря на это, необходимы тщательное наблюдение за пациентом после выполнения инъекции и наличие доступного реанимационного оборудования. Парамагнитные контрастные вещества распределяются во внутрисосудистом и внеклеточном пространствах организма и не проходят через гематоэнцефалический барьер (ГЭБ). Поэтому в ЦНС в норме контрастируются только области, лишенные этого барьера, например гипофиз, воронка гипофиза, кавернозные синусы, твердая мозговая оболочка и слизистые оболочки носа и придаточных пазух. Повреждение и разрушение ГЭБ приводят к проникновению парамагнитных контрастных веществ в межклеточное пространство и локальному изменению Т1-релаксации. Это отмечается при целом ряде патологических процессов в ЦНС, таких, как опухоли, метастазы, нарушения мозгового кровообращения, инфекции.
Помимо МР-исследований ЦНС, контрастирование применяется для диагностики заболеваний костно-мышечной системы, сердца, печени, поджелудочной железы, почек, надпочечников, органов малого таза и молочных желез. Эти исследования проводятся значи-
тельно реже, чем при патологии ЦНС. Для выполнения МР-ангиографии и изучения перфузии органов требуется введение контрастного вещества специальным немагнитным инжектором.
В последние годы изучается целесообразность применения контрастных средств для ультразвуковых исследований.
Для повышения эхогенности сосудистого русла или паренхиматозного органа внутривенно вводится ультразвуковое контрастное вещество. Это могут быть взвеси твердых частиц, эмульсии капелек жидкости, а чаще всего - микропузырьки газа, помещенные в различные оболочки. Как и другие контрастные вещества, ультразвуковые контрастные средства должны обладать низкой токсичностью и быстро выводиться из организма. Препараты же первого поколения не проходили через капиллярное русло легких и разрушались в нем.
Используемые сейчас контрастные средства попадают в большой круг кровообращения, что дает возможность применять их для повышения качества изображений внутренних органов, усиления допплеровского сигнала и изучения перфузии. Окончательного мнения о целесообразности использования ультразвуковых контрастных веществ в настоящее время нет.
Побочные реакции при введении контрастных средств встречаются в 1-5% случаев. Подавляющее большинство побочных реакций - легкой степени тяжести и не требует специального лечения.
Следует уделять особое внимание предупреждению и лечению тяжелых осложнений. Частота таких осложнений составляет менее 0,1%. Самую большую опасность представляют развитие анафилак- тических реакций (идиосинкразия) при введении йодсодержащих веществ и острая почечная недостаточность.
Реакции на введение контрастных средств условно можно разделить на легкие, умеренные и тяжелые.
При легких реакциях у пациента фиксируются чувство жара или озноба, небольшая тошнота. Необходимости в проведении лечебных мероприятий нет.
При умеренных реакциях вышеописанные симптомы могут сопровождаться также снижением АД, возникновением тахикардии, рвоты, крапивницы. Необходимо оказание симптоматической лечебной помощи (обычно - введение антигистаминных препаратов, противорвотных средств, симпатомиметиков).
При тяжелых реакциях может возникнуть анафилактический шок. Необходимо срочное проведение реанимационных мероприя-
тий, направленных на поддержание деятельности жизненно важных органов.
К группе повышенного риска относятся следующие категории больных. Это пациенты:
С тяжелыми нарушениями функции почек и печени;
С отягощенным аллергологическим анамнезом, особенно имевшие побочные реакции на контрастные вещества ранее;
С тяжелой сердечной недостаточностью или легочной гипертензией;
С выраженным нарушением функции щитовидной железы;
С тяжелым сахарным диабетом, феохромоцитомой, миеломной болезнью.
К группе риска в отношении опасности развития побочных реакций также принято относить маленьких детей и лиц старческого возраста.
Врач, назначающий исследование, должен тщательно оценить отношение риск/польза при выполнении исследований с контрас- тированием и принять необходимые меры предосторожности. Врачрентгенолог, выполняющий исследование у пациента с высоким риском побочных реакций на контрастное вещество, обязан предупредить больного и лечащего врача об опасности применения контрастных средств и при необходимости заменить исследование на другое, не требующее контрастирования.
Рентгеновский кабинет должен быть оборудован всем необходимым для проведения реанимационных мероприятий и борьбы с анафилактическим шоком.
