Лечение лептоспироза по схеме американских ученых. Лептоспироз: симптомы и лечение
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Лептоспироз (A27)
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «16» августа 2016 года
Протокол №9
Лептоспироз (болезнь Васильева-Вейля)
- острое зоонозное природно-очаговое инфекционное заболевание, вызываемое лептоспирами различных серологических вариантов, передающееся преимущественно водным путём, характеризующеесяобщей интоксикацией, лихорадкой, поражением почек, печени, ЦНС, геморрагическим синдромом и высокой летальностью.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Наименование | Код | Наименование |
| А27 | Лептоспироз | - | - |
| А27.0. | Лептоспироз желтушно-геморрагический | - | - |
| А27.8. | Другие формы лептоспироза | - | - |
| А27.9. | Лептоспироз не уточненный | - | - |
Дата разработки протокола: 2016 год.
Пользователи протокола : врачи скорой неотложной помощи, фельдшера, врачи общей практики, терапевты, инфекционисты, гастроэнтерологи, нефрологи, офтальмологи, невропатологи, кардиологи, хирурги, дерматовенерологи, аллергологи, анестезиологи-реаниматологи, акушер-гинекологи.
Шкала уровня доказательности :
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандоминизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация
Клиническая классификация лептоспироза (В.И. Покровский и соавт., 1979)
.
По типу:
· желтушная;
· безжелтушная.
По ведущему синдрому:
· ренальный;
· гепаторенальный;
· менингеальный;
· геморрагический.
По тяжести:
· лёгкая (лихорадка, но без выраженного поражения внутренних органов);
· среднетяжёлая (выраженная лихорадка и развёрнутая клиническая картина болезни);
· тяжёлая(желтуха, тромбогеморрагический синдром, менингит, острая почечная недостаточность).
По наличию осложнений:
· без осложнений;
· с осложнениями:
-инфекционно-токсический шок;
-острое повреждение почек (ОПП);
-острая печеночно-почечная недостаточность;
-тромбогеморрагический синдром и др.
По характеру течения:
· без рецидивов;
· рецидивирующее.
Примеры формулировки диагноза:
Лептоспироз, желтушная фор-ма, тяжелой степени тяжести. Осложнение: ОПН.
Лептоспироз, безжелтушная форма, средней степени тяжести.
Лептоспироз, желтушная форма, реци-дивирующее течение, тяжелой степени тяжести. Осложнение: ДВС-синдром.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы и анамнез:
· острое начало заболевания;
· волнообразная лихорадка;
· озноб;
· головная боль;
· боли в поясничной области;
· общая слабость;
· тошнота рвота;
· отсутствие аппетита;
· выраженные боли в икроножных мышцах, а также в мышцах поясничной области, менее интенсивные — в мышцах шеи, спины, живота;
· Течение болезни возможно длительное, нередко волнообразное.
Эпидемиологический анамнез
:
Физикальное обследование
:
· резкая болезненность мышц при пальпации, особенно икроножных;
· увеличение печени;
· увеличение селезенки;
· поражение почек (болезненность при поколачивании по поясничной области), снижение суточного диуреза;
· поражение ЦНС (серозный менингит);
Лабораторные исследования: нет.
нет.
Диагностический алгоритм :
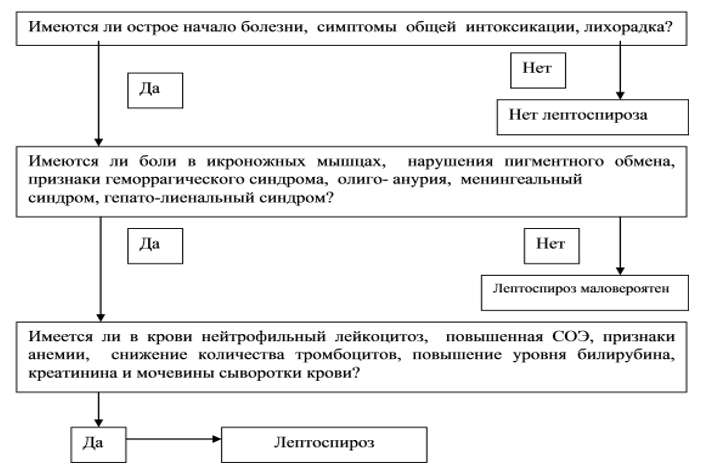
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне
Жалобы и анамнез:
· инкубационный период от 2 до 30 дней, чаще 7-14 дней.
· острое начало заболевания;
· повышение температуры тела до 39-40°С;
· волнообразная лихорадка;
· озноб;
· головная боль;
· боли в поясничной области;
· общая слабость;
· тошнота, рвота;
· отсутствие аппетита;
· выраженные боли в икроножных мышцах, а также в мышцах поясничной области, менее интенсивные - в мышцах шеи, спины, живота;
· усиление мышечных болей во время пальпации и ходьбы, затрудняющие самостоятельные движения;
· желтушное окрашивание кожных покровов и видимых слизистых оболочек (при желтушной форме);
· кровотечения из носа, дёсен, желудочно-кишечные кровотечения, кровохарканье (при развитии тромбогеморрагического синдрома);
снижение диуреза (при развитии острого повреждения почек);
· течение болезни возможно длительное, нередко волнообразное.
Эпидемиологический анамнез:
· контакт с водой открытых водоемов (рыбалка, купание, водные виды спорта, туризм и др.);
· контакт с дикими и домашними животными, грызунами;
· наличие в доме собак, крыс, мышей;
· пребывание в природных и антропургических очагах лептоспироза;
· риск профессионального заражения лептоспирозом(работники животноводческих хозяйств, мясокомбинатов, боен, канализационной сети, складских помещений, сельскохозяйственные рабочие, охотники и др.).
Физикальное обследование:
· гиперемия, одутловатость лица;
· гиперемия кожи шеи и верхней половины грудной клетки;
· инъекция сосудов склер, кровоизлияния, склерит;
· сыпь (появляется на 3-6 день болезни полиморфного характера (скарлатиноподобная, кореподобная, геморрагическая), симметричная;
· желтуха (при желтушной форме);
· резкая болезненность мышц при пальпации;
· геморрагический синдром (геморрагическая сыпь, кровоизлияния на коже и слизистых оболочках);
· увеличение печени;
· увеличение селезенки;
· признаки поражения почек (болезненность при поколачивании по поясничной области), снижение суточного диуреза;
· поражение ЦНС (признаки менингита);
· поражение сердечно-сосудистой системы (тахикардия, гипотония, приглушенность сердечных тонов).
Лабораторные исследования
:
ОАК:
нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, анэозинофилия, лимфопения, увеличение СОЭ. При тяжелой форме лептоспироза: анемия (снижение уровня гемоглобина, эритроцитов), тромбоцитопения.
ОАМ:
снижение удельного веса мочи, протеинурия, лейкоцитурия, цилиндрурия, микрогематурия, макрогематурия (при тяжелой форме), желчные пигменты (при желтушной форме).
Биохимический анализ крови:
· при желтушной форме лептоспироза: снижение уровня общего белка, альбуминов, гипербилирубинемия преимущественно за счет связанного билирубина, АЛТ, АСТ, щелочной фосфатазы, амилазы;
· при развитии ОПП: повышение содержания мочевины, креатинина, гиперкалиемия;
· при панкреатите: повышение содержания амилазы;
· при менингите в клиническом анализе спинномозговой жидкости: цитоз с преобладанием сначала нейтрофилов, затем - лимфоцитов, повышение уровня белка, при геморрагическом синдроме - эрит-роциты (преимущественно измененные).
· коагулограмма: увеличение времени свертываемости крови и длительности кровотечения, снижение уровня протромбина, протромбинового индекса, удлинение протромбинового времени, удлинение АЧТВ, увеличение МНО, повышение содержания фибриногена;
· кал на скрытую кровь (при подозрении на желудочно-кишечное кровотечение).
Критерии оценки степени тяжести заболевания по результатам лабораторной диагностики
.
| Признак | Без осложнений | С осложнениями |
| Уровень лейкоцитоза | Умеренный лейкоцитоз | Высокий лейкоцитоз с нейтрофилезом и палочкоядерным сдвигом |
| Уровень тромбоцитопении | Не менее 50×10/л 9 | До 50×10/л и менее 9 |
| Уровень СОЭ | Умеренное увеличение СОЭ | Значительно увеличенное СОЭ |
| Уровень гемоглобина | Умеренное снижение уровня гемоглобина | Выраженное снижение уровня гемоглобина |
| Уровень эритроцитов в периферической крови | Незначительное снижение эритроцитов | Выраженное снижение эритроцитов |
| Уровень белка в общем анализе мочи | В пределах нормы | Выше нормы |
| Уровень цилиндров в общем анализе мочи | В пределах нормы | Выше нормы |
| Уровень лейкоцитов в общем анализе мочи | В пределах нормы | Выше нормы |
| Уровень эритроцитов в общем анализе мочи | В пределах нормы | Выше нормы |
| Уровень эритроцитов в копрограмме | Отсутствуют | Выявляются в большом количестве |
| Уровень общего белка сыворотки крови | В пределах нормы | Ниже нормы |
| Уровень альбуминов сыворотки крови | В пределах нормы | Ниже нормы |
| Уровень С-реактивного белка, трансфераз печени, щелочной фосфатазы, билирубина, амилазы в сыворотке крови | В пределах нормы | Выше нормы |
| Уровень белка в цереброспинальной жидкости | В пределах нормы | Выше нормы |
| Уровень цитоза в цереброспинальной жидкости | В пределах нормы | Выше нормы |
| Уровень амилазы в моче | В пределах нормы | Выше нормы |
Специальные методы исследования:
-Микроскопическое исследование цитратной крови, мочи, ликвора (при менингите) в темном поле (обнаружение лептоспир).
-Серологические методы:
· реакция микроагглютинации лептоспир (РМА)(с 6-12 дня от начала болезни): определение антител Leptospirainterrogans (диагностический титр 1:100 при условии нарастания его в дальнейшем);
· РПГА (диагностический титр - 1:80);
· ИФА (выявление специфи-ческих антител IgMс 3-4-го дня болезни, IgG у реконвалесцентов).
-ПЦР крови, ликвора (при менингите), мочи: выявление специфических фрагментов ДНК лептоспир.
Инструментальные исследования:
· рентгенография органов грудной клетки(по показаниям):признаки пневмонии (очаги инфильтрации в легких), бронхита;
· электрокардиография (по показаниям) для выявления признаков поражения сердца: признаки диффузного поражения миокарда, нарушения ритма и проводимости, в тяжелых случаях признаки инфекционно-токсического миокардита;
· эхокардиография (по показаниям): для диагностики миокардита;
· ультразвуковое исследование органов брюшной полости: выявление признаков гепатита, холецистита, панкреатита;
· УЗИ почек: выявление признаков поражения почек;
· УЗИ надпочечников (по показаниям): выявление признаков поражения надпочечников;
· Фиброэзофагогастродуоденоскопия (по показаниям): выявление признаков желудочно-кишечного кровотечения;
· КТ/МРТ головного мозга (по показаниям): при поражении ЦНС в целях дифференциальной диагностики, выявление признаков субарахноидального кровоизлияния.
Диагностический алгоритм: амбулаторный уровень.
Клинические критерии диагностики лептоспироза .
| Признак | Характеристика | УД * |
| Начало заболевания | Острое | В |
| Лихорадка | Высокая ремитирующая или постоянная с повторными лихорадочными волнами | В |
| Синдром интоксикации | В | |
| Миалгический синдром | С первых часов заболевания отмечаются резкие спонтанные боли в мышцах, особенно в икроножных мышцах, миалгии сопровождаются гиперестезией кожи. Пальпация мышц голеней, бедер, поясницы резко болезненна, передвижение затруднено. | А |
| Синдром экзантемы | В результате генерализованного повреждения эндотелия капилляров отмечаются характерные признаки васкулита: гиперемия и пастозность лица, шеи, верхней части груди, гиперемия глотки, пятнисто-папулезная и петехиальная сыпь на туловище и конечностях (появляется на 3-5-й день болезни и держится 1-7 суток, сгущается на разгибательной поверхности конечностей). Для желтушной формы лептоспироза более характерны геморрагические элементы сыпи, для безжелтушной - пятнисто-папулезные. | В |
| Синдром поражения глаз | В | |
| Синдром поражения сердечно-сосудистой системы | Тахикардия или относительная брадикардия, нарушения ритма сердца, снижение артериального давления, приглушение тонов сердца, что является отражением инфекционной кардиопатии или развития лептоспирозного миокардита | С |
| Синдром поражения печени | С 3-5-го дня болезни отмечается желтуха, увеличение печени, потемнение мочи, увеличиваются уровни АлАТ, АсАТ, щелочной фосфатазы, умеренное повышение уровня билирубина в сыворотке крови (прямой и непрямой фракции), что является проявлениями гепатита. Спленомегалия, как и острая печеночная недостаточность при легких и среднетяжелых формах лептоспироза, отмечаются относительно редко. При тяжелых формах заболевания нарушаются процессы синтеза в печени факторов свертывающей системы крови, что способствует манифестации тромбогеморрагического синдрома. | В |
| Тромбоцитопения и тромбоцитопатия | При тяжелых формах лептоспироза возможно развитие тромбоцитопении (до 50×109/л и менее) и тромбоцитопатии, так же, как гипокоагуляция и повреждение сосудов микроциркуляторного русла, способствующих появлению различных признаков тромбогеморрагического синдрома (петехии, пурпура, кровоизлияния в местах инъекций и в склеру, носовые кровотечения, желудочно-кишечное кровотечение, субарахноидальное кровоизлияние, кровоизлияния в надпочечники). | В |
| Синдром поражения почек | Является типичным и самым частым проявлением лептоспироза, поражение почек проявляется с первые 2-7 суток олигурией (анурией) с последующей полиурией; протеинурией; цилиндрурией; нарастанием азотемии (последнее свидетельствует о развитии острой почечной недостаточности). Иногда отмечается гематурия, боли в поясничной области. Появление пиурии говорит о присоединении вторичной инфекции. В генезе анурии не исключается значение выраженного снижения артериального давления. Восстановление функции почек после перенесенного лептоспироза происходит очень медленно, возможно развитие хронической почечной недостаточности. | В |
| Синдром поражения центральной нервной системы | В острой стадии болезни больных беспокоят головные боли, бессонница, у некоторых больных наблюдается судорожный синдром. Может развиться лептоспирозный серозный менингит с высоким плеоцитозом и повышением белка. | В |
| При тяжелых формах лептоспироза отмечается токсическая одышка, кровоизлияния в плевру, кровохарканье, геморрагический отек легких, респираторный дистресс-синдром. | С | |
| Синдром поражения желудочно-кишечного тракта | Проявляется болями в животе, иногда приступообразного характера и диспепсическими расстройствами, обусловленными развитием панкреатита, холецистита, что у детей, в отличие от взрослых, отмечается нередко. | С |
| Синдром анемии | В |
Критерии оценки степени тяжести лептоспироза по клиническим признакам .
| Признак | Характеристика признаков | ||
| Легкая степень тяжести | Средняя степень тяжести | Тяжелая степень тяжести | |
| Начало заболевания | Острое | Острое | Очень острое |
| Лихорадка | Высокая ремитирующая или постоянная лихорадка, с повторными волнами | Высокая ремитирующая или постоянная лихорадка, с повторными волнами | |
| Синдром интоксикации | Головные боли, снижение аппетита, тошнота, рвота | Выраженные головные боли, снижение аппетита, тошнота, рвота | Выраженное беспокойство, резкое снижение аппетита, тошнота, рвота |
| Миалгический синдром | Спонтанные боли в мышцах, особенно в икроножных мышцах, сопровождаются гиперестезией кожи. Мышцы голеней, бедер, поясницы резко болезненны, передвижение затруднено. | Резкие спонтанные боли в мышцах, особенно в икроножных мышцах, сопровождаются гиперестезией кожи. Мышцы нижних конечностей, поясницы резко болезненны, передвижение затруднено. | Мышцы нижних конечностей, поясницы резко болезненны, передвижение затруднено. |
| Кожный синдром | Часто отмечается желтуха. Гиперемия и пастозность лица, шеи, верхней части груди, гиперемия глотки, пятнисто-папулезная и петехиальная сыпь на туловище и конечностях (появляется на 3-5-й день болезни и держится 1-7 суток, сгущается на разгибательной поверхности конечностей). Более характерны геморрагические элементы сыпи, для безжелтушной - пятнисто-папулезные. | Часто отмечается желтуха. Гиперемия и пастозность лица, шеи, верхней части груди, гиперемия глотки, пятнисто-папулезная и петехиальная сыпь на туловище и конечностях (появляется на 3-5-й день болезни и держится 1-7 суток, сгущается на разгибательной поверхности конечностей). Более характерны геморрагические элементы сыпи, для безжелтушной - пятнисто-папулезные. | |
| Синдром поражения конъюнктивы глаз, эписклерита | Конъюнктивит, эписклерит с фотофобией. | Конъюнктивит, эписклерит с фотофобией. | Конъюнктивит, эписклерит с фотофобией. |
| Синдром инфекционнойкардиопатии, лептоспирозного миокардита | Тахикардия или относительная брадикардия, нарушения ритма сердца, снижение артериального давления, приглушение тонов сердца - как проявления инфекционнойкардиопатии. | Проявления инфекционнойкардиопатии: тахикардия или относительная брадикардия, нарушения ритма сердца, снижение артериального давления, приглушение тонов сердца. Иногда отмечается развитие лептоспирозного миокардита. | Отчетливые проявления инфекционнойкардиопатии: тахикардия или относительная брадикардия, нарушения ритма сердца, снижение артериального давления, приглушение тонов сердца. Нередко отмечается развитие лептоспирозного миокардита. |
| Синдром поражения печени | Увеличение печени, увеличение АлАТ, АсАТ, щелочной фосфатазы, умеренное повышение уровня билирубина в сыворотке крови. Относительно редко развивается острая печеночная недостаточность. | Увеличение печени, потемнение мочи, увеличение АлАТ, АсАТ, щелочной фосфатазы, повышение уровня билирубина в сыворотке крови Нередко развивается острая печеночная недостаточность. Выявляются признаки нарушения процессов синтеза в печени факторов свертывающей системы крови. | |
| Тромбогеморрагический синдром, тромбоцитопения, тромбоцитопатия | Тромбоцитопения и тромбоцитопатия, относительно редко, сопровождаются появлением признаков тромбогеморрагического синдрома. | Тромбоцитопения и тромбоцитопатия, нередко, сопровождаются появлением признаков тромбогеморрагического синдрома. | Тромбоцитопения (до 50.109/л и менее) и тромбоцитопатия, способствующие появлению различных признаков тромбогеморрагического синдрома. |
|
Синдром поражения почек и мочевыводящих путей |
Со 2-7 суток болезни отмечается олигурияс последующей полиурией; протеинурией; цилиндрурией. Иногда отмечается гематурия, боли в поясничной области. Пиурия свидетельствует о присоединении вторичной инфекции. |
Со 2-7 суток болезни отмечается олигурия, анурия с последующей полиурией; протеинурией; цилиндрурией; нарастанием азотемии. Иногда отмечается гематурия, боли в поясничной области. Пиурия свидетельствует о присоединении вторичной инфекции. Восстановление функции почек происходит очень медленно. |
Со 2-7 суток болезни отмечается олигурия, анурия с последующей полиурией; протеинурией; цилиндрурией; нарастанием азотемии, что указывает на развитие острой почечной недостаточности. Иногда отмечается гематурия, боли в поясничной области. Пиурия отражает присоединение вторичной инфекции. Восстановление функции почек происходит очень медленно, возможно развитие хронической почечной недостаточности. |
|
Синдром поражения центральной нервной системы |
Головные боли, бессонница, нередко наблюдается судорожный синдром. Лептоспирозный серозный менингит отличается высоким плеоцитозом и повышением белка. | ||
| Синдром поражения респираторного тракта | Специфические поражения органов дыхания для лептоспироза не характерны. | Специфические поражения органов дыхания для лептоспироза не характерны. Возможно развитие пневмонии за счет присоединения вторичной инфекции. | Возможно специфическое поражение легких (пневмония). Отмечается токсическая одышка, кровоизлияния в плевру, кровохарканье, геморрагический отек легких, респираторный дистресс-синдром. Возможно также развитие поражений легких за счет присоединения вторичной инфекции |
| Синдром поражения органов пищеварения | Проявляется болями в животе, иногда приступообразного характера и диспепсическими расстройствами, обусловленными развитием функциональных нарушений желудочно-кишечного тракта. | Проявляется болями в животе, иногда приступообразного характера и диспепсическими расстройствами, обусловленными развитием функциональных нарушений желудочно-кишечного тракта. Симптоматика в некоторых случаях обусловлена развитием панкреатита, холецистита. | Проявляется болями в животе, иногда приступообразного характера и диспепсическими расстройствами, обусловленными развитием функциональных нарушений желудочно-кишечного тракта, но ‒ развитием панкреатита, холецистита. |
| Синдром анемии | Развитие анемии встречается относительно редко. | В клиническом анализе нередко крови отмечается снижение гемоглобина, что сочетается с признаками воспаления (нейтрофильный лейкоцитоз, повышение СОЭ). | В клиническом анализе крови отмечается снижение гемоглобина, что сочетается с признаками воспаления (нейтрофильный лейкоцитоз, повышение СОЭ). |
| Осложнения |
Ирит, иридоциклит, увеит. Астенический синдром. |
Ирит, иридоциклит, увеит. Носовые кровочения. Вторичные пневмонии. Транзиторные нарушения ритма сердца. Хроническая почечная недостаточность. |
Менингит, энцефалит, миелит, полиневрит, миокардит, ирит, иридоциклит, увеит. Острая и хроническая почечная недостаточность. Желудочно-кишечные кровотечения. Кровоизлияния в надпочечники. Субарахноидальное ковоизлияние. Нарушения ритма сердца. Вторичные пневмонии. Холецистит. Панкреатит. |
Перечень основных (обязательных) диагностических мероприятий :
· ОАК;
· ОАМ;
· биохимический анализ крови;
· коагулограмма;
· кислотно-щелочное состояние, электролиты крови;
· микроскопическое исследование цитратной крови (1 неделя заболевания), мочи (со 2 недели), ликвора (по показаниям) в темном поле (обнаружение лептоспир);
· реакция микроагглютинации лептоспир (РМА);
· ИФА;
· ПЦР крови, ликвора (при менингите);
· спинномозговая пункция с проведением анализа ликвора (при наличии общей мозговой симптоматики и менингеальных симптомов);
· ЭКГ;
· УЗИ органов брюшной полости;
· УЗИ почек.
Перечень дополнительных диагностических мероприятий:
· ПЦР мочи (с 2-3 недели болезни);
· рентгенография органов грудной клетки (при подозрении на пневмонию);
· эхокардиография (при подозрении на миокардит);
· фиброэзофагогастродуоденоскопия (при подозрении на желудочно-кишечное кровотечение);
· УЗИ надпочечников (при поражении надпочечников);
· КТ головного мозга, МРТ головного мозга (при поражении ЦНС);
· кал на скрытую кровь (при подозрении на желудочно-кишечное кровотечение).
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Грипп | Наличие общих симптомов: острое начало,интоксикационный синдром, лихорадка. | Метод флюоресцирующих антител, ИФА, ПЦР | Ведущий - катаральный синдром (ларинготрахеит), локализация го-ловной боли в лобной области, менингеальные знаки обычно обусловлены менингизмом, нет сыпи, лейкопения, нормальное СОЭ. |
| Тропическая малярия | Острое начало, лихорадка, желтуха, увеличение печени и селезенки. | Значительное увеличение печени и селезенки,типичные малярийные пароксиз-мы, быстро прогрессирующая гемолитическая анемия при от-сутствии кровотечений, ОПН возникает обычно на фоне гемоглобинурийной лихорадки; возможность развития церебральной комы, увеличение билирубина за счет непрямой фракции, лейкопения, не характерен геморрагический синдром. | |
| Вирусные гепатиты (ВГ) | Острое (подострое) начало, желтуха, увеличение печени, селезенки | Определение специфических маркеров ВГ (ИФА) | Лихорадки только в преджелтушном периоде при ВГА, нетрецидивов болезни, закономерно увеличение печени и селезенки, желту-ха паренхиматозная с высокой активностью АлАТ и АсАТ, геморрагический синдром преимущественно при тяжелых формах ВГ, нет анемии, лейкопения, СОЭ в пределах нормы. |
| ГЛПС | РНИФ, ИФА, ПЦР | Сильная боль в пояснице с первых дней при отсут-ствии болей в икроножных мышцах, макрогематурия; не харак-терны кровотечения из десен, маточные. | |
| Токсические гепатиты | Желтуха, увеличение печени | Токсикологические исследования | Постепенное начало, в анамнезе - связь с токсическими факторами. Не характерны лихорадка, геморрагический синдром, увеличение селезенки, анемия, тромбоцитопения. |
| Отравление солями тяжелых металлов | Острое начало, лихорадка, геморрагический синдром. | Определение солей тяжелых металлов в сыворотке крови, в моче |
Острое начало, первые симптомы появляются спустя 4 часа после того, как яд проник в организм. Иногда инкубационный период продолжается двое суток. Основные жалобы при попадании токсичного вещества с пищей: боли в области живота, привкус металла во рту, ощущение жжения, тошнота, рвота, часто кровавая или синего цвета, слюнотечение и диарея, общие симптомы интоксикации: головные боли, головокружение, общая слабость, тахикардия, резкое падение давления, желтуха в результате гемолиза и развития печёночной недостаточности, острая почечная недостаточность, судороги и нарушение дыхания. При попадании яда ингаляционным путём к перечисленным симптомам добавляются признаки «медной лихорадки»: раздражение глаз, чихание, слезотечение, озноб в результате повышения температуры до 38-39° C, проливной пот, выраженная слабость и боли в мышцах, сухой кашель и одышка, возможно, появление аллергической сыпи. В периферической крови анемия, лейкопения, тромбоцитопения. В коагулограмме дефицит факторов свертывания крови |
Дифференциальная диагностика безжелтушных форм лептоспироза
| Показатель | Лептоспироз | Грипп | Геморрагические лихорадки | Риккетсиозы |
| Сезонность* | Летне-осенняя | Ноябрь-март | Летне-осенняя | Летне-осенняя |
| Длительность лихорадки (сутки) | 3-15 | 3-6 | 3-10 | 3-18 |
| Катаральные явления | Слабо выражены | Характерен ларинготрахеит | Нет | Возможны, но слабо выражены |
| Сыпь | Полиморфная, часто | Нет | Геморрагическая, при тропических — кореподобная | Полиморфная, с геморра-гическим компонентом |
| Геморрагический синдром | Выражен | Редко (носовые кровотечения) | Резко выражен | Редко, слабо выражен |
| Увеличение печени | Характерно | Нет | Возможно | Характерно |
| Увеличение селезёнки | Часто | Нет | Редко | Часто |
| Поражение почек | Характерно | Нет | Характерно | Нет |
| Протеинурия | Высокая | Возможна, незначительная | Массивная | Возможна, незначительная |
| Гематурия | Микрогематурия | Редко микрогематурия | Микро-, макрогематурия | Нет |
| Лейкоцитурия | Возможна | Нет | Возможна | Нет |
| Цилиндрурия | Часто | Нет | Часто | Возможна |
| Менингеальный синдром | Часто | Редко | Редко | Часто |
| Плеоцитоз СМЖ | Часто, лимфоцитарный, смешанный | Нет | Нет | Возможен лимфоцитарный |
| Анемия | Возможна | Нет | Часто | Нет |
| Тромбоци-топения | Часто | Нет | Часто | Нет |
| Количество лейкоцитов в крови | Выраженный лейкоцитоз | Лейкопения | Лейкопения | Умеренный лейкоцитоз |
| СОЭ | Высокая | Норма | Нерезко повышена | Нерезко повышена |
| Специфическая диагностика | Реакция микро-гемагглютинации, микроскопия | Метод флюоресцирующих антител, РСК и другие серологические методы | РНИФ, ИФА, ПЦР | РНИФ, РСК, РНГА |
Дифференциальная диагностика желтушной формы лептоспироза
| Показатель | Лептоспироз | Вирусные гепатиты | Малярия | Токсические гепатиты |
| Начало | Острое | Острое, подострое | Острое | Постепенное |
| Желтуха | С 5-7-го дня, умеренная или интенсивная | С 3-20-го дня, умеренная или интенсивная | С 5-10-го дня, слабая, умеренная | Умеренная или интенсивная |
| Лихорадка | Высокая, 3-15 суток | Умеренная, до 3-4 суток | Высокая, повторные приступы озноба | Нет |
| Кожа лица | Гиперемирована | Бледная | Гиперемирована | Бледная |
| Сыпь | Полиморфная, часто | Возможна, уртикарная | Нет | Нет |
| Диспепсический синдром | Рвота, анорексия | Тошнота, тяжесть в правом подреберье, анорексия | Диарея | Анорексия |
| Увеличение печени | Постоянно | Постоянно | Постоянно | Постоянно |
| Увеличение селезёнки | Часто | Возможно | Постоянно | Отсутствует |
| Геморрагический синдром | Часто | Редко, в тяжёлых случаях | Не характерен | Не характерен |
| Анемия | Часто | Не характерна | Постоянно | Не характерна |
| Тромбоцитопения | Часто | Не характерна | Возможно | Не характерна |
| Лейкоцитоз | Постоянно | Лейкопения | Лейкопения | Нормоцитоз |
| СОЭ | Повышена | Нормальная, снижена | Незначительно повышена | Нормальная |
| Билирубин | Повышен, обе фракции | Повышен, больше связанный | Повышен, больше свободный | Повышен связанный |
| Трансферазы | Незначительно повышены | Резко повышены | Незначительно повышены | В норме |
| КФК | Повышена | В норме | Незначительно повышена | В норме |
| Протеинурия | Высокая | Незначительная | Умеренная | Возможна |
| Гематурия | Микрогематурия | Не характерна | Гемоглобинурия | Возможна |
| Лейкоцитурия | Часто | Не характерна | Не характерна | Не характерна |
| Цилиндрурия | Часто | Возможна | Возможна | Редко |
| Специфическая диагностика | Реакция микрогемагглютинации, микроскопия | Специфические маркёры ВГ | Микроскопия мазка и толстой капли крови | Токсико-логическое исследование |
Дифференциальная диагностика лептоспироза и острых вирусных гепатитов
| Симптомы | Лептоспироз | Острые вирусные гепатиты |
| Начало болезни | Острое | постепенное |
|
Температура |
высокая в течение 5-9 дней, иногда двухволновая | в большинстве случаев нормальная или субфебрильная |
| Озноб | часто | не бывает |
| Головная боль | часто | редко |
| Боли в икроножных мышцах | часто | не бывает |
| Герпес | часто | не бывает |
| Гиперемия лица, инъекция склер | часто | не бывает |
| Геморрагические проявления | часто | только при осложнении острой печеночной недостаточностью |
| Желтуха | появляется на 3-5 день, быстро нарастает | появляется позже, нарастает постепенно |
| Поражение почек | очень часто, тяжелое | редко, незначительное |
| Менингеальные знаки | наблюдаются часто | не бывает |
| Общий анализ крови | часто нейтрофильный лейкоцитоз со сдвигом формулы влево, анемия, тромбоцитопения, СОЭ ускорена | нормоцитоз или лейкопения, лимфоцитоз, СОЭ в пределах нормы |
| Активность аминотрансфераз | повышена незначительно | повышена резко |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Лечение за рубежом
Получить консультацию по медтуризму
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин человека (Albumin human) |
| Амоксициллин (Amoxicillin) |
| Апротинин (Aprotinin) |
| Бензилпенициллин (Benzylpenicillin) |
| Гепарин натрия (Heparin sodium) |
| Гидрокортизон (Hydrocortisone) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Доксициклин (Doxycycline) |
| Допамин (Dopamine) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Кетопрофен (Ketoprofen) |
| Маннитол (Mannitol) |
| Меглюмин (Meglumine) |
| Менадиона натрия бисульфит (Menadione sodium bisulfite) |
| Меропенем (Meropenem) |
| Натрия ацетат (Sodium acetate) |
| Натрия гидрокарбонат (Sodium hydrocarbonate) |
| Натрия хлорид (Sodium chloride) |
| Омепразол (Omeprazole) |
| Парацетамол (Paracetamol) |
| Пентоксифиллин (Pentoxifylline) |
| Плазма свежезамороженная |
| Преднизолон (Prednisolone) |
| Фамотидин (Famotidine) |
| Фуросемид (Furosemide) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эпинефрин (Epinephrine) |
| Эритроцитарная масса |
| Этамзилат (Etamsylate) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения : В амбулаторных условиях лечение больных с лептоспирозом не проводят. Больные направляются на госпитализацию в стационар для оказания им специализированной медицинской помощи.
· консультация гастроэнтеролога: при поражении печени неинфекционной этиологии;
· консультация нефролога при поражении почек и развитии ОПП;
· консультация терапевта при развитии пневмонии и бронхитов;
Профилактические мероприятия
:
· санитарно - ветеринарные мероприятия в животноводческих хозяйствах, регулярная дератизация, охрана водоемов от загрязнения выделениями животных, контроль за источниками водоснабжения, местами купания людей, водопоя скота и т. п;
· вакцинация групп риска (работники животноводческих хозяйств, зоопарков, зоомагазинов, собачьих питомников, звероводческих хозяйств, предприятий по переработке животноводческого сырья, сотрудников лабораторий, работающих с культурами лептоспир) с 7 лет инактивированной лептоспирозной вакциной по 0,5 мл подкожно, однократно, ревакцинация через год.
· вакцинация сельскохозяйственных животных и собак.
Мониторинг состояния пациента
:проводится КИЗ/врачами общей практики в виде диспансеризации.
|
N п/п |
Частота осмотров врачами КИЗ/ ВОП |
Длительность наблюдения | Показания и периодичность консультаций врачей-специалистов |
| 1 | 1 раз в месяц |
6 месяцев при отсутствии осложнений |
Нефролог, окулист, невропатолог, терапевт в обязательном порядке в 1-й месяц после перенесенного заболевания. В последующие месяцы узкие специалисты привлекаются по профилю клинических проявлений. |
| 2 | 1 раз в месяц первые 6 мес. после выздоровления, затем 1 раз в 3-4 мес. | 2 года при развитии осложнений. | окулист, невропатолог, нефролог иврачи других специальностей (по показаниям) |
|
N п/п |
Периодичность лабораторных и дополнительных методов исследования | Критерии снятия с диспансерного учета | Порядок допуска переболевших на работу |
| 1 |
Общие анализы крови и мочи, а у перенесших больных желтушную форму болезни и биохимическое исследование крови делают первые 6месяцевежемесячно, затем 1 раз в 3-4 мес. в течение последующих 2 лет (при наличии осложнений) и при снятии с «Д» учета. Дополнительные исследования- планово по показаниям. |
Клиническое выздоровление, нормализация лабораторных показателей(АЛТ, АСТ, креатинин, мочевина и др.) и отсутствие прогрессирования патологических процессов со стороны различных органов и систем (при осложненном течении заболевания). |
Клиническое выздоровление |
· стойкая нормализация температуры тела;
· санация СМЖ при менингите.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия
Сбор жалоб и анамнеза:
· наличие жалоб на повышение температуры, интоксикацию (головную боль, слабость, миалгии, боли в икроножных мышцах, тошноту и т.д.).
· данные эпидемиологического анамнеза: контакт с водой открытых водоемов (рыбалка, купание, водные виды спорта, туризм и др.); наличие в доме собак, крыс, мышей; пребывание в эпидемиологически подтвержденном очаге лептоспироза, наличие риска профессионального заражения лептоспирозом.
При физикальном исследовании оценивают состояние сознания, кожных покровов и видимых слизистых оболочек наличие/отсутствие гиперемии лица, инъекции сосудов склер, сыпи на коже, симптомов поражения сердечно-сосудистой системы, печени, почек, легких, центральной нервной системы, признаков генерализованного капилляротоксикоза, неотложных состояний.
Неотложная помощь
При менингите:
Больным с лептоспирозом при наличии менингита или с подозрением на него однократно вводятся:
· преднизолон: 90-120 мг внутримышечно или внутривенно (УД-С);
· фуросемид: 2-4 мл внутримышечно или внутривенно; (УД - В)
При ИТШ (все мероприятия проводятся во время транспортировки пациента в стационар):
· немедленное внутривенное введение 0,9% р-ра NaCl - 800,0 мл (УД-С);
· преднизолон 120 мг (УД-С),
· обеспечить подачу увлажненного кислорода.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения
Основными методами лечения являются применение антибиотиков. Лечение больных тяжелых форм лептоспироза, осложненных острым повреждением почек, осуществляется с применением патогенетической терапии. Самым эффективным антибиотиком является пенициллин, при его непереносимости можно заменить антибиотиками тетрациклиновой группы, цефалоспоринами, фторхинолонами.
Немедикаментозное лечение:
· постельный режим в течение всего лихорадочного периода;
· диета: при поражении почек- стол № 7, при поражении печени - стол № 5, при сочетанных поражениях - стол № 5 с ограничением соли или стол № 7 с ограничением жиров.
Медикаментозное лечение
(в зависимости от степени тяжести заболевания):
Этиотропная терапия:
| Схема лечения легких форм | Схема лечения среднетяжелых форм | Стандартная схема лечения тяжелых и осложненных форм | Стандартная схема лечения лептоспирозного менингита |
|
1,0 млн ЕД х 6 раз/сутки в/м (УД-А), Препараты резерва: доксициклин 0,1г х2 раза/сутки внутрь (УД-А) (при отсутствии желтухи) или амоксициллин - 0,5 г x 4 раза в сутки, внутрь (УД-В) или ципрофлоксацин 0,5г х 2 раза в сутки внутрь (УД-В). |
Бензилпенициллина натриевая соль 1,0-1,5 млн ЕД х 6 раз/сут. в/м (АД-А). Препараты резерва: доксициклин 0,1 г х 2 раза/сутки (УД-А) или цефтриаксон 1,0 - 2,0г х 2 раза/сутки, в/м, в/в (УД-А), или цефотаксим 1-2 г/сутки в 2-4 приема в/в, в/м (УД-В) или ципрофлоксацин 500 мг х 2 раза/сутки внутрь (УД-В). Этиотропная терапия проводится в течение 5-7 дней. |
Бензилпенициллина натриевая соль 1,5 млн-2,0 млн ЕД х 6-8 раз/сутки в/м, в/в (УД-А). Препараты резерва: цефтриаксон 4,0 - 6,0 г/сутки, в/м, в/в (УД-А), или цефотаксим по 2 г х 2-3 раза в сутки в/в,в/м (УД-В),или ципрофлоксацин 200 мг х 2 раза/сут. в/в, (разовая доза м.б. увеличена до 400 мг) (УД-В) или цефепим по 2,0 г 2-3 раза в суткив/в, в/м (УД-В). Этиотропная терапия проводится в течение 7-10 дней. |
Бензилпенициллина натриевая соль 3,0 млн ЕД х 8 раз/сутки в/м, в/в (УД-А); при неэффективности цефтриаксон 2,0-3,0 гр. 2 раза в сутки, вводят через каждые 12 часа, в/м, в/в (УД-А), или цефотаксим по 2,0 гр. 2-3 раза в сутки в/в, в/м (УД-В), или ципрофлоксацин 200-400 мг х 2 раза/сут. в/в (УД-В);или цефепим по 2,0 г 2-3 раза в сутки в/в, в/м (УД-В). При непереносимости β-лактамных антибиотиков: ципрофлоксацин 0,2% - 200 мг/100 мл 2 раза в сутки в/в (УД-В). Резервные препараты при отсутствии эффекта: меропенем по 40 мг/кг каждые 8 часов (УД-В). Этиотропная терапия проводится в течение 7-10 дней. |
Если возникает необходимость повторного курса антибиотикотерапии, то применяют полусинтетические пенициллины, цефалоспорины.
Препараты резерва для лечения тяжелых форм лептоспироза при неэффективности или непереносимости пенициллина или цефалоспоринов - карбапенемы (имипенем, меропенем), гликопептиды (ванкомицин, тейкопланин).
Этиотропная терапия лептоспироза у беременных (в зависимости от степени тяжести): ампициллин по 500 мг 4 раза в сутки внутрь в течение 5-7 дней;.
или бензилпенициллина натриевая соль по 1-1,5 млн. ЕД х 6 раз/сутки в/м, в/в (УД-А).
Препараты резерва: цефтриаксон по 1,0 - 2,0 г х 2-3 раза/сутки, в/м, в/в (УД-А),
или цефепим по 1,0-2,0 г 2 раза в сутки в/м, в/в (УД-В).
Патогенетическая терапия
Дезинтоксикационная терапия:
Внутривенное введение 0,9% раствора хлорида натрия (УД-С), 2 % раствора гидрокарбо-ната натрия (УД-С), 5 % раствора декстрозы (УД-С), меглюмина натрия сукцината (УД-D). Соотношение и количество этих растворов определяется особенностями течения болезни и прежде всего выраженностью электролитных нарушений, состоянием функ-ций почек.
Объем инфузионно терапии рассчитывается исходя из суточной потребности организма в воде - 30 мл/кг массы тела. Средний объем вводимых растворов для человека массой 60-80 кг составляет 1200-1500 мл/сут + патологические потери + объем возобновившегося диуреза.
Не рекомендуется использовать синтетические коллоидные растворы (декстраны, гидроксиэтилкрахмалы и др.).
При менингите:
Количество вводимой жидкости ограничивается.
· Дегидратационная терапия: маннит (15% раствор) с фуросемидом (УД-В) под контролем содержания Na+ крови. При содержании Na+крови на уровне верхней границы нормы и выше введение маннита противопоказано в связи с изменением осмолярности крови и угрозой развития набухания клеток головного мозга. В этих случаях показано введение концентрированного раствора глюкозы (10%, 20% или 40%) и 0,45% раствор NaCl.
· гормонотерапия (с целью профилактики тяжелых неврологических осложнений, уменьшения риска потери слуха):дексаметазон 0,2-0,5 мг/кг (в зависимости от степени тяжести) 2-4 раза в сутки не более 3-х суток (вследствие уменьшения воспаления мозга и снижения проницаемости ГЭБ) (УД-С).
Лечение ИТШ:
. восстановление проходимости дыхательных путей, при необходимости - интубация трахеи и перевод на ИВЛ;
. постоянная оксигенация путем подачи увлажненного кислорода через маску или назальный катетер;
. обеспечение венозного доступа (катетеризация центральных/периферических вен);
. введение катетера в мочевой пузырь на срок до выведения больного из шока для определения почасового диуреза с целью коррекции проводимой терапии;
. мониторинг состояния больного - гемодинамика, дыхание, уровень сознания, характер и нарастание сыпи.
Последовательность введения препаратов при ИТШ:
· объем вводимых растворов (мл) = 30 мл * масса тела больного (кг);
· интенсивная инфузионная терапия: используют кристаллоидные (физиологический раствор (УД-С), ацесоль (УД-С), хлосоль (УД-С)) и коллоидные (растворы гидроксиэтилкрахмала) растворы в соотношении 2:1.
(!) Свежезамороженная плазма не вводится в качестве стартового раствора.
Ввести гормоны в дозе:
· при ИТШ 1 степени - преднизолон 2-5 мг/кг/сутки (УД-С) или гидрокортизон - 12,5 мг/кг/сутки (УД-С);
· при ИТШ 2 степени - преднизолон 10-15 мг/кг/сутки (УД-С) или гидрокортизон - 25 мг/кг/сутки (УД-С);
· при ИТШ 3 степени - преднизолон 20 мг/кг/сутки (УД-С) или гидрокортизон - 25-50 мг/кг/сутки (УД-С).
Гепаринотерапия (через каждые 6 часов) (УД-В):
· ИТШ 1 степени - 50-100 ЕД/кг/сутки;
· ИТШ 2 степени - 25-50 ЕД/кг/сутки;
· ИТШ 3 степени -10-15 ЕД/кг/сутки.
При отсутствии эффекта от гормональной терапии начать введение катехоламина первого порядка - допамин с 5-10 мкг/кг/мин под контролем АД (УД-С);
Коррекция метаболического ацидоза;
При отсутствии реакции гемодинамики на допамин (в дозе 20 мкг/кг/мин) начать введение эпинефрин/норадренолина в дозе 0,05- 2 мкг/кг/мин (УД-В);
Повторное введение гормонов в прежней дозе - через 30 минут - при компенсированном ИТШ; через 10 минут - при декомпенсированном ИТШ;
Ингибиторы протеаз: гордокс, контрикал, трасилол.
При стабилизации АД - фуросемид 1%- 40-60 мг (УД-В);
При наличии сопутствующего отека мозга - маннит 15% - 400 мл (УД-В), в/в капельно; максимальная доза для взрослых 25 мл/сутки); дексаметазон по схеме: начальная доза 0,2 мг/кг, через 2 часа - 0,1 мг/кг, затем каждые 6 часов в течение суток - 0,2 мг/кг; далее 0,1 мг/кг/сутки при сохранении признаков отека мозга;
Переливание СЗП (УД-С), эритроцитарной массы (УД-С). Переливание СЗП 10-20 мл/кг, эритроцитарной массы при наличии показаний согласно приказу МЗ РК №501 от 26.07.2012 г. «Об утверждении Номенклатуры, Правил заготовки, переработки, хранения, реализации крови и ее компонентов, а также Правил хранения, переливания крови, ее компонентов и препаратов»
Альбумин - 10% р-р, 20% р-р для инфузий при наличии показаний согласно приказу МЗ РК №501 от 26.07.2012 г. «Об утверждении Номенклатуры, Правил заготовки, переработки, хранения, реализации крови и ее компонентов, а также Правил хранения, переливания крови, ее компонентов и препаратов».
Системные гемостатики: этамзилат 12,5% р-р по 2 мл (250 мг) 3-4 раза/сут. в/в, в/м (УД-С)
Профилактика стероидных и стресс-поражений ЖКТ (фамотидин (квамател)) 20 мг в/в х 2 раза в сутки (УД-В); омепразол 40 мг в/в х 1 раз в сутки (УД-В).
При ДВС-синдроме:
При повышенной агрегационной активности тромбоцитов - пентоксифиллин по 100 мг в/в 2 раза в сутки (УД-D).
При наличии дефицита антитромбина III - инфузия СЗП в дозе 3-3,5 мл/кг/сутки.
При фибринолитическом варианте ДВС основным компонентом терапии являются ингибиторы протеаз (апротинин сначала в/в болюсно 70-100тыс. ЕД, а затем в виде в/в непрерывной инфузии - до 500 тыс. ЕД/сутки) в сочетании с этамзилатом по 250 мг в/в 4-6 раз в сутки (УД-С).
При коагулопатии потребления - плазмаферез с инфузией больших доз СЗП (до 30мл/кг/сутки) с плазмообменом, ингибиторы протеаз и нефракционированный гепарин.
Лечение ОПП
(Согласно клинического протокола диагностики и лечения ОПП (острое почечное повреждение)).
Симптоматическая терапия:
При лихорадке один из нижеперечисленных препаратов:
. ацетаминофен (парацетамол) - таблетки по 0,2 и 0,5 г, суппозитории ректальные 0,25; 0,3 и 0,5 г. Разовая доза 500 мг, максимальная разовая доза - 1 г, кратность назначения до 4 раз в сутки. Максимальная суточная доза - 4 г, максимальная продолжительность лечения - 3-5 дней. (УД-А);
. диклофенак - таблетки, драже 25 мг, 50 мг, 75 мг, 100 мг, 150 мг; мазь, гель; раствор для инъекций 75 мг/3 мл, 75 мг/2 мл. Назначают по 25-50 мг 2-3 раза в сутки. По достижении терапевтического эффекта дозу постепенно уменьшают и переходят на поддерживающее лечение в дозе 50 мг/сут. Максимальная суточная доза составляет 150 мг. При необходимости увеличения суточной дозы диклофенака ретард со 100 до 150 мг можно дополнительно принимать по 1 обычной таблетке (50 мг) (УД-В);
. кетопрофен - раствор для инъекций 100 мг/мл, 100 мг/2 мл; раствор для внутримышечных инъекций 50 мг/мл; капсула 50 мг, 150 мг; таблетки, таблетки покрытые оболочкой 100 мг, 150 мг. Принимают внутрь во время еды: таблетки и капли для приема внутрь по 100 мг 3 раза в сутки; таблетки ретард - по 150 мг/сут на 2 приема с интервалом в 12 ч; капсулы - по 50 мг утром и днем, 100 мг вечером; гранулы - по 80 мг (содержимое одного пакетика) 2-3 раза в день.
Внутримышечно вводят по 100 мг 1-2 раза в сутки, внутривенно капельно по 100-200 мг. Раствор для внутривенного вливания готовят, растворяя препарат в 100-500 мл 0,9% раствора натрия хлорида (УД-В)
Перечень основных лекарственных средств:
· бензилпенициллина натриевая соль - порошок для приготовления раствора для внутривенного и внутримышечного введения во флаконе 1000000 ЕД (УД-А);
· доксициклин - капсулы по 100 мг (УД-А);
· амоксициклин - капсулы 500 мг (УД-В);
· цефтриаксон - порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 1 г (УД-А);
· цефотаксим - порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 1 г (УД-В);
· цефепим - порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения во флаконе 500 мг, 1,0 г,2,0 г (УД-В);
· ципрофлоксацин - раствор для инфузий 0,2%, 200 мг/100 мл; 1% раствор в ампулах по 10 мл (концентрат, подлежащий разведению); таблетки, покрытые оболочкой 250 мг, 500 мг, 750 мг (УД-В);
· меропенем - порошок для приготовления раствора для инфузий по 1000 мг во флаконах по 100 мл (УД-В).
Перечень дополнительных лекарственных средств:
· преднизолон - раствор для инъекций в ампулах 30 мг/мл 1мл (УД-С);
· дексаметазон - раствор для инъекций в ампулах 4 мг/мл 1мл (УД-С);
· гидрокортизон - флаконы с лиофилизиованным порошком для приготовления инъекций с растворителем в ампулах по 2 или 4 мл (УД-С);
· допамин - концентрат для приготовления инъекционного раствора в ампулах по 25 мг (5 мл), 50 мг (5 мл), 100 мг (5 мл), 200 мг (5 мл) (УД-С);
· эпинефрин
-
раствор для инъекций в ампулах по 1 мл (1 мг) (УД-В);
· раствор NaCl 0,9% - 100, 200, 400 мл (УД-С);
· декстроза (глюкоза) 5%, 10% 40% - 100, 200, 400 мл (УД-С);
· раствор бикарбоната натрия 5% - 200,0 мл, 400,0 мл (УД-В);
· раствор Рингера для инфузий, 200 мл и 400 мл (УД-С);
· ацесоль - раствор для инфузий 400,0 мл (УД-С);
· трисоль - раствор для инфузий 400,0 мл (УД-С);
· хлосоль - раствор для инфузий 400,0 мл (УД-С);
· раствор мегглюмина сукцинат для инфузий 400,0 (УД-D);
· альбумин - раствор для инфузий - 10%, 20% - 100 мл;
· свежезамороженная плазма для инфузий (УД-С);
· эритроцитарная масса - раствор для внутривенного введения (УД-С);
· маннит - раствор для инъекций 15% 200мл и 400 мл (УД-В);
· фуросемид - раствор для инъекций в ампулах 1% 2мл (УД - В);
· ацетаминофен (парацетамол) - таблетки по 0,2 и 0,5 г, суппозитории ректальные 0,25; 0,3 и 0,5 г (УД-А);
· диклофенак - таблетки, драже 25 мг, 50 мг, 75 мг, 100 мг, 150 мг; мазь, гель; раствор для инъекций 75 мг/3 мл, 75 мг/2 мл (УД-В);
· кетопрофен - раствор для инъекций 100 мг/мл, 100 мг/2 мл; раствор для внутримышечных инъекций 50 мг/мл; капсула 50 мг, 150 мг; таблетки, таблетки покрытые оболочкой 100 мг, 150 мг (УД-В);
· гепарин, 1 мл/5000 ЕД, ампулы 1,0 мл, 5,0 мл, флаконы по 5,0 мл (УД-В);
· пентоксифиллин- 2% р-р 100 мг/5 мл, 100 мг в 20-50 мл 0,9% натрия хлорида, ампулы (УД-D);
· апротинин -
раствор для инъекций в ампулах по 10 мл (100 000 ЕД) (УД-В);
· этамзилат - раствор для инъекций в ампулах 12,5% по 2 мл (250 мг) (УД-С);
· фамотидин - раствор для инъекций в ампулах 20 мг (5 мл) (УД-В);
· омепразол - порошок для приготовления раствора во флаконах 40 мг (УД-В);
· менадиона натрия бисульфит - раствор для инъекций в ампулах по 1 мл, 2 мл (УД-В).
Таблица сравнения препаратов:
| Класс | МНН | Преимущества | Недостатки | УД |
|
Антибиотик группы биосинтетические пенициллины |
Бензилпенициллина натриевая соль | Оказывает бактерицидное действие за счет ингибирования синтеза клеточной стенки микроорганизмов. |
Неустойчив к бета-лактамазам. Низкая активность в отношении большинства грам «-» м/о. |
А |
| Антибиотик группы тетрациклина | Доксициклин | бактериостатический антибиотик широкого спектра действия. Проникая внутрь клетки, действует на внутриклеточно расположенных возбудителей. |
побочные действия: со стороны нервной, пищеварительной, сердечно-сосудистой, гепатобилиарной систем, органов слуха и вестибулярного аппарата, зрения, кроветворения, нарушение обмена веществ, функции почек и мочевых путей, аллергические реакции. |
А |
| Антибиотик, цефалоспорин III поколения | Цефтриаксон |
Активен в отношении грам «+», грам «-» м/о. Устойчив к бета-лактамазным ферментам. Хорошо проникает в ткани и жидкости. |
низкая активность к некоторым анаэробным патогенам. | А |
|
Антибиотик, цефалоспорин III поколения |
цефотаксим | Действует бактерицидно. Механизм действия связан с нарушением синтеза мукопептида клеточной стенки микроорганизмов. Обладает широким спектром противомикробного действия. |
устойчив к большинству бета-лактамаз грам (+) и грамм (-) микроорганизмов. Побочные действия: со стороны ЦНС, мочевыделительной, пищеварительной, сердечно-сосудистой систем, со стороны органов кроветворения, аллергические реакции. |
В |
| Фторхинолоны | ципрофлоксацин |
Противомикробный препарат широкого спектра действия, оказывает бактерицидное действие, подавляет ДНК-гиразу и угнетает синтез бактериальной ДНК. Быстро всасывается из ЖКТ. Биодоступность после приема внутрь составляет 70%, проникает через ГЭБ |
побочные эффекты со стороны пищеварительной, мочевыделительной, сердечно-сосудистой системы систем,ЦНС, со стороны системы кроветворения, аллергические реакции. |
В |
| Антибиотик, пенициллин полусинтетический | амоксициклин | Полусинтетический пенициллин, обладает широким спектром бактерицидного действия. Нарушает синтез пептидогликана в период деления и роста, вызывает лизис бактерий. |
Побочные эффекты: аллергические реакции, со стороны пищеварительной, нервной систем, со стороны системы кроветворения, аллергические реакции |
В |
|
Антибиотик, цефалоспорин IV поколения |
цефепим | Препарат имеет широкий спектр действия, который включает штаммы грамотрицательных и грамположительных микроорганизмов, устойчивые к аминогликозидам и цефалоспоринам 3 поколения. |
Побочные явления: аллергические реакции, со стороны нервной, мочевыделительной, дыхательной систем, ССС, желудочно-кишечного тракта, органов кроветворения |
В |
| Антибиотик группы карбапенемов | меропенем | Оказывает бактерицидное действие против широкого спектра аэробных и анаэробных бактерий, связанное с высокой способностью меропенема проникать через клеточную стенку бактерий. |
побочные действия: флебит, тромбофлебит, аллергические реакции, боли в животе, тошнота, анорексия, рвота, понос, псевдомембранозный колит, эозинофилия, тромбоцитопения, лейкопения, нейтропения (включая агранулоцитоз), холестатический гепатит. |
В |
Хирургическое вмешательство: нет.
Другие виды лечения:
· ГБО независимо от причин и осложнений;
· Гемодиализ при ОПП без шока и геморрагического синдрома;
· Плазмаферез при тяжелом течении ОППН.
Показания для консультации специалистов:
· консультации окулиста при поражении глаз;
· консультация гастроэнтеролога: при гепатите, панкреатите, холецистите;
· консультация хирурга для исключения острого живота;
· консультация нефролога при поражении почек и развитии ОПН;
· консультация невропатолога при поражении ЦНС;
· консультация кардиолога при поражении сердца;
· консультация терапевта при развитии пневмонии и бронхита;
· консультация дерматолога при поражении кожных покровов;
· консультация анестезиолога-реаниматолога: при развитии неотложных состояний;
· консультация акушер-гинеколога: при лептоспирозе у беременных.
Показания для перевода в отделение интенсивной терапии и реанимации:
· тяжелые формы лептоспироза с угрозой развития осложнений;
· неотложные состояния: инфекционно-токсический шок, ОПП, поражение ЦНС, острая печеночная недостаточность, острая сердечно-сосудистая и дыхательная недостаточность, ДВС-синдром, полиорганная недостаточность и другие.
Индикаторы эффективности лечения:
· стойкая нормализация температуры;
· отсутствие интоксикации;
· отсутствие или значительное уменьшение симптомов заболевания;
· санация СМЖ при менингите.
Дальнейшее ведение
Лица, переболевшие лептоспирозом, подлежат диспансерному наблюдению в течение 6-ти месяцев с обязательным клиническим обследованием нефрологом, окулистом, невропатологом и терапевтом в первый месяц после перенесенного заболевания. В последующие месяцы диспансерные наблюдения осуществляются ежемесячно инфекционистами/ВОП с привлечением специалистов по профилю клинических проявлений. Проводятся также контрольные общие анализы крови и мочи, а перенесшим желтушную форму - и биохимический анализ крови. Анализы проводят первые два месяца ежемесячно, а в дальнейшем - в зависимости от результатов обследования.
Снятие с учета по истечении срока диспансерного наблюдения проводится при полном клиническом выздоровлении (нормализация лабораторных и клинических показателей). При стойких остаточных явлениях переболевших передают под наблюдение специалистам (офтальмологу, невропатологу, нефрологу и др.) не менее чем на 2 года.
Госпитализация
Показания для плановой госпитализации:
нет.
Показания для экстренной госпитализации:
все больные с лептоспирозом и подозрительные случаи на это заболевание независимо от степени тяжести подлежат обязательной госпитализации в инфекционный стационар.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Инфекционные болезни: национальное руководство /Под ред. Н.Д. Ющука, Ю.Я. Венгерова. //М.: ГЭОТАР-Медиа, 2009. - С. 503–513. 2) Покровский В.И., Ильинский Ю.А., Чернуха Ю.Г. и др. Методические рекомендации по клинике, диагностике и лечению лептоспироза – М., 1979. – С. 37-58. 3) Руководство по инфекционным болезням (2 тома). / Ю. Лобзин, К. Жданов.//СПб., Фолиант, 2011 г. - 664 с. 4) Авдеева М.Г. Лептоспироз как заболевание с пролонгированным осложненным течением (иммунопатогенез, диагностика, прогноз, лечение, реабилитация): Автореф. дис. ...д-ра мед.наук – Москва, 1997.-32 с. 5) Лебедев В.В., Авдеева М.Г., Шубич М.Г., Ананьина Ю.В., Турьянов М.Х., Лучшев В.И. Иктерогеморрагический лептоспироз (под редакцией В.В. Лебедева). – Краснодар: «Советская Кубань», 2001. – 208 с. 6) Стоянова Н.А., Токаревич Н.К., Ваганов А.Н. и др. Лептоспирозы: пособие для врачей /под ред. Ю.В.Ананьиной.-СПб.:НИИЭМ им. Пастера, 2010.- 116 с. 7) Покровский В.И., Акулов К.И. Эпидемиология, диагностика и профилактика лептоспироза. Методические рекомендации. – М., 1987. – 56 с. 8) Мойсова Д.Л., Лебедев В.В., Подсадняя А.А. Нарушения гемостаза при лептоспирозе //Инфекционные болезни. – 2012. –Т.10, №3. – С. 67-74. 9) Амбалов Ю.М. Диагностика и принципы лечения лептоспироза: лекция для студентов медицинских ВУЗов. - Ростов-на-Дону, Неопринт, 2014. - 17 с. 10) Лептоспироз у взрослых. Клинические рекомендации. – М., 2014. – 96 с. 11) Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным лептоспирозом // Санкт-Петербург, 2015. – 74 с. 12) Городин В.Н., Лебедев В.В. Лечение лептоспироза// Российский медицинский журнал. – 2006. – №1. – С.45-50. 13) Городин В.Н., Лебедев В.В., Заболоцких И.Б. Оптимизация интенсивной терапии тяжелых форм лептоспироза (усовершенствованная медицинская технология). – Краснодар, 2007. – 54 с. 14) Лебедев В.В., А.Ю. Журавлев А.Ю., Зотов С.В.., П.В. Лебедев П.В. и др. Применение инфузионного раствора ремаксол в комплексном лечении больных лептоспирозом// Терапевтический архив. – 2013. –Т. 85, №. 11.– С. 58-61. 15) Большой справочник лекарственных средств / под ред. Л. Е. Зиганшиной, В. К. Лепахина, В. И. Петрова, Р. У. Хабриева. - М. : ГЭОТАР-Медиа, 2011. - 3344 с. 16) Diagnosis, Case Management Prevention and Control of Leptospirosis /Jagdish Prasad. //Programme for Prevention and Control of Leptospirosis. National Guidelines.-2015.- 18 c. 17) Leptospirosis./CPG, 2010. – 66 c. 18) Brett-Major DM, Coldren R. Antibiotics for leptospirosis. /Cochrane Database Syst .-Rev. 2012. -Feb 15. – 21 c. 19) British National Formulary (BNF 67) – 2014. – 1161 с.
Информация
Сокращения, используемые в протоколе
| АД | артериальное давление |
| АлАТ | аланинаминотрансфераза |
| АсАТ | аспартатаминотрансфераза |
| АЧТВ | активированное частичное тромбопластиновое время |
| в/в | внутривенно |
| в/м | внутримышечно |
| ВГ | вирусный гепатит |
| ВОП | врач общей практики |
| ВР | время рекальцификации |
| ГБО | гипербарическая оксигенация |
| ГЛПС | геморрагическая лихорадка с почечным синдромом |
| ГЭБ ДВС |
гематоэнцефалитический барьер диссеминированное внутрисосудистое свертывание |
| ИВЛ | искусственная вентиляция легких |
| ИТШ | инфекционно-токсический шок |
| ИФА | иммуноферментный анализ |
| КИЗ | кабинет инфекционных заболеваний |
| КТ | компьютерная томография |
| КЩР | кислотно-щелочное равновесие |
| МНО | международное нормализованное отношение |
| МРТ | магнитно-резонансная томография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОАРИТ | отделение анестезиологии и реанимации и интенсивной терапии |
| ОПП | острое повреждение почек |
| ОППН | острая печеночно-почечная недостаточность |
| ОЦК | объем циркулирующей крови |
| ПМСП | первичная медико-санитарная помощь |
| ПЦР | полимеразная цепная реакция |
| РМА | реакция микроагглютинации |
| РНИФ | реакция непрямой иммунофлюоресценции |
| РПГА | реакция пассивной гемагглютинации |
| РСК | реакция связывания комплемента |
| СЗП | свежезамороженная плазма |
| СМЖ | спинномозговая жидкость |
| СОЭ | скорость оседания эритроцитов |
| СПОН | синдром полиорганной недостаточности |
| УЗИ | ультразвуковое исследование |
| ЦВД | центральное венозное давление |
| ЭКГ | электрокардиография |
Список разработчиков протокола:
1) Кошерова Бахыт Нургалиевна - доктор медицинских наук, профессор, РГП на ПХВ «Карагандинский государственный медицинский университет», проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный взрослый инфекционист МЗСР РК.
2) Кулжанова Шолпан Адлгазыевна - доктор медицинских наук, АО «Медицинский университет Астана», заведующая кафедрой инфекционных болезней и эпидемиологии.
3) Муковозова Лидия Алексеевна - доктор медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей» профессор кафедры неврологии, психиатрии и инфекционных болезней.
4) Мажитов Талгат Мансурович - доктор медицинских наук, АО «Медицинский университет Астана» профессор кафедры клинической фармакологии.
Конфликт интересов: отсутствует.
Список рецензентов: Дуйсенова Амангуль Куандыковна - доктор медицинских наук, профессор, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой инфекционных и тропических болезней.
Условия пересмотра протокола:
пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement, не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement является исключительно информационно-справочным ресурсом. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
ЗВУЗ ”Запорожский медицинский колледж ” ЗОС
Самостоятельная работа
На тему: «Лептоспироз»
Вид работы: Реферат.
Подготовила:
студентка III- В курса
Лечебное дело
Суханова Анна
Преподаватель высшей категории:
Вдовиченко Л. И.
2014 г.
Общая характеристика заболевания
Этиология
Эпидемиология
Патогенез и патоморфология
Клиника
Осложнения
Диагноз
Специфическая диагностика
Дифферинциальная диагностика
Лечение
Профилактика
Лептоспироз (синонимы: болезнь Васильева-Вейля, водная лихорадка) - острая инфекционная болезнь из группы бактериальных зоонозов; вызывается лептоспирамы, передается алиментарным, контактным и аспирационным путями, характеризуется лихорадкой, миалгии, склерит, поражением почек, печени и центральной нервной системы, в ряде случаев - желтухой и геморрагическим синдромом.
Этиология лептоспироза
Возбудители лептоспироза принадлежат к роду Leptospira, семьи Spirochaetaceae. Лептоспиры - аэробные микроорганизмы спиралеобразную форму, подвижны, от 34 до 40 мкм и более длиной, 0,3-0,5 мкм толщиной. В нашей стране установлено существование 13 серологических групп, объединяющих 26 сероваров лептоспир. В патологии человека наибольшее значение имеют: L. icterohaemorrhagiae, L. grippotyphosa, L. pomona, L. tarassovi, L. canicola, L. hebdomadis. Лептоспир культивируют конечно в жидких и полужидких (водно-сывороточных) питательных средах при температуре 28-3О ° С. Во влажной почве лептоспиры сохраняют жизнеспособность в течение 270 дней, долго (в естественных водоемах - неделями) хранятся в воде, несколько дней - в пищевых продуктах. Прямой солнечный и ультрафиолетовое излучение действует на них губительно, так же, как кислоты и щелочи, даже в минимальных концентрациях (0,1 -1,0%), и дезинфицирующие средства. Из лабораторных животных наиболее восприимчивы к лептоспир морские свинки.
Эпидемиология лептоспироза
Источником инфекции при лептоспирозе являются больные и переболевшие дикие, домашние и промысловые животные, которые выделяют лептоспир с мочой и заражают окружающую среду, образуя различные очаги инфекции: природные, антропургични, смешанные. Для природных очагов характерна их этиологическая стойкость и летне-осенняя сезонность заболеваемости людей. Эпидемиология природных очагов лептоспироза неразрывно связана с эпизоотией. Основными носителями лептоспир являются крысы, полевые мыши, землеройки, ежи, в которых лептоспироз протекает как латентная инфекция, но после него на многие месяцы остается лептоспирурия. Распространение лептоспироза среди сельскохозяйственных животных с образованием антропургичних ячеек привело к формированию самостоятельного типа болезни, которая теперь может как сельскохозяйственный зооноз без связи с природными очагами инфекции. Антропургични очаги могут появляться также в местах, где резервуаром инфекции являются крысы, крупный рогатый скот, свиньи, собаки. От человека к человеку болезнь, как правило, не передается. Существует несколько механизмов инфицирования лептоспирами: алиментарный-за воды и питания, инфицированные лептоспирами; контактный - во время купания в водоемах, различных видов сельскохозяйственных работ («купальни», «покосни» вспышки), в случае укуса больными животными, повреждения кожи инфицированными предметами; аспирационный - при заготовке сена и сельскохозяйственных продуктов. Значительный удельный вес заболеваемости имеют профессиональные заболевания у работников сельского хозяйства, в городах-у сантехников, рабочих боен и мясокомбинатов, иногда у шахтеров.
Патогенез и патоморфология лептоспироза
Входными воротами инфекции является кожа и слизистые оболочки полости рта, глаз, носа, пищеварительного канала. Вследствие активной подвижности лептоспиры могут быстро преодолевать защиту кожи (особенно влажной) и слизистых оболочек и проникать в кровь, не оставляя на месте проникновения никаких заметных изменений воспалительного характера. В патогенезе лептоспироза различают пять основных фаз (П. М. Барышев, 1979): I. Проникновение лептоспироз в организм, их размножение, бессимптомная первичная бактериемия, диссеминация в организме. Первая фаза соответствует инкубационном периода болезни. II. Вторичная лептоспиремия и паренхиматозная диссеминация (начальный период болезни). III. Токсемия с поражением различных органов, капиляропатиею, гемолизом т.д. (период разгара болезни). Пусковым механизмом третьей фазы является цитотоксическое и гемолизирующая действие лептоспир. Часто возникает диссеминированное внутрисосудистое свертывание крови, которое приводит различные клинические варианты геморрагического синдрома. На данном этапе важную роль играют токсические повреждения различных органов и тканей (печени, надпочечников, эпителия почечных долек, проксимальных отделов нефронов и др.). IV. Фаза нестерильного иммунитета, накопления антител. Лептоспиры еще сохраняются в некоторых органах (почках, селезенке, печени, сосудах сердца и др.). Эта фаза патогенеза соответствует периоду угасания клинических проявлений болезни. V. Фаза стойкого иммунитета, при которой происходит интенсивное накопление специфических антител, обновления функций организма (период выздоровления). Патоморфология лептоспироза изучена при тяжелых формах болезни с ведущими синдромами недостаточности почек, печени и геморрагическим синдромом. При недостаточности почек на секции выявляется увеличение почек, кровоизлияния под капсулой и в ткани органа. Гистологически выявляют поражения извитых канальцев нефронов с признаками дегенерации и некроза почечного эпителия. Если в клинике преобладает геморрагический синдром, выявляют множественные геморрагии на коже, слизистых оболочках, во внутренних органах. Гистологически наблюдаются тромбоцитарно-фибринни микротромбы в мельчайших сосудах. В случае преобладания синдрома недостаточности печени характерна желтуха. Гистологически обнаруживают дискомплексация печеночных долек, расширение навколосинусоидних пространств, гиперплазию эпителия желчных путей, холестаз, зернистую и жировую дистрофию отдельных гепатоцитов. Для лептоспироза не типичный тотальный некроз гепатоцитов (в отличие от вирусного гепатита).
ЛЕКЦИЯ ПО ИНФЕКЦИОННЫМ БОЛЕЗНЯМ.
ЛЕКЦИЯ № 4
ТЕМА: ЛЕПТОСПИРОЗЫ.
Это группа заболеваний сходных по этиологии, патогенезу.
Лептоспироз - зоонозное заболевание, вызываемое многочисленными представителями возбудителей, рода лептоспира и характеризующиеся выраженным интоксикационным синдромом, вплоть до развития инфекционно-токсического шока, а также специфическими поражениями сосудов (преимущественно клубочкока-нальцевого аппарата почек, проявляющееся острым пиело - и гломерулонефритом), мезенхимальных клеток печени, и оболочек головного мозга.
Лептоспирозы относятся к группе заболеваний, для которых характерна выраженная природная очаговость. Это не только зооноз, но природно-очаговое заболевание для которого характерным является наличие природных очагов, то есть очагов в формировании процессов в которых не заинтересован человек.
Основными резервуарами инфекции являются стоячие водоемы, в которых, как правило, сохраняются лептоспиры годами, а дикие грызуны (мыши-полевки, тушканчики и др.) являясь чрезвычайно чувствительными объектами для воспроизведения данной инфекции, поддерживают патологический процесс, болея лептоспирозом, который может протекать у них в различных формах - от бессимптомного носительства до тяжелых генерализованных форм. Грызуны выделяют возбудителя с мочой в окружающую среду: почву, инфицируя растения, что приводит к формированию природных очагов, но сформированных дикими животными, которые поедают растения, пьют инфицированную воду. В природе постоянно поддерживается циркуляция лептоспироз. Массивность инфицирования лептоспирами водоема зависит от количества рядом обитающих грызунов, которые являются основными поставщиками инфекции.
Таким образом, можно сказать, что любой район, любая сельская местность, может быть районом обитания грызуном, то есть любая местность может быть опасна с точки зрения формирования очага.
Первое описание клинической картины лептоспироза было сделано в 1874 году Вейном. 80-е годы являются чрезвычайно насыщенным периодом микробиологических исследований и открытий. Вейн - врач-клиницист, описал первый реакцию агглютинации при риккетсиозе, сыпном тифе. Он подчеркнул, что это заболевание имеет выраженную вариабельность симптомов, оно может протекать в форме ОПН, с выраженным геморрагическим синдромом, всегда сопровождается желтухой.
В 1888 году Васильев независимо от Вейна описал (вестник медицины) как самостоятельную желтуху ничего общего не имеющую с болезнью Боткина. Возбудитель поселяется в желчи, и может закупоривать желчные протоки. Также лептоспироз называется иктеро-геморрагическая лихорадка.
В 1928 году В.А. Башенин описал безжелтушную форму лептоспироза, и назвал ее водной лихорадкой. В 1972 году предложено разделить лептоспироз на две группы: желтушный лептоспироз и безжелтушный лептоспироз.
Возбудитель лептоспироза был обнаружен в 1914 году японский ученым Инардо и Идо (1915) независимо друг от друга выделили возбудителя. Это спирохета, имеющая закругленный конец, очень тоненькая, со спиралевидным крючком. Решили назвать микроб по его структуре - лепто - тонкий, спира - крючок.
Таким образом, и всему роду возбудителей было дано название.
Стали выделять лептоспиры из мочи грызунов, животных и тканей человека.
В настоящее время известно о существовании 88 серотипов (сероваров) лептоспир, которые подразделены на подтипы. Была определена патогенность для человека и животных. В различных регионах циркулируют различные серовары лептоспир. Грызунам и животным характерны определенные лептоспиры, а человек чувствителен практически ко всем сероварам, но животные и грызуны болеют только определенными. Мыши являются носителями и болеют Leptospira icterohemarragica. У свиней чаще всего выделяют гриппотифозную лептоспиру. Собаки являются носителями Leptospira canina. Дикие животные чаще всего являются носителями Leptospirapomoma. Человек может болеть различными лептоспирозами.
Лептоспира занимает промежуточное место между бактериями и простейшими. Под микроскопом она выглядит как серебристая ниточка, один или оба конца которой заканчиваются крючком. Длина 7-14 мкм. Лептоспира обладает гепатотропностью, гематотропностью, нефротропностью, капилляротропностью. Лептоспира растет на питательных средах чрезвычайно медленно, оптимальная температура роста +27 градусов (промежуточное положение между психрофилами и нормофилами). Лептоспира быстро погибает при воздействии обычных дезинфицирующих средств, не переносит высушивания. Чувствительна к действию ультрафиолетовых лучей. Одинаково плохо переносит как действие хлорсодержащих дезинфицирующих средств, так и других препаратов (даже плохо переносит воздействие обычного стирального порошка). Хорошо переносят низкие температуры (при температуре -15 градусов может сохраняться месяцами, то есть может перезимовать в открытых водоемах - в холодной воде сохраняется 4 месяца).
ЭПИДЕМИОЛОГИЯ.
Основным резервуаром инфекции являются животные. Роль человека как источника не доказана. Носителями лептоспир являются более 80 видов животных, чаще всего это грызуны из семейства крысообразных. Домашние животные также чувствительны к действию лептоспир, крупный рогатый скот. Наибольшую опасность представляют свиньи, которые бывают поголовно инфицированы. Чрезвычайно опасны собаки как резервуар лептоспир и источник инфекции. Собакам не отводилось должной роли примерно до 1992-93 года, когда резко повысилась роль собачьей лептоспиры в возникновении лептоспироза. Этот лепоспироз, как правило, безжелтушный, протекает не так тяжело, без выраженных геморрагического синдрома, ОПН, но явления менингита есть. К 1995 году эта лептоспира опять стала занимать малый удельный вес в заболевании лептоспирозом. В 1996 года эта лептоспира занимала в структуре 8%.
Дополнительным резервуаром инфекции являются серые крысы, которые в различных регионах в 100% инфицированы лептоспирами, но у них, как правило, лептоспироз протекает не выражено, а они сохраняют носительство, и более того они могут передавать лептоспир своему потомству.
Если разделить все резервуары на три части то получим:
· дикие животные,
· синантропные грызуны, которые обитают у жительства человека
· домашние животные и собаки
Значение этих резервуаров определяется тем образом жизни, который ведет население. Если это сельская местность то это домашние животные, которые инфицируются из первичного очага.
ПАТОГЕНЕЗ.
Не смотря на то, что возбудитель выделил, заболевание тяжелое, сопровождается высокой летальностью, патогенез его изучен мало. Очень хорошо знают о том, как лептоспира попадает в организм человека, как она выделяется, а, где она размножается и накапливается не очень известно. Все основано на предположениях. В организм лептоспира проникает через поврежденную кожу, через слизистые оболочки рта, носа, глаз, через ЖКТ. На месте входных ворот не отмечается никаких изменений, и проникновение в организм лептоспир не сопровождается возникновением воспалительной реакции, следовательно, раз нет первичного очага, лептоспира быстро проникает в кровь, и с током крови заносится во все органы и ткани. Некоторые авторы считают, что размножение лептоспир происходит в лимфатических узлах, в клетках РЭС. Некоторые полагают, что лептоспиры с током крови поступают в печень, и там происходит накопление лептоспир для формирования инфектомы - минимальной дозы достаточной для соответствующей реакции организма. Накопившись до патогенных количеств, лептоспира выбрасывается в кровь, что сопровождается повышением температуры и характеризует начальный период заболевания, которое проявляется и как фаза кратковременной первичной бактериемией, с первичной диссеминацией возбудителя в организме. В инкубационном периоде возбудитель поступает в кровь и не оставляет следа что говорит о том что наличие иммуногенности у лептоспиры не велика. То есть эта фаза не сопровождается сенсибилизации, и иммунокомпетентные клетки не имеют иммунной памяти, а следовательно, в эту фазу нет гипеергического воспалительного ответа. Возникает лихорадка, которая длится 5-7 дней.
Далее возбудитель с током крови проникает в различные органы, в том числе костный мозг, проявляя свое гематотоксическое воздействие, в почки оказывая нефротоксическое действие, в печень, спинной мозг, серозные оболочки головного мозга (вызывает серозный менингит). Часть возбудителей оседает в тканях, часть погибает вследствие бактерицидного действия крови. При гибели возбудителя высвобождается токсин, который оказывает токсическое влияние на эндотелий капилляров - повышение проницаемости, повреждение сосудистой стенки, а следовательно, и побуждает к формированию тромбов, которые могут служить первой фаза начинающегося ДВС-синдрома. В органах и тканях лептоспиры опять размножаются и накапливаются, а следовательно, после недельной лихорадки, температура понижается. Но в этом периоде самочувствие не улучшается, а напротив в этом периоде будет продолжаться токсемия и лептоспирозный токсин оказывает эффект, что может проявляться развивающимися мышечными болями, вследствие того, что поврежается капилляры мышц (пропотевание крови рядом с нервными стволами). Эти мышечные боли на фоне нормальной температуры заставляет обратиться пациента к врачу, и ему ставят что угодно, но только не лептоспироз. Имеющийся коньюктивит (следствие повреждения сосудов) также расценивается как вирусный. После накопления возбудителя в органах и тканях наступает следующая фаза - фаза вторичной бактериемии. Вновь возбудитель попадает в кровь, происходит повторная диссеминация возбудителя во все органы и ткани. Клинически эта фаза проявляется повышением температуры, таким образом, начинается лихорадка, так как в крови циркулируют лептоспиры, которые очень быстро гибнут. Первичная бактериемия создала условия для выработки и накопления антител, и при вторичной бактериемии происходит быстрая гибель микробов. Взаимодействие антигена и антитело приводит к образованию комплексов, которые адсорбируются на шоковых органах - почки, печень, сердце, мягкие оболочки головного мозга, что приводит к формированию гиперергической воспалительной реакции (возбудитель в этой реакции уже не участвует). Вторая фаза - фаза вторичной лептоспиремии, логично переходит в третью фазу патогенеза - фаза наивысшей степени токсинемии с развитием универсального капилляротоксикоза.
Не смотря на то что лихорадки нет, симптоматика нарастает как снежный ком, так как заболевание приобретает аутоиммунный характер. Больше всего комплексы адсорбируются на эндотелии капилляров. Комплекс антиген-антитело способствуют выработки гистамина, брадикинина что приводит к некрозу капиллярам - возникает капилляротоксикоз. Если комплексы образовались в клубочково-канальцевом аппарате почек, то у больного развивается ОПН (олигоурия, повышение остаточного азота). Если эти комплексы образовались преимущественно на эндотелии капилляров, то у больного начинается массивное кровотечение, и больной умирает от ДВС-синдрома. если оседают комплексы на оболочках головного мозга, то возникает менингит (серозный, гнойный). Если комплексы оседают на гепатоцитах, то возникает гепатит. Редко бывает поражение какого-либо одного органа, как правило, поражаются все органы и ткани, но с преимущественным поражением какого-либо одного органа. Отмечается извращенная реакция костного мозга. Токсин лептоспир сам по себе способвует гемолизу эритроцитов. В крови повышается свободный (непрямой) билирубин. Моча вледствие геморрагического синдрома розовая, на фоне желтухи кожных покровов.
Фаза нестерильного иммунитета - формируются антитоксические антитела для нейтрализации токсина. В эту фазу проявляются все осложнения, которые бывают при лептоспирозе. Фаза стерильного иммунитета. Иммунитет при лептоспирозе - типовидоспецифический, то есть можно болеть 88 типами лептоспир.
Инкубационный период 5-13 дней (по данным больницы Боткина 15-18 дней). Лихорадочный период 6-7 дней, желтушный период 1-2 недели, рецидив болезни на 2-5 недели. Выздоровление через месяцы. То есть начало лептоспироза острое - лихорадка, с ознобом, интоксикацией, нарушением сна. В первые дни болезни характерным является наличие конъюктивита, тошноты, рвоты (диспепсических расстройств), появление мышечных болей. Лихорадка всегда носит реммитирующий характер, особенно в первой фазе. После снижения температуры, у больных, как правило, появляется желтуха, которая усиливается появлением новой лихорадочной волны. Поэтому дифференциально-диагностическим признаком желтухи вызванной лептоспирозом и вирусным гепатитом А является этот признак, так как при вирусной гепатите А с появлением желтухи состояние больного, как правило, улучшается. С появлением желтухи появляется геморрагический синдром разной степени выраженности, и вовлекаются в процесс почки (нарастают явления ОПН).
Рецидивы болезни наблюдаются у 30% больных. Иногда при лептоспирозе отмечается появление розеолезной, папулезной, и даже эритематозной сыпи в третий период болезни, когда образуются комплексы, которые могут откладываться в лимфатических сосудах кожи и на лептоспиру будет реакция клеточных элементов. Сыпь может быть такая же, как при брюшном тифе (даже патогенез ее появления).
ОСЛОЖНЕНИЯ:
Ставят диагноз - лептоспироз, средней тяжести. Все остальное что перечисляется эт осложнения:
1. серозный менингит, гнойный менингит (40% случаев). Чаще является осложнением безжелтушного варианта. Характерной особенностью является поздняя санация ликвора. Цитоз держится месяцами.
2. Поражение глаз - иридоциклит (7%).
3. Уремия (ОПН).
4. Пневмонии
6. геморрагический синдром
7. инфекционно-токсический шок
8. гепатит
ДИАГНОСТИКА. Основана на данных эпиданамнеза (дома есть собака, купался в закрытых водоемах).
Бактериоскопический метод - материалом является кровь, цереброспинальная жидкость, моча. Как правило, микроскопию проводят в темной поле. Кровь берут для бактериоскопии не позднее 1-7 дня заболевания.
Бактериологический метод: лептоспиры растут плохо, но существует среда Тельских, на которую сеют весь материал. Лептоспиры растут до месяца.
Серологическая диагностика - использовалась ранее реакция агглютинации и лизиса лептоспир. Диагностический титр 1/100. Важно нарастание титра. Используют РСК. Теоритически для диагностики лептоспироза пригодна биологическая проба - заражают лабораторных животных (морских свинок) мочой, кровью, цереброспинальной жидкостью и через три дня забивают и обнаруживают лептоспиры.
Все больные во все периоды заболевания подлежат обязательной госпитализации в инфекционный стационар. Больным показана щадящая диета. Специфическая терапия - противолептоспирозный гамма-глобулин и плазма. Одна доза гамма-глобулина - 5 мл вводится не позднее 7 дня от начала заболевания, когда препарат может что-то связать. Тяжелая форма лептоспироза требует введения гамма-глобулина независимо от дней заболевания. Сейчас в Петербурге гамма-глобулина нет.
Неспецифическая терапия - антибиотики широкого спектра действия. Лептоспиры чрезвычайно чувствительны к пенициллину.
ПРОФИЛАКТИКА.
Есть вакцина убитая, лептоспирозная. Вакцинацию проводят дважды, подкожно с интервалом в 7 дней, ревакцинация. В ветеринарной практике используют вакцинацию животных.
ЛЕПТОСПИРОЗ
Лептоспироз - острая инфекционная болезнь из группы зоонозных, вызываемая лептоспирами, с преимущественным поражением почек и печени, сердечно-сосудистой и нервной систем Болезни, ранее определявшиеся изолированно в зависимости от серотипа лептоспир, рассматриваются как клинические варианты одной нозологической формы
Этиология. Лептоспира представляет собой удлиненную штопорообраз-ную клетку, малоустойчивую к неблагоприятным условиям внешней среды Возбудитель отличается многообразием форм. Большинство вспышек связано с лептоспирами иктерогеморрагика, каникола, помона, гриппотифоза, гебдомадис, реже - с другими многочисленными формами лептоспир. Наиболее частым источником заражения людей является скот, грызуны, собаки и вода. Основным резервуаром возбудителя, особенно в городах, являются крысы, загрязняющие своими выделениями окружающую среду, водоемы. Циркуляция возбудителя среди крыс возможна при заражении сточных вод или водоисточников. Пищевые продукты могут стать фактором передачи заразного начала лишь при интенсивном заражении их крысами.
В течение последних десятилетий отмечаются изменения этиологической структуры лептоспироза. Если в послевоенные годы в УССР преобладали возбудители типа гриппотифоза и помона, связанные с водными вспышками, обусловленными заражением от сельскохозяйственных и диких животных, то в последние годы ведущим фактором стал иктерогеморраги-ческий лептоспироз, что привело к заметному увеличению тяжелых клинических форм с высокой летальностью.
Эпидемиология. Лептоспироз распространен на всех континентах. Основная масса заболеваний связана с водным фактором - купанием в речках, прудах, озерах, рыбной ловлей. Этим объясняется летняя сезонность, особенно выраженная в период знойных дней. Но и в зимний период наблюдаются случаи инфицирования людей в результате контакта с грызунами на животноводческих фермах, пищевых предприятиях, в продуктовых магазинах, жилищах, заселенных грызунами. Заражение может произойти при охоте за ондатрами, уходе за нутриями в условиях домашнего разведения. Остается повышенной заболеваемость среди отдельные групп, связанных с уходом за больными животными (ветеринарные врачи, зоотехники, доярки, свинарки), с убоем скота на мясокомбинатах, работой в шахтах, где имеются грызуны.
Особенно убедительны случаи заболевания люден, у которых при наличии кожных ссадин, царапин, порезов, потертостей первые симптомы леп-тоспироза появлялись спустя несколько дней после купания в реке, водоеме с непроточной водой. Водный фактор заражения, который можно считать основным, позволяет рассматривать лептоспироз как болезнь грязной воды. Групповые заболевания, особенно безжелтушные формы, часто связаны с полевыми сельскохозяйственными работами. Отсюда названия подобных лихорадок - «луговая», «водная», «покосная».
Патогенез. Лептоспира проникает в организм человека через слизистые оболочки пищеварительной системы, конъюнктиву, кожу, не оставляя воспалительных изменений на месте внедрения. Даже незаметные повреждения. царапины, потертости могут стать воротами инфекции. Попадая в организм, лептоспиры током крови и лимфы заносятся в органы, богатые ретикулоэндотелиальной тканью, главным образом в печень, почки, селезенку. Здесь они быстро размножаются. Лептоспиремия достигает к 3-5-му дню болезни своего полного развития. В этот период генерализации клинических симптомов лептоспиры могут быть обнаружены в крови, а также в спинномозговой жидкости, куда они попадают, преодолев гематоэнцефалитический барьер. Накопление в крови продуктов распада лептоспир приводит к сенсибилизации организма, возникновению гиперерги-ческих реакций. Важнейший патогенетический фактор - поражение кровеносных капилляров. Повышение их проницаемости клинически проявляется геморрагическим синдромом. Он выступает на первый план в картине патологоанатомических изменений во внутренних органах в виде обширных кровоизлияний в почках, печени, селезенке, надпочечниках, пищеварительной системе В происхождении геморрагий большое значение имеют тромбоцитопения, понижение свертываемости крови. Воспалительный процесс в гепатоцитах нередко сопровождается желтухой. В развитии заболевания принимают участие аутоиммунные процессы.
Под действием специфических антител лептоспиры исчезают из крови к концу 1-й недели болезни. Дальнейшее интенсивное накопление их происходит в почках. Повреждение извитых канальцев приводит к нарушению мочеобразования, вплоть до уремии - основной причины летальных исходов. После перенесенного заболевания формируется прочный и продолжительный активный иммунитет.
Клиника отличается значительным многообразием - от кратковременного лихорадочного состояния до крайне тяжелых форм, заканчивающихся летальным исходом. Продолжительность инкубационного перио да - от 3 до 14 дней В отдельных случаях этот срок может снижаться до 2 дней. Иногда, например при однократном купании в водоеме, срок инкубации может быть установлен с максимальной точностью. Только изредка наблюдается постепенное развитие в виде недомогания, слабости В большинстве случаев заболевание начинается остро ознобом, жаром Температура повышается до 39-40 °С, носит ремиттирующий характер, держится 5-8 дней, а затем снижается критически или по типу ускоренного лизиса Впоследствии может возникать вторая, менее продолжительная волна лихорадки - болезнь рецидивирует. По мере развития лептоспиремии нарастает интоксикация: исчезает аппетит, появляются тошнота, рвота, головная боль, иногда бред, потеря сознания. Больные могут оставаться в состоянии малоподвижности. Малейшее усилие сопряжено с распространенными миалгаями. Особенно беспокоит боль в икроножных мышцах, выраженная подчас в такой степени, что больные с трудом передвигаются, с трудом удерживаются на ногах. Иногда боль может отсутствовать Возможен абдоминальный синдром, связанный с поражением брюшных мышц.
Характерен вид больного: гиперемия и одутловатость лица, выраженная инъекция сосудов склер, вплоть до кровоизлияний под конъюнктиву. Возможно появление ранней розеолезно-папулезной эфемерной сыпи В тяжелых случаях она приобретает петехиальный характер. Нередки герпети-ческие высыпания на губах, у крыльев носа, энантема слизистой оболочки зева. Характерны геморрагические проявления - носовые кровотечения, рвота в виде кофейной гущи, гематурия. На местах внутривенных инъекций остаются обширные кровоподтеки. Изменения в легких варьируют от слабо выраженных катаральных явлений до геморрагической пневмонии. Отмечаются приглушение и глухость тонов сердца, систолический шум на верхушке его. Пульс замедлен, возможны тахикардия, аритмия Определяется тенденция к гипотонии за счет снижения главным образом диастолического давления. Возможны коллапсы, принимающие затяжной характер, инфекционно-токсический шок, диспноэ. Электрокардиографически отмечаются изменения мышцы сердца, снижение функциональной сократимости, явления острого токсико-инфекционного миокардита, нарушения ритма и проводимости. На ЭКГ определяется изменение конечной части желудочкового комплекса: смещение книзу и деформация сегментов S - Т, уплощение и инверсия зубца Т. На 3-5-й день появляется бы-стронарастающая желтуха. Увеличиваются размеры печени. Селезенку обычно пальпировать не удается. С первых дней болезни возникают симптомы поражения центральной нервной системы - резкая головная бочь, бессонница, заторможенность или повышенная возбудимость. Нередко неврологическая симптоматика ограничивается менингизчом, ври тяжелом течении может развиться серозный менингит Спинномозговая жидкость выходит частыми каплями, прозрачная, иногда ксантохромная, опалесци рующая Заболевание протекает по типу лимфоцитарного менингита с белково клеточной диссоциацией.
В процессе развития болезни на первый план выступают симптомы поражения почек Заметно снижается диурез, в моче появляются белок, цилиндры, нарастает азотемия Нарушение клубочковой фильтрации и канальцевой реабсорбции приводит к анурии Постепенное нарастание диуреза свидетельствует о затухании процесса Олигурия сменяется полиурией, суточное количество выделяемой мочи может достигать 3-4 л, при этом еще долго сохраняются высокие показатели остаточного азота, что можно объяснить усиленным поступлением продуктов азота из тканей в кровеносное русло в условиях циклически протекающего инфекционного процесса Общая продолжительность болезни 3-4 нед
По ведущему признаку поражения отдельных органов и систем можно выделить следующие клинические формы лептоспироза гепаторенальную, сердечно сосудистую, легочную, менингеальную, абдоминальную
Гепаторенальная - одна из наиболее часто встречающихся типичных форм На первый план выступают желтуха с явлениями гепатаргии и симптомы острой почечной недостаточности
Сердечно-сосудистая форма проявляется тахикардией, аритмией Нередко развивается гипотония, обусловленная снижением главным образом диастолического артериального давления вплоть до развития коллапса. внезапной остановки сердца, отмечаются глухость сердечных тонов, систо лический шум в области сердца и расширение его границ, лабильность пульса, нарушения ритма, характерные для миокардита, нарушения проводимости
Легочная форма характеризуется катаральными явлениями дыхательных п)тей, иногда геморрагической пневмонией, болью в груди, тахипноэ, выделением кровянистой мокроты, падением артериального давления При этом варианте, обычно протекающем крайне тяжело, наблюдается особенно высокая летальность
Менингеальная форма сопровождается резкой головной болью, ригид ностью мышц затылка, положительными симптомами Кернига и Брудзин-ского При проведении спинномозговой пункции отмечается умеренный цитоз, положительные реакции Панди и Нонне - Апельта
Лептоспироз может быть замаскирован симптомами острого живота Абдоминальная форма характеризуется резкой болью в верхней половине живота Болевой синдром напоминает картину холецистита, холе цистопанкреатита Появление в этих случаях желтухи, гиперлейкоцитоза может приводить к необоснованной лапаротомии
Приведенная клиническая классификация является условной, так как отдельные варианты нельзя рассматривать изолированно, между ними нет четких границ Одни и те же клинические признаки (гипертермия, головная боль, желтуха, геморрагии, почечная недостаточность) могут повто ряться в отдельных формах, но основной, ведущий признак позволяет ориентироваться в дифференциальной диагностике заболевания
При лабораторном исследовании отмечается гиперлейкоцитоз с нейтро фильным сдвигом, иногда до юных и миелоцитов Количество эозино фильных гранулоцитов почти всегда уменьшается, появляются плазмоциты СОЭ в течение короткого времени повышается до 40-60 мм/ч и даже превышает эти показатели Развивается гипохромная анемия Заметно снижается содержание гемоглобина, замедляется свертываемость крови, что подтверждается коагулограммой По мере развития желтухи содержание билирубина в крови достигает высокого уровня за счет прямой и в меньшей степени непрямой фракции Активность ферментов, в частности аминотрансфераз, умеренно повышена или остается в пределах нормы, что больше говорит о наличии воспалительного, чем некротического, процесса в печени Диагностически важный признак - значительное повышение уровня остаточного азота, мочевины, креатинина В моче обнаруживается белок, появляются эритроциты, клетки почечного эпителия, цилиндры.
Тяжелое течение лептоспироза характеризуется 3 основными признаками анурией, гепатаргией и геморрагией Однако эти симптомы выражены далеко не всегда Заболевание может быть средней тяжести и легкой формы с кратковременной лихорадкой, умеренной интоксикацией, неболь шой болью в мышцах В этих случаях увеличение печени не сопро вождается желтухой, изменения почек сводятся к быстро проходящим альбуминурии и цилиндрурии, функциональные пробы печени и почек мало нарушены, диурез остается нормальным Из осложнений возможны миокар дит, эндокардит, острый панкреатит, полиневрит, ирит, иридоциклит, увеит, генерализованное поражение мышц по типу полимиозита длительного течения
Дифференциальный диагноз В распознавании лептоспироза важен эпидемиологический анамнез Особенно убедительны случаи заболевания людей, у которых при наличии ссадин, царапин, порезов первые симптомы лептоспироза проявляются через 7-12 дней после купания в реке, водоеме с непроточной водой Групповые заболевания часто связаны с профессиональными условиями, сельскохозяйственными работами В последние годы отмечается заметный рост заболеваемости лептоспирозом не только в летний, но и в осенне зимний период, что требует углубленного экологи ческого исследования и проведения необходимых профилактических мероприятий
Иногда при наличии типичной клинической картины, положительной реакции лизиса лептоспир самый тщательный расспрос заболевших не позволяет выявить источник инфицирования В таких случаях возникает мысль о возможности загрязнения продуктов питания грызунами.
Дифференциально диагностический перечень, насчитывающий десятки нозологических форм - вирусные гепатиты, сепсис, грипп, пневмония, менингит, холецистопанкреатит, геморрагическая лихорадка с почечным синдромом, трихинеллез, малярия, печеночная и почечная колика, вторич ные инфекционные желтухи и другие болезни и состояния, свидетельствует о многообразии симптомов, с которыми может встретиться практический врач при распознавании лептоспироза.
Несмотря на типичную клиническую картину этого заболевания, диагностика его, особенно на первых этапах, может представить значительные трудности, обусловленные полиморфизмом инфекции Частыми «масками» ее является острота начала с крутым подъемом температуры, как при сепсисе или гриппе, быстро нарастающая желтуха, абдоминальный синдром, заставляющий думать о холецистопанкреатите, аппендиците, менингеальные симптомы - признаки, в одинаковой степени присущие многим инфекционным и неинфекционным заболеваниям.
Сравнительно редко встречающийся лептоспироз может быть ошибочно истолкован как вирусный гепатит. Острое начало, гипертермия, рано проявляющаяся желтуха сближают лептоспироз с вирусным гепатитом А. Но последующая динамика клинико-лабораторных данных, эпидемиологический анамнеэ (осенне зимняя сезонность гепатита А) позволяют относительно легко их разграничить.
Иктерогеморрагический лептоспироз сходен по признакам с вирусным гепатитом В, которому также присущи желтуха и геморрагический синдром. В отличие от стремительно развивающегося лептоспироза с нарастающей недостаточностью почек, альбуминурией, азотемией, гиперлейкоцитозом, повышенной. СОЭ вирусный гепатит В в большинстве случаев развивается постепенно, исподволь, сопровождается болью в суставах, увеличением размеров печени и селезенки, мало выраженными изменениями почек, лейкопенией, выраженной активностью сывороточных ферментов, особенно аминотрансфераз, резко замедленной СОЭ. К этому надо прибавить данные эпиданамнеза: проведение в преморбидный период парентеральных манипуляций, гемотрансфузий, что совершенно не типично для лептоспироза.
Основные дифференциально-диагностические признаки приведены в табл. 10.
При внезапном начале с высокой температурой, головной болью, общей разбитостью, слабостью, светобоязнью, инъекцией сосудов склер, недомоганием можно заподозрить грипп или ОРЗ. Большое значение приобретает эпидемиологический анамнез, пользование водой из сомнительных источников в полевых условиях. Необходимо учитывать и сезонность заболевания ОРЗ сравнительно редко наблюдаются летом и не ограничиваются поражением отдельных коллективов. При гриппе отсутствует выраженная боль в икроножных мышцах, обычно нет сыпи, не бывает желтухи, геморрагических проявлений, явных признаков почечной недостаточности. Не типичен лейкоцитоз, остается нормальной СОЭ
Необходимо помнить о серозном менингите, не так уж редко возникающем при инфекционных заболеваниях различной этиологии. Резкая головная боль, головокружение, ригидность затылочных мышц, положи тельный симптом Кернига, повышенный цитоз спинномозговой жидкости все эти признаки могут наблюдаться при лептоспирозе, окончательный диагноз которого устанавливается на основании анамнеза, динамики клинико лабораторных данных и результатов серологического исследования
Известны мучай, когда лептоспироз, сопровождающийся абдоминачь ным синдромом, желтухой, диареей, ошибочно принимали за холецистит, холецистопанкреатит, сальмонеллез
Таблица 10 Дифференциально диагностические критерии лептоспироза я вирусных гепатитов
|
Лептоспироэ |
Вирусные гепатиты |
|
|
Начало заболевания |
Острое нередко внезапное, без |
Острое, особенно при гепатите А, |
|
выраженного продроыального пе |
замедленное при гепатите В |
|
|
Температура |
Высокая в начальный период, |
Начальная гнпертермня при гепа |
|
иногда двухволновая |
тите А, нормальная при гепати |
|
|
Гиперемий лица инъек ция склер |
Отчетливо выражены |
Отсутствуют |
|
Миалгии, боль в нкро |
Признаки типичные, во не обя |
Отсутствуют, боль в суставах при |
|
зательные |
гепатите В |
|
|
Геморрагические |
Часто встречаются |
Встречаются в тяжелых случаях гепатита В |
|
Ранний признак |
Появляется вслед за продромаль- |
|
|
Гепато лиенальный синдром |
Умеренное увеличение печени, селезенка редко пальпируется |
ным периодом В большинстве случаев определяется отчетливо |
|
Поражение почек Сердечная деятельность СОЭ |
Олигурия анурия Тахикардия, коллапсы Быстро возрастает с первых |
Мало характерно Брадикардия, гипотония Нормальная или замедленная |
|
дней болезни |
||
|
Лейкоцитоз |
Выраженный с нейтрофильным |
Лейкопения нейтропеыия |
|
Остаточный азот крови Активность аминотранс фераз |
Повышен Нормальная или слегка ловы шена |
Нормальные показатели Заметно повышена с первых дней |
|
Альбуминурия, ци |
Как правило, наблюдаются |
Обычно отсутствуют |
|
линдрурия |
||
|
Реакция микроагглюта |
Положительная в нарастающем |
Отрицательная |
|
нации с лептоспирами |
||
|
Антигенемия |
Отсутствует |
Выявляется при гепатите В |
Лихорадочное состояние как одно из проявлений лептоспироза может быть ошибочно принято за тифо-паратифозное заболевание. Лептоспироз начинается остро, брюшной тиф и паратифы - постепенно Больные тифом апатичны, сонливы, лицо бледное, характерны розеолезная сыпь, увеличение размеров селезенки. Больные лептоспирозом обычно возбуждены, лицо гиперемировано, одутловато, выражена инъекция сосудов склер, преобладают симптомы поражения почек, азотемия, альбуминурия Распознаванию помогают серологические исследования (гемокуль-тура, реакция Видаля, реакция микроагглютинации) Острое начало, гипертермия могут стать поводом для дифференциальной диагностики лептоспироза ссыпным тифом, при котором больные жалуются на резкую головную боль, бессонницу; наблюдаются гиперемия и одутловатость лица, инъекция стер тремор рук, появляется розеолезная сыпь, постепенно переходящая в петехиальную. Большое значение приобретают эпидемиологический анамнез и результаты серологических исследований.
За лептоспироз неоднократно принимались геморрагическая лихорадка с почечным синдромом в связи с такими чертами сходства, как внезапное начало с ознобом и гипертермией, распространенные миалгии, поражение почек, геморрагические проявления, инъекция сосудов склер, кровоизлияния под конъюнктиву. Но при лептоспирозе нет резкой боли в пояснице, симптом Пастернацкого отрицательный, относительная плотность мочи нормальная, а при геморрагическом нефрозонефрите она резко снижается до 1002-1003, а иногда и до относительной плотности воды.
Лептоспироз необходимо дифференцировать с сепсисом, для которого характерны острое начало, гипертермия, геморрагии, гепаторенальный синдром, вторичная желтуха, гиперлейкоцитоз, повышенная СОЭ. Все эти признаки возможны и при лептоспирозе. Окончательный диагноз устанавливается с учетом экологических факторов, эпидемиологических предпосылок, источника возможной эндогенной инфекции (тромбофлебит, пневмония, эндокардит, стафилодермия), динамики клинических симптомов и результатов лабораторных исследований.
Ряд клинических и лабораторных признаков сближает лептоспироз с менингококкемией, при молниеносной форме которой наблюдаются внезапное начало и бурное развитие заболевания, распространенные миалгии, острая недостаточность почек, геморрагический синдром, гиперлейкоцитоз, повышенная СОЭ. Но в отличие от лептоспироза для менингококке-мии характерны обильная звездчатая сыпь с поверхностным некрозом эпителия, менингеальные проявления, иногда провалы в памяти, потеря сознания, отсутствует желтуха; при микроскопии мазка и толстой капли крови обнаруживается менингококк. Своевременная безотлагательная постановка правильного диагноза во многом решает исход заболевания.
Мы живём в тесном контакте с животным миром и уже не можем представить свой рацион без мясных продуктов. К сожалению, это таит в себе много опасностей, в том числе и различные патологии, переносчиками которых становятся всевозможные грызуны и домашний скот. Одной из таких болезней является лептоспироз - острое инфекционное заболевание, приводящее к тяжёлым осложнениям и даже летальному исходу.
Описание заболевания и возбудителя лептоспироза
Лептоспироз - это очень опасное инфекционное заболевание, протекающее в острой форме. Возбудителем болезни являются бактерии Leptospira interrogans (лептоспира). Пациенты в кратчайшие сроки с момента заражения начинают ощущать сильное ухудшение здоровья, на поверхности кожи появляются характерные высыпания, нарушается работа печени и почек.
В настоящее время лептоспироз считается Всемирной Организацией Здравоохранения одним из самых распространённых и серьёзных заболеваний, которыми можно заразиться от животных, однако его вспышки значительно сократились из-за вакцинации и уничтожения грызунов. До введения этих мер уровень инфицирования достигал в некоторых регионах Российской Федерации до 7% среди всего населения. Основные всплески происходили при увеличении численности собак в городах и развитии сельского хозяйства и животноводства. В настоящее время в РФ регистрируется до 3000 случаев в год, в особенности в районе Северного Кавказа.
Чаще всего лептоспирозом страдают мужчины от 18 до 40 лет. Это не связано с какими-либо особенностями и различиями в строении организма. Основными причинами являются образ жизни и профессиональная деятельность.
Лептоспироз является крайне опасным для жизни человека заболеванием. Кроме того, оно наносит серьёзный экономический урон в тех странах, в которых развиваются эпидемии. Государство несёт большие убытки, так как страдают сельскохозяйственные животные, снижаются надои, множество голов скота погибает. Эти факторы стимулируют учёных всех стран совершенствовать методы борьбы с этой болезнью и придумывать новые эффективные вакцины.
Существует несколько синонимов лептоспироза: болезнь Васильева-Вейля, инфекционная желтуха, покосно-луговая лихорадка, японская 7-дневная лихорадка, болезнь Буше-Гзелля. Первое название сформировано из фамилий её первооткрывателей, описавших заболевание в 1886 году в Германии и 1888 году в России независимо друг от друга.
Патогенез болезни Васильева-Вейля: причины возникновения и пути передачи инфекции человеку
Бактерии Leptospira относятся к классу спирохет. Существует большое количество её разновидностей, но для человека опасны непосредственно Leptospira Interrogans.
Внешне этот микроорганизм представляет собой спиралевидную тонкую ленточку, отсюда и название: leptos - маленький, spira - завиток.
Они очень подвижны и быстро передвигаются в жидких и вязких средах. Размножаются исключительно в условиях повышенной влажности (благоприятная среда - болота, водоёмы, леса и поля), а в сухом климате погибают. Эти бактерии достаточно устойчивы к низким температурам, но плохо переносят жару более 30 0 С. Благодаря особому ферменту - фибринолизину - лептоспиры разжижают кровь человека, что способствует скорому проникновению инфекции в кровяное русло.
Заразиться можно от различных грызунов, которые проживают дома или на улице. Иногда переносчиками становятся лисицы и песец.
Среди домашних животных лептоспироз может развиваться у коров, овец, собак, кошек, свиней.
С мочой и экскрементами животных лептоспиры проникают в почву, откуда могут попасть в различные водоёмы. В организм человека болезнетворные бактерии заносятся в основном с едой и водой. В первую очередь они оказываются на слизистых оболочках и кожных покровах, затем посредством тока крови или лимфы разносятся уже по всему телу, где размножаются в различных органах, после чего опять попадают в кровь. Именно этот момент принято считать началом заболевания, после которого появляются первые симптомы.
Существует несколько путей заражения человека:
- Контактный путь является самым распространённым и регистрируется у большинства пациентов. В этом случае лептоспира попадает в организм человека через маленькие ранки и порезы на коже и слизистых оболочках. Особенно часто заражаются таким способом работники сферы сельского хозяйства и любых других профессий, связанных с животными (токсидермисты, пастухи, зоотехники, ветеринары). Также инфекция может проникнуть через нарушенные кожные покровы и во время купания.
- Алиментарный путь заключается в попадании лептоспир в организм человека через рот и желудочно-кишечный тракт. Заразиться можно, выпив воды или употребив в пищу загрязнённые продукты.
Болезнетворные микроорганизмы в течение долгого времени способны существовать на овощах и фруктах, которые опрыскивали водой из открытых водоёмов. Помимо этого, лептоспиры могут быть в мясе и молоке инфицированных животных. Бактерии погибают после термической обработки.
- Аспирационный путь заражения заключается в аспирации (проникновении воды в дыхательные пути при вдохе) через носоглотку или ротовую полость. Дело в том, что открытые водоёмы, особенно с застойной водой, нередко инфицированы лептоспирой из-за мочи и кала животных.
- Трансмиссивный путь - самый редкий. В этом случае инфекция попадает в организм вследствие укуса клещей или вшей, которые выступают в качестве переносчика. При этом лептоспиры проникают сразу в кровяное русло.
Во время болезни человек не представляет опасности для окружающих, он не является заразным.
Характерные симптомы покосно-луговой лихорадки у взрослых и детей: сыпь, поражение почек и прочее
Основные симптомы у пациентов возникают из-за веществ, которые выделяет бактерия в процессе своей жизнедеятельности. Они очень сильно влияют на самочувствие и здоровье человека, приводя к крайне тяжёлым последствиям.
После распада лептоспиры выделяют особый эндотоксин, который поражает эпителий сосудистых стенок, что провоцирует разрушение капилляров. Именно по этой причине на поверхности кожи у заразившихся появляются мелкие кровоподтёки. Также небольшие кровоизлияния могут происходить во всём организме, внешне это бывает заметно на белках глаз, которые принимают красный оттенок.
Помимо нарушения целостности сосудов, эндотоксин приводит к сильному повышению температуры тела. Это является первым симптомом болезни, который обнаруживается уже на второй день заболевания.
Чем больше бактерий в организме, тем выше будет повышаться температура, достигая 40 0 С.
По прошествии десяти дней температура может резко снизиться до нормальных значений, что не говорит об улучшении состояния. Очень часто присутствуют боли в мышцах. Также токсины вызывают жировую дистрофию в печени, омертвление клеток в почках и кровоизлияния в селезёнке.
Гемолизин лептоспир разрушает стенки эритроцитов, что приводит к гемолизу, при котором выделяется большое количество гемоглобина. Это видно при сдаче анализов крови. У людей наблюдается бледность кожных покровов, может очень сильно снижаться артериальное давление. Пациенты становятся очень слабыми, быстро утомляются, у них кружится голова, ощущается нехватка воздуха.
За счёт выделения плазмокоагулазы лептоспиры способны сжижать кровь из-за процессов коагуляции, сворачивания белков. На пациентах это сказывается самым губительным образом, так как образующиеся сгустки мешают полноценному току крови: начинают формироваться тромбы, которые закупоривают стенки сосудов. У больных лептоспирозом развивается ишемия, при которой нарушается кровообращение во всех внутренних органах. В свою очередь, это может спровоцировать инсульт, инфаркт и различные другие острые состояния организма, способные привести к летальному исходу.
Сыпь при лептоспирозе распространяется на всё тело. Появляется она примерно на 3–5 день с момента начала заболевания и встречается более чем у половины всех пациентов. В первую очередь поражается туловище, а спустя время - конечности. Сыпь может быть разного вида: иногда формируются небольшие красноватые пятнышки в несколько миллиметров, а в некоторых случаях - большие кровоподтёки, которые затем сливаются в одну бляшку. Редко появляются герпетические высыпания в области верхней губы и ноздрей.
Часто поражаются и органы мочевыделительной системы. В первую очередь страдают почки, у пациентов развивается олигурия: в сутки выделяется менее 300–500 мл мочи.
Олигурия - уменьшение количества отделяемой почками мочи.
При тяжёлом течении болезни у пациента может начаться анурия, при которой дневной объём урины составляет менее 100 мл, что является критическим значением. В кратчайшие сроки формируется острая почечная недостаточность, нарастает отёчность, в анализах мочи обнаруживается повышенное содержание белков и эритроцитов.
При поражении сердца у пациента резко снижается артериальное давление и развивается аритмия. При проведении электрокардиограммы врачи нередко обнаруживают признаки дистрофии сердечной мышцы, нарушение ритма и проводимости. Люди жалуются на одышку и быструю утомляемость.
Признаки желтушной формы: геморрагический синдром, печёночная недостаточность и другие
Как следует из названия, при данном виде лептоспироза развивается желтуха. Появляется она из-за серьёзных поражений печени вследствие некроза гепатоцитов, который сопровождается выходом жёлчи. В крови повышается уровень билирубина, что отражается на цвете кожных покровов и слизистых оболочек. Их цвет может варьироваться от светло-жёлтого до тёмно-оранжевого. Обнаруживается желтуха уже в первую неделю заболевания и состояние пациента резко ухудшается. При этом нередко имеет место геморрагический синдром, при котором на коже образуются кровоподтёки.
С 10 по 15 день начинает усиливаться болезненность печени, она сильно увеличивается в размерах из-за жировой дистрофии и растяжения печёночной капсулы. Из-за гемолиза в кровоток выходят предшественники билирубина - молекулы гема, которые также сказываются на окраске кожи пациента. Очень часто развивается печёночная недостаточность.
Клиническая картина при безжелтушной форме
При данной форме лептоспироза не происходит поражения печени. Заболевание протекает без выделения жёлчи и повышения уровня билирубина в крови пациента. Не стоит думать, что при этом человеку не грозят никакие осложнения. Пациенты также страдают от нарушения целостности сосудов и других внутренних органов.
Что такое желтуха - видео
Инкубационный период и стадии заболевания
Инкубационный период составляет от 2 до 20 дней. Врачи выделяют несколько стадий, через которые проходят заболевшие лептоспирозом.
- Первым идёт лихорадочный период, во время которого начинает подниматься температура, появляется головная боль и ломота в мышцах. Пациентов сильно тошнит, ощущается озноб. Эта стадия длится приблизительно четыре дня.
- В период разгара происходят основные поражения внутренних органов. Начинают разрушаться клетки печени, почек, сердца и даже головного мозга. Именно на этом этапе регистрируется наибольшее количество смертельных исходов.
- Период выздоровления характеризуется восстановлением работы внутренних органов. Постепенно нормализуются дыхательные и выделительные функции.
Диагностика и дифференциальная диагностика: анализы крови, ПЦР и другие исследования
При первых признаках лептоспироза необходимо обратиться к инфекционисту. В первую очередь проводится осмотр и опрос пациента - врач собирает анамнез. Обязательно изучается состояние кожных покровов и слизистых оболочек. На основе полученных данных выносится заключение о том, какие именно диагностические мероприятия необходимо провести.
- Общий анализ крови не укажет на наличие лептоспироза. Однако с его помощью можно установить, что в организме существует инфекционный возбудитель. У пациентов обнаруживается повышение содержания лейкоцитов и скорости оседания эритроцитов.
- Биохимический анализ крови также не способен выявить присутствие бактерии. Он необходим для оценки состояния внутренних органов. Часто диагностируется повышение уровня печёночных трансаминаз АЛАТ и АСАТ. Это характерные признаки поражения печени. При желтушной форме значительно завышен уровень билирубина.
- Микроскопический метод наиболее информативен, он позволяет обнаружить вредоносный микроорганизм. Для анализа используют кровь, мочу или спинномозговую жидкость пациента. Лептоспир можно выявить уже в первые дни заболевания. Минусом данного исследования считаются частые ложноотрицательные результаты.
- Серологическая диагностика выступает основным методом обследования при лептоспирозе. Заключается в обнаружении специальных антител, которые характерны именно для этого заболевания.
- ПЦР (полимеразная цепная реакция) - очень точный и современный способ диагностики различных инфекционных болезней. Его точность доходит до 99%.
Видео о лабораторной и инструментальной диагностике лептоспироза
Лечение инфекционного заболевания
Терапию лептоспироза необходимо начинать на самых начальных стадиях заболевания. Ни в коем случае нельзя заниматься самолечением, так как выздоровление без необходимых препаратов практически невозможно и существует большой риск летального исхода. Медикаменты, назначаемые пациентам, разделяются по назначению.
Большое внимание уделяется детоксикации организма, так как основные осложнения происходят именно из-за отравления токсинами.
- Гемодез необходим для восстановления объёма плазмы и нормализации кислотно-щелочного и водно-электролитного балансов.
- Энтеродез за счёт особого вещества - повидона - присоединяет к себе токсины и выводит их из организма.
- Маннитол необходим при нарушениях работы почек. Он оказывает мочегонное действие, ускоряя выведение вредных веществ. Повышается осмотическое давление плазмы и нормализуется объём крови в организме.
- Раствор глюкозы с фуросемидом также способствует усилению выведения мочи.
- Полисорб, Энтеросгель и другие подобные препараты вбирают в себя вредные вещества и бактерии из желудочно-кишечного тракта и выводят их из организма вместе с каловыми массами. Наиболее часто применяются при желтушной форме.
Очень важен правильный подбор антибиотиков, которые необходимы для уничтожения инфекционного возбудителя лептоспироза. Как правило, назначаются препараты группы пенициллинов, если на них отсутствует аллергия.
- Пенициллин разрушает клеточную стенку лептоспир, что приводит к их уничтожению.
- Эритромицин мешает вырабатывать бактериям необходимые для нормальной жизнедеятельности белки.
- Доксициклин также мешает процессам синтеза белка, останавливая размножение и рост лептоспир.
Пациентам могут назначить проведение плазмофореза, при котором кровь из кровяного русла пациента выводится наружу, очищается с помощью специальных приборов и вводится обратно. При этом плазма удаляется и заменяется на специальные физиологические растворы. Это позволяет очистить организм от токсинов и существенно улучшить самочувствие человека. Также специалистом может быть сделан выбор в пользу проведения схожих процедур - гемодиализа, гемосорбции, гемофильтрации и некоторых других.
При острых и тяжёлых формах заболевания назначаются специальные сыворотки и глобулины. Это позволяет поднять иммунитет человека и ускоряет выздоровление. Всем пациентам показан постельный режим.
Препараты, назначаемые для терапии больных лептоспирозом, на фото
Гемодез способствуетнормализации кислотно-щелочного и водно-электролитного балансов  Энтеродез выводитиз организма токсины
Энтеродез выводитиз организма токсины  Маннитолоказывает мочегонное действие
Маннитолоказывает мочегонное действие  Раствор глюкозы ускоряет выведение вредныз веществ
Раствор глюкозы ускоряет выведение вредныз веществ  Полисорбчасто применяют при желтушной форме
Полисорбчасто применяют при желтушной форме  Эритромицин - антибиотик группы пенициллинов
Эритромицин - антибиотик группы пенициллинов  Доксициклинмешает процессам синтеза белка,необходимого для нормальной жизнедеятельности бактерий
Доксициклинмешает процессам синтеза белка,необходимого для нормальной жизнедеятельности бактерий
Прогноз терапии и возможные осложнения
В настоящее время смертность при заражении лептоспирозом очень высока и в некоторых странах в периоды эпидемий достигает 35%. Часто пациенты умирают от почечной или печёночной недостаточности, развивающейся из-за отравления токсическими продуктами жизнедеятельности лептоспир.
У некоторых больных развивается менингит из-за проникновения болезнетворных микроорганизмов через гематоэнцефалический барьер. Ужасные головные боли и постоянная рвота сильно изматывают пациентов. Диагностируется это осложнение примерно у 20% всех инфицированных. Сознание может стать спутанным, нередко люди впадают в кому.
Помимо этого, возможно присоединение вторичной инфекции, что приводит к:
- пневмонии;
- абсцессам;
- пролежням.
Вакцинация и другие меры профилактики
Некоторым группам лиц, работающим с животными или проживающим на загрязнённых территориях, могут назначить противолептоспирозную вакцину. Она содержит в себе большое количество антител, что формирует пассивный иммунитет у человека. Минусом этой сыворотки является её краткосрочное действие, она эффективна в течение не более шести недель, после чего требуется повторная прививка.
Существует очень экзотичный метод профилактики лептоспироза в Таиланде. Местные жители считают, что употребление в пищу мяса крыс способствует снижению риска заражения лептоспирами. В настоящее время этот способ является недоказанным и опасным.
Необходимо соблюдать различные профилактические меры, которые позволяют значительно сократить риск заражения лептоспирозом. Стоит придерживаться следующих советов:
- вакцинируйте всех домашних животных;
- уничтожайте грызунов, проводите дезинфекцию помещений;
- соблюдайте меры осторожности на работе;
- не пейте воду из непроверенных источников;
- мойте овощи и фрукты;
- подвергайте тщательной термической обработке мясные продукты;
- носите резиновую обувь во время рыбалки;
- исключите контакт с бездомными животными, уличными грызунами.
Очень важно объяснить детям, какую опасность таят в себе бездомные животные, которых порой так хочется потрогать. Также необходимо рассказать им о возможности заражения при купании и объяснить, почему ни в коем случае нельзя пить воду из уличных водоёмов.
Основная нагрузка в профилактике лептоспироза ложится на специализированные государственные органы, в частности санитарно-эпидемиологические службы. Они несут ответственность за своевременную вакцинацию скота и лиц, входящих в группы риска. Важно проводить захоронения животных в соответствии с установленными правилами, чтобы не провоцировать вспышки эпидемий и распространения инфекции.
Лептоспироз: источник заражения, факторы развития и лечение - видео
Лептоспироз - очень опасное инфекционное заболевание, которое требует своевременного обращения к врачу и выполнения всех рекомендаций специалиста. Ни в коем случае нельзя заниматься самолечением. Будьте аккуратны и соблюдайте меры предосторожности, чтобы снизить риск заражения. Особенное внимание уделите детям: зачастую они даже не подозревают об опасностях, которые таят в себе бездомные животные и открытые водоёмы.
